Инфекционный мононуклеоз носит название болезни Филатова или доброкачественного лимфобластоза. Болезнь происходит от вирусного поражения слизистой рта, печени и селезёнки.
Заражение происходит из-за вируса Эпштейна-Барр. Самые восприимчивые к этому заболеванию – это беременные женщины и дети.
Мононуклеоз при беременности опасен для женщины из-за ослабленной иммунной системы, также есть большой риск для развития плода.
Возбудитель инфекции
Возбудителем мононуклеоза является вирус Эпштейна-Барр. Этот вирус относят к вирусу герпеса четвёртой группы, заражение происходит воздушно-капельным путём при чихании/кашле болеющего. Вирус моментально распространяется на людей, предметы одежды и быта.
Стоит отметить, что вирус Эпштейна-Барр не может оставаться живучим длительное время вне организма человека, но попадая на человека с ослабленным иммунитетом способен быстро внедриться в организм.
В случаях присоединения вируса первичные симптомы болезни появляются не сразу.
Риск заражения возрастает при следующих способах:
- при поцелуе с заболевшим человеком;
- при питье из одной ёмкости;
- при незащищённом половом контакте;
- через биологические жидкости;
- при переливании крови;
- при прохождении по родовым путям.
Также можно отметить некоторые факторы риска, которые могут спровоцировать развитие вируса Эпштейна-Барр при беременности:
- сильное переохлаждение организма беременной женщины;
- приём кортикостероидных препаратов;
- пониженный иммунитет (ВИЧ);
- дефицит витаминов и минералов в организме;
- хронические заболевания.
Влияние вируса Эпштейна-Барр (ВЭБ) на беременность
Симптомы
Мононуклеоз и беременность – не лучшее сочетание для будущей мамы, однако важно следить за общим состоянием и признаками заболевания. В отличие от других вирусных заболеваний, основные симптомы мононуклеоза схожи с симптомами тяжёлого ОРВИ. Рассмотрим подробнее:
- Резкий скачок температуры до высоких цифр. Повышенная температура может быть в течение нескольких дней, затем опуститься до субфебрилитета.
- Сильная боль в горле, больно говорить. Образуется белый налёт на миндалинах, стенки горла отекают.
- Снижение аппетита и общая слабость.
- Возможна тошнота, которая не связана с токсикозом.
- Появление сильного озноба тела.
- Лимфатические узлы увеличены, особенно в верхней части туловища.
- Ломит кости и мышцы, тело пронизывает ноющая боль.
- Нестерпимая головная боль.
- Возможны кровянистые выделения из влагалища.
- Жёлтый оттенок лица – это связано с тем, что печень не может нормально работать из-за вируса.
- Увеличенные печень и селезёнка.
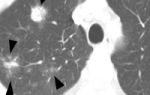
- Некоторые беременные наблюдают у себя сыпь, локализованную по всему телу.
Сыпь при мононуклеозе
1 2
Инфекционный мононуклеоз: инкубационный период, симптоматика (сыпь, лимфоузлы, ангина)
Диагностика
При выявлении специфических симптомов мононуклеоза у беременных назначают ряд диагностических исследований. Необходимо записаться к терапевту, который выпишет все необходимые направления.
Важно не затягивать с обращением, чтобы заболевание не перешло в хроническую форму.
Доктору необходимо сообщить все появившиеся симптомы для точной картины заболевания у беременной, так симптомы мононуклеоза схожи с ОРВИ, тонзиллитом и цитомегаловирусной инфекцией.
Диагностика мононуклеоза включает в себя 2 базовых анализа: общий анализ крови и бактериальный посев мазка из зева. При присутствии вируса Эпштейна-Барр, анализ выявит следующие сбои:
- Показатель СОЭ выше нормы. Показывает наличие воспалительного процесса в организме.
- Мононуклеары в крови. Это клетки крови с одним ядром, их количество растёт при инфекционном мононуклеозе. Критическим состоянием здоровья считают количество таких клеток более 10%.
- Лейкоцитоз. На первичном этапе мононуклеоза во время беременности этот показатель умеренный, с течением болезни количество нейтрофилов возрастает, отсюда можно сделать вывод, что воспаление прогрессирует и развивается.
- Высокий билирубин. При инфекционном мононуклеозе у беременных сильно страдает печень, поэтому билирубин медленно выводится.
Если анализ показывает наличие бактерий стрептококка или стафилококка, то это не признак мононуклеоза, а скорее всего ангина.
Чтобы врачу-инфекционисту было легче определить именно заболевание мононуклеоза у беременной, он назначает анализ на антитела к вирусу Эпштейна-Барр. При активной форме вируса анализ покажет антитела класса М, при хорошей иммунной системе выявятся антитела класса G.
При подозрении на инфекционный мононуклеоз у беременной обычно сдают кровь несколько раз с некоторой периодичностью, так как на первичной стадии вирус сложно определить даже в условиях лабораторных тестов.
Диагностика вируса Эпштейна-Барр (ВЭБ): анализ крови, ДНК, ПЦР, печеночные пробы
Лечение
При лечении инфекционного мононуклеоза необходимо находиться в стационаре, там будут следить за состоянием и показателями беременной женщины. Лечить это заболевание дома, заниматься самолечением не только не приносит результата, но и может быть опасный как для беременной, так и для плода.
Герпесные вирусы поражают ткани лимфоузлов, вызывают воспаление печени и увеличение селезёнки. Поэтому первичной и главной целью лечения мононуклеоза у беременных, а также лечения герпеса является понижение действия инфекции на плод и внутренние органы.
Что обычно назначает доктор беременной женщине?
- Препараты для защиты печени: «Хофитол», «Эссенциале Форте».
- Противовоспалительные лекарственные средства: «Парацетамол», «Диклофенак», «Ибупрофен». Однако, приём этих препаратов запрещён в третьем триместре беременности, они могут вызвать кровотечение.
- Препараты против образования тромбов: «Флебодиа».
- Витаминные комплексы для повышения иммунитета.
- Противоаллергические препараты: «Супрастин», «Лоратадин».
- Кортикостероидные препараты: «Дексаметазон», «Преднизолон». С осторожностью назначают во втором триместре беременности из-за процесса формирования плода.
Лоратадин и Дексаметазон
1 2
Лечение вируса Эпштейна-Барр (ВЭБ)
Опасен ли мононуклеоз при беременности
Для плода
Мононуклеоз у будущей мамы в первом триместре беременности может стать причиной выкидыша, если раньше женщина не переносила это заболевание.
Если же женщина заболела, будучи беременной, то развитие плода может быть под угрозой: возможны различные осложнения развития зародыша, это могут быть как врождённые заболевания, так и физические уродства. При мононуклеозе у беременной идёт поражение не только её внутренних органов, но и органов плода: недоразвитая центральная нервная система, органы зрения и слуха, желтуха у новорождённого.
Также существует большой риск преждевременного отхождения околоплодных вод. Это может стать фатальным для будущего ребёнка.
Для самой беременной
- Чтобы не усугубить болезнь и не навредить своему здоровью, беременной важно соблюдать постельный режим и все рекомендации доктора, тогда мононуклеоз не несёт в себе опасности.
- Важно отслеживать поднятие температуры тела, так как повышенная температура может быть опасна для беременной и может спровоцировать множество неприятных симптомов.
- После перенесённого заболевания важно помнить, что иммунитет ещё долго будет ослаблен, а организм восприимчив к негативной окружающей среде, поэтому будущей маме лучше не посещать места массового скопления людей, проводить побольше времени дома и принимать витамины.
При беременности у женщины мононуклеоз может стать серьёзной опасностью для её здоровья и для плода, тем более болезнь очень похожа на обычную простуду. Поэтому очень важно своевременно обратиться к врачу, правильное лечение и наблюдение беременной у профессионала ведёт к благополучному исходу заболевания.
Источник: https://herpes.center/bolezni/mononukleoz-pri-beremennosti
Мононуклеоз при беременности: по триместрам
Инфекционный мононуклеоз еще известен как болезнь Филатова, доброкачественный лимфобластоз, «болезнь поцелуев». Он имеет вирусную природу и поражает лимфоузлы, печень, селезенку, слизистую ротовой полости.
Симптомы вируса эпштейна барра у взрослых (ВЭБ), являющийся возбудителем недуга, относится к группе герпесов, и практически 90 % людей контактировали с ним.
Попадая в организм воздушно-капельным путем, со слюной или через личные предметы, посуду, поцелуи, при половом контакте, вирус «поселяется» там навсегда. Известны случаи, когда вирус мононуклеоза передавался во время переливания крови.
Начало болезни может быть острым: с повышением температуры до критической, головной болью, потоотделением. Лихорадочное состояние может длиться до нескольких месяцев.
В таком состоянии у больного опухают веки и надбровные дуги, краснеют и сохнут губы, дыхание хриплое, лимфоузлы увеличены. Печень и селезенка увеличиваются с первых дней заражения, причем иногда это приводит к желтухе.
Дети всех возрастов уязвимы перед мононуклеозом, а более всего восприимчивы к нему мальчики до 10 лет.
Медицинская статистика гласит, что малыши до года практически не заражаются этой болезнью благодаря врожденному иммунитету.
Мононуклеоз при беременности встречается крайне редко, но может возникнуть при определенных условиях:
- Организм часто переохлаждается.
- Иммунитет ослаблен в связи с ВИЧ-инфекцией.
- В организме есть очаг хронической инфекции.
- Дефицит витаминов и микроэлементов.
- Сопутствующие хронические заболевания типа сахарного диабета и другие.
Если такие факторы имеют место, во время беременности женщина рискует тем, что может случиться обострение мононуклеоза или инфицирование плода.
Внешние признаки инфекции могут быть стерты, поэтому не всегда супруги обращают на них внимание во время планирования беременности или уже в период вынашивания ребенка.
Планируя зачатие, женщина должна пройти обследование на наличие герпетических инфекций, в том числе вируса ВЭБ. Случаев заболевания мононуклеозом беременных очень мало.
Однако если у будущей мамы возникнут неприятные симптомы, характерные для данного заболевания, следует немедленно обратиться к врачу-инфекционисту.
Он должен назначить дополнительное обследование.
Самый опасный сезон для инфицирования мононуклеозом – зима, когда люди часто болеют, но определить, какая именно инфекция поразила организм, затруднительно.
Мононуклеоз и беременность
Вирус может «дремать» в организме и никак не проявлять себя, но как только женщина забеременела, защитные силы организма ослабевают, и инфекционный мононуклеоз у беременных может проявиться «во всей красе».
Это очень опасно для плода и может привести к осложнениям и выкидышам на ранних сроках.
Поэтому если данное заболевание имело место до беременности, лишь спустя полгода и более после излечения от мононуклеоза можно беременеть.
Опасность для будущих мам эта инфекция представляет на любом сроке беременности: угроза самопроизвольного аборта на начальных этапах, преждевременная отслойка плаценты, многоводие – в третьем триместре. Для заболевания характерны изменения в крови.
Появляется большое число моноцитов и лимфоцитов, а также нетипичные мононуклеары с увеличенным губчатым ядром. В протоплазме клеток крови наблюдается повышенная зернистость.
Этими клетками, присутствующими в крови у 80 % инфицированных, организм сигнализирует о наличии мононуклеоза.
Очень важно при планировании беременности пройти все необходимые обследования и виды диагностики, сдать анализы в том числе и на мононуклеоз. При беременности следует провести анализ околоплодных вод, чтобы определить, не заразился ли ребенок.
Инфекционный мононуклеоз, симптомы, течение болезни, лечение
Основными признаками инфекционного мононуклеоза являются:
- Высокая температура;
- Боль в горле, его рыхлость и зернистость;
- Упадок сил;
- Потеря аппетита, тошнота, иногда рвота;
- Увеличение лимфоузлов;
- Ломота в суставах;
- Увеличение печени и селезенки;
- Иногда появление сыпи.
Инкубационный период болезни – от 7 до 45 дней.
Развитие инфекционного мононуклеоза может осложняться заболеваниями дыхательных органов, гепатитом, тяжелым поражением печени и селезенки, анемией, менингитом, поражением нервной системы.
Если появились такие симптомы, как болезненность внизу живота, выделения с примесями крови, нужно бить тревогу – это признаки мононуклеоза. Одним из самых страшных его осложнений может быть разрыв селезенки.
Специфического лечения данного заболевания не существует. Больной следует соблюдать постельный режим, увеличить объем потребляемой жидкости, правильно питаться. Обычно препаратов для борьбы с герпесом не назначают, так как их влияние на организм беременных не проверено.
Иногда предписывают иммуноглобулин, в крайних случаях, при осложнении бактериальной инфекцией, – антибиотики.
Для патогенетической терапии доктора показано назначение кортикостероидов. Для местного применения можно использовать полоскания, спреи, таблетки, содержащие антисептики. Температуру, если она высокая, сбивают с помощью жаропонижающих. Если наблюдается общая интоксикация, разрешен прием сорбентов. При появлении гепатита необходима спецдиета.
При правильной постановке диагноза болезнь длится от 1 до 3 недель. Хотя при сложном ее течение лечение может затянуться на 2-3 месяца. Этот вирус настолько активен, что пациенту после выздоровления необходимо наблюдаться у инфекциониста еще минимум полгода.
Чем опасен мононуклеоз для плода
Мононуклеоз у беременных в первом триместре может привести к угрозе ее прерывания, если женщина раньше не болела этим заболеванием (это можно установить с помощью лабораторного тестирования).
Заболевание у беременных характеризуется резким повышением температуры, лихорадочным состоянием, воспалением миндалин, увеличением лимфатических узлов, чаще шейных, реже локтевых и паховых, увеличением печени и селезенки, высыпаниями на коже. Эти признаки характерны для острого процесса болезни.
Если мама заболела во время интересного положения, состояние плода может быть крайне тяжелым, что ведет к развитию осложнений: внутриутробных патологий и уродств у зародыша, гипотрофии, поражениям ЦНС, органов зрения, желтухе новорождённых. Наблюдения показали, что у плода может повыситься температура тела. Также есть вероятность отслойки плаценты и угрозы преждевременных родов. В конечном итоге можно даже потерять будущего ребенка.
Мононуклеозоподобный синдром, мононуклеоз
Бывает, что супруг за некоторое время до начала планируемой беременности жены перенес мононуклеоз. И беременность в данной ситуации доктора советуют планировать не раньше чем через шесть месяцев после перенесенного заболевания.
Мононуклеоз во втором триместре беременности может повлиять на патологическое развитие жизненно важных органов ребенка, могут возникнуть внутриутробные уродства у плода.
В подобных случаях доктора рекомендуют женщине искусственно прервать беременность.
Читайте также
Может ли повторно заболеть ветрянкой ребенок
- При диагностике заболевания медикам важно обращать внимание на то, что у многих инфекций и болезней неинфекционной природы имеются схожие признаки.
- Формами мононуклеоза бывают типичная (для которой характерны ангина, лихорадка, увеличение печени и селезенки, лейкоцитоз с атипичным мононуклеозом, появление гетерофильных антител) и атипичные, диагностировать которые затруднительно.
- Мононуклеозный синдром характерен для таких заболеваний, как:
- Мононуклеоз, вызванный ВЭБ;
- Инфекционный мононуклеоз, который вызывает цитомегаловирус igg положительный при беременности;
- Токсоплазмоз;
- Герпесвирусная инфекция;
- ВИЧ;
- Аденовирусная инфекция;
- Хламидиоз;
- Микоплазмоз;
- Туляремия;
- Бруцеллез;
- Лимфогранулематоз.
Такие симптомы, как боль в горле, увеличение лимфоузлов, проблемы с внутренними органами и другие – общие для данного ряда заболеваний. Чтобы поставить точный диагноз, необходимо комплексное обследование и тщательное наблюдение за пациентом в течение болезни.
Мононуклеары в анализе
При правильно организованном лечении от болезни удается излечиться, пациент может быть полностью здоров и не представлять опасности для окружающих. В качестве профилактических мер доктора рекомендуют не пользоваться общей посудой, не контактировать с зараженными этим заболеванием, не использовать чужие предметы гигиены и избирательно относиться к половым партнерам, поскольку при обмене слюной можно заразиться этим коварным вирусом.
Сопротивляемость организма можно повышать путем закаливания, физических упражнений, прогулок на свежем воздухе, приемом витаминов и во время сезонных простуд – противовирусных препаратов.
Читайте также
Ветрянка симптомы у детей
Читайте также
Герпесная ангина у детей лечение
Читайте также
Что нельзя есть при ветрянке
Читайте также
Источник: https://progerpes.com/pri-beremennosti/mononukleoz
Вирус Эпштейна-Барр и мононуклеоз при беременности
Что же это за вирус и как он влияет на беременность? Вирус Эпштейна-Барр (ВЭБ) относится к герпевирусным инфекциям, так же как ветрянка или цитомегаловирус. Передаётся ВЭБ воздушно-капельным и контактным путём.
Часто инфекция протекает бессимптомно или как обычное ОРВИ, особенно у маленьких детей. В более старшем возрасте ВЭБ может вызывать болезнь «инфекционный мононуклеоз», который проявляется температурой, болью в горле, насморком и увеличением лимфоузлов.
Инфекционный мононуклеоз может вызывать серьёзные осложнения, но обычно только у людей с иммунодефицитами, например, ВИЧ.
Большинство людей заражаются ВЭБ в раннем детстве и затем являются носителями этого вируса. На практике антитела IgG к вирусу Эпштейна-Барр обнаруживаются почти у всех взрослых людей. Если организм человека встречался с ВЭБ, то антитела к этому вирусу остаются у него в крови на всю жизнь.
Мононуклеоз при беремености
Наибольшее опасение у будущих мам вызывает ситуация, когда беременная заболела инфекционным мононуклеозом. Стоит знать, что обнаружение антител IgG к вирусу Эпштейна-Барр означает, скорее всего, то, что когда то вы встретились с этой инфекцией.
При активной инфекции в крови будут также антитела IgM. Кроме того, инфекционный мононуклеоз — это заболевание, которое сопровождается определёнными симптомами, в частности увеличением лимфоузлов, печени, селезёнки, повышенной температурой, головными болями.
Особого смысла тестировать беременную на антитела к ВЭБ нет, даже если присутствуют симптомы мононуклеоза, так как специфического лечения вируса не существует, принципы помощи такие же, как при ОРВИ. Рекомендован отдых, обильное питьё, промывание носа солевыми растворами, жаропонижающие (парацетамол) при высокой температуре и так далее.
Для беременной особенно важно следить за тем, чтобы температура тела не повышалась слишком высоко и не держалась долго. Высокая температура (более 38,5) при беременности может быть опасна для плода, привести к выкидышу или врождённым порокам в первом триместре или к преждевременным родам на более поздних сроках.
В любом случае при возникновении симптомов инфекции беременной женщине необходимо вызвать врача, чтобы он поставил правильный диагноз и дал рекомендации.
Нужно учитывать, что после инфекционного мононуклеоза резко понижается иммунитет и организм беременной становится более восприимчивым к другим инфекциям. Поэтому необходимо подольше побыть на больничном и на какое-то время после выздоровления ограничить контакты с людьми.
Конечно, всех мамочек интересует вопрос: как влияет вирус Эпштейна-Барр на будущего ребёнка?
На эту тему было проведено несколько исследований. Оказалось, что частота основных врождённых аномалий существенно не отличалась в группе с первичной или рецидивирующей ВЭБ по сравнению с контрольной группой.
На сегодняшний день связь ВЭБ и возникновения пороков развития плода или потерь беременности не доказана. Даже при первичном заражении во время беременности риск передачи вируса плоду очень низкий.
Однако одно исследование показало, что при значительной реактивации инфекции в первой половине гестации была меньше продолжительность беременности и дети рождались с более низким весом. Также есть данные, что инфекция Эпштейна-Барр влияет на возникновение депрессивных симптомов у матери.
Тем не менее в большинстве случаев вирус Эпштейна-Барр при беременности не оказывает негативного влияния на мать и плод. В случае возникновения активной инфекции у беременной, главное, избегать обезвоживания и высокой температуры тела. Никаких препаратов, способных вылечить ВЭБ, на сегодняшний день не существует.
Источник: https://nashy-detky.com.ua/beremennost/infekcii-pri-beremennosti/virus-epshtejna-barr-i-mononukleoz-pri-beremennosti.php
Мононуклеоз при беременности? — мононуклеоз при беременности 2 триместр
Смотрите также
- Чем опасен инфекционный мононуклеоз???????? Девочки, у меня паника!!! Старшая доча заболела, врачи диагностировали инфекционный мононуклеоз!!!!!! Перелопатила весь интернет, информация противоречивая, одни статьи утверждают, что опасности нет, другие, что это чревато задержкой внутреутробного развития, инфицированием плода и всякие ужасы. Сейчас…
- ИНФЕКЦИОННЫЙ МОНОНУКЛЕОЗ???Я в панике!!! Здравствуйте,дорогие девочки!Прошу откликнуться тех,кто сталкивался с такой проблемой у своих малышей,как ИНФЕКЦИОННЫЙ МОНОНУКЛЕОЗ.Дело в том,что я живу в небольшом городе,и ,честно говоря,медецина у нас не на высоте.Так вот,мой сыночек заболел в декабре ангиной(хотя я думаю,что…
- Про беременность Тайны зачатия и ранней беременности)))Более 80% всех беременностей в странах бывшего Советского Союза заканчиваются искусственным прерыванием беременности, и, фактически, эти страны лидируют по количеству прерываний беременности – абортов – во всем мире. Нелегальные аборты вообще…
- Сохранение беременности. Выкидыш: причины, признаки, диагностика, очищение и восстановление после Ассаламу алейкум уа рахматуЛлах уа баракятух!
Данная тема очень актуальна для многих женщин в детородном возрасте, и именно в ней чаще всего женщины допускают серьезные ошибки с… - Прерывание беременности по медицинским показаниям Каждая женщина рано или поздно мечтает о материнстве и
долгожданном потомстве, однако в жизни не все идет по плану, а некоторые
события и вовсе выбивают почву из-под ног. Например, в отдельных семьях
настоящей трагедией становится… - Беременность 11 месяцев назад родила дочку, это первые роды. После родов случилось серьезное осложнение, тромбоз глубоких вен. Тогда чудом удалось остаться в живых, вернее во время обратились в больницу. Сейчас принимаю антикоаугулянты и каждый день ношу…
- беременность!!! Я не знаю что мне делать!??прошло 5м.после Кс.и у меня задержка месячных уже 14дней я сделала два теста и они подтвердили что я беременна,сегодня ночью был секс с мужем и у меня на утро пошла…
- Моя беременность Беременность далась мне с одной стороны очень легко, а с другой тяжеловато.легко потому что сильного токсикоза я не испытала (так слегка подташнивало), веса лишнего практически не набрала (всего пару килограмм), отеков не было, ела все…
- Беременность Масика мы с мужем ждали почти год. Всякие мысли закрадывались в голову, но мы с мужем сразу договорились только после года «работы» искать помощь) И вот в конце января я узнала о своей беременности. Это…
- Когда беременность не наступает… Когда беременность не наступает… Девочки, в свое время я много времени посвятила изучению проблемы отсутствия у меня беременности. В поиске информации наткнулась на полезную информацию (это форум, редактировать особо некогда, поэтому лишнюю инфу пропускайте мимо…
Источник: https://www.BabyBlog.ru/user/kuhtyaichik/121975
Инфекционный мононуклеоз при беременности: симптомы, причины, лечение, профилактика, осложнения
Причины
Для каждой женщины беременность является большим стрессом. Все 9 месяцев организм испытывает сильные нагрузки, может снижаться иммунитет.
Будущая мама подвержена различным заболеваниям, так как ее иммунная система не справляется с воздействием микроорганизмов, так же при беременности могут обостряться многие хронические болезни.
Мононуклеоз при беременности является инфекционным заболеванием, которое очень опасно для будущей мамы. Инфекционный мононуклеоз вызывают вирусы герпесного типа. Есть несколько разновидностей герпес вирусов и различные виды мононуклеоза.
Все зависит от того какой именно микроорганизм герпеса вызвал заболевание. Все частицы вирусов герпеса имеют 4 антигена: капсидный, ядерный, ранний и мембранный. Именно вирусы герпеса являются основной причиной появление инфекционного мононуклеоза. Рассмотрим еще некоторые причины данного заболевания:
- Слабый иммунитет или врожденный иммунодефицит.
- При контакте с человеком, который является переносчиком вирусов герпеса. Хотя они есть в организме каждого человека и у беременной женщины тоже. Если произошел какой-то провоцирующий фактор, который дал пусковой толчок к «пробуждению» вирусов герпеса, то возникает инфекционный мононуклеоз.
Вирусы герпеса не долго живут во внешней среде, поэтому основной источник его передачи является прямой контакт с заболевшим. Вирус может передаваться через слюну, при чихании, через общую посуду.
Стертая форма мононуклеоза может быть и у здорового человека. Вирус может жить в слюне долгое время находясь в латентной форме, а при ослаблении иммунитета сразу даст о себе знать беременной женщине.
Если будущая мама ранее перенесла инфекционный мононуклеоз, то она еще долго может быть заразной для окружающих.
Симптомы
Основными признаками инфекционного мононуклеоза у беременной женщины являются все признаки ОРВИ или каких-то других вирусных или бактериальных заболеваний носоглотки. Рассмотрим самые частые симптомы мононуклеоза:
- Подъем температуры до высоких отметок.
- Боль в горле, налет на миндалинах (характерен для ангины, которая является сопутствующим заболеванием мононуклеоза). Горло становится рыхлым, задняя стенка зернистой и отечной.
- Отсутствие аппетита, будущей маме не хочется есть и может появится ощущение тошноты.
- Слабость и вялость.
- Увеличение всех лимфоузлов.
- Боль в горле.
- Озноб.
- Боль во всем теле, ломит суставы, мышцы и кости.
- Увеличение печени и селезенки, которое не возможно определить при пальпации.
- Могут появиться кровянистые выделения и угроза выкидыша, либо преждевременных родов.
- При остром мононуклеозе может появиться желтушный оттенок, потемнение мочи. Это обусловлено тем, что печень поражается вирусом и не может полноценно функционировать.
- Наличие сыпи, она может локализоваться отдельными участками или по всему телу сразу. Похожа на сыпь при скарлатине и розеоле.
Высокая температура у беременной женщины может держаться от нескольких дней до недели, далее может остаться субфебрильная температура. Некоторые симптомы могут быть особенностью протекания беременности.
Диагностика мононуклеоза при беременности
Диагностируется инфекционный мононуклеоз врачом инфекционистом и терапевтом. Первым дело врач спросит о жалобах будущей мамы, о том что ее беспокоит. Он проведет осмотр носоглотки. Понадобятся клинический и биохимический анализ крови, также анализ мочи.
Клинический анализ крови делается с расшифровкой лейкоцитарной формулы, которая может показать в крови у беременной наличие атиписных мононуклеаров.
Установить диагноз можно после анализа крови, мочи и слюны методом полимеризанно-цепной реакции к каждому из типов вирусов герпеса, который покажет наличие иммуноглобулинов и антител. Также проводится иммунограмма и серологический анализ.
Для того, чтобы контролировать состояние плода врачи могут сделать дополнительное УЗИ, а на поздних сроках доплерографию.
Осложнения
Основными осложнениями инфекционного мононуклеоза являются следующие:
- Присоединение каких-то бактериальных инфекций. Может развиться пневмония, отит, бронхит и другие. Развиваются заболевания верхних и нижних дыхательных путей.
- Гепатит или гепатоз печени.
- Разрыв печени или селезенки или тяжелое поражение этих органов.
- Ухудшение в работе сердечнососудистой и эндокринной системы.
- Анемия.
- Менингит или энцефалит.
- Развитие сахарного диабета 1 типа.
- Поражение нервной системы.
- Выкидыш или развитие патологий у плода.
Инфекционный мононуклеоз сильно повреждает и угнетает иммунную систему, после него будущая мама становится очень уязвимой для различных других вирусных инфекций.
Лечение
Будущей маме необходимо соблюдать постельный режим, много пить. Для облегчения симптомов можно принять обезболивающие или жаропонижающие препараты в детской дозировке. Ни в коем случае нельзя заниматься самолечением, следует сразу обращаться за помощью в медицинское учреждение, во избежание возможных осложнений.
Что делает врач
После проведения всех исследований и постановки диагноза, врач назначит лечение, которое может включать следующие:
- Полоскание горла с антисептическими препаратами.
- Инфузионная терапия при выраженной интоксикации.
- Применение антибактериальной терапии, если мононуклеоз осложнился бактериальной инфекцией. Однако антибиотики противопоказаны при беременности, поэтому должны назначаться только в крайних случаях, когда есть угроза жизни женщины.
- Поддерживающая терапия печени и селезенки, применение сорбентов.
- Гормональная терапия.
- Применение иммуномодулирующих препаратов, которые ускоряют выработку интерферона в организме будущей матери.
- Симптоматическое лечение для облегчения состояния будущей мамы.
- Применение этиотропных препаратов, которые блокируют возбудителя инфекции.
Профилактика
Основными мерами профилактики инфекционного мононуклеоза при беременности служат меры по укреплению иммунитета. Будущей маме необходимо беречь себя и избегать всех ситуаций, которые могут вызвать данное заболевание.
В период эпидемий лучше не бывать в местах общественного скопления. Также необходимо соблюдать гигиену, не пользоваться чужой посудой.
Если кто-то из близких заболел мононуклеозом, то лучше всего избегать контактов с этим человеком.
Статьи на тему
Показать всё
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании инфекционный мононуклеоз при беременности. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг инфекционный мононуклеоз при беременности, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как инфекционный мононуклеоз при беременности. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Источник: https://DetStrana.ru/service/disease/pregnant/infektsionnyj-mononukleoz/
Чем опасен для беременной женщины и плода инфекционный мононуклеоз. Инфекционный мононуклеоз при беременности
Как было сказано выше, заболевание вызывается вирусом Эпштейна-Барра. Болезнь характеризуется весенне-осенней сезонностью.
Можно заразиться следующими путями:
- воздушно-капельным (при контакте с вирусоносителем, пациентом с острым процессом);
- контактно-бытовым (через посуду, предметы гигиены, обихода);
- трансплацентарным (при наличии вируса у матери передается через плаценту плоду);
- гемотрансфузионным (при переливании беременной женщине зараженной крови);
- половым.
Важно понимать, что самая высокая концентрация ВЭБ находится в слюне. Исходя из этого название патологии – болезнь поцелуев. Самую высокую опасность в эпидемиологическом плане представляют больные со стертой формой острого процесса и вирусоносители. Поэтому при беременности стоит избегать лишних контактов с людьми.
Кроме этого, на основании научных исследований определены факторы риска по развитию мононуклеоза:
- частые переохлаждения организма;
- прием иммуносупрессивных препаратов (кортикостероиды, цитостатики и так далее);
- снижение иммунитета (ВИЧ-инфекция, врожденный иммунодефицит);
- частые простудные заболевания;
- наличие в организме очага хронической инфекции (тонзиллит, бронхоэктатическая болезнь и другие);
- недостаток витаминов;
- хроническое сопутствующее заболевание (сахарный диабет, гипертоническая болезнь, патология сердца и других органов).
Присутствие этих факторов не обязательно привет к развитию инфекционного мононуклеоза, но явно способствует обострению заболевания либо первичному инфицированию матери и плода.
При заражении на ранних сроках беременности ВЭБ может вызвать пороки развития и даже гибель плода.
В поздние сроки вирус может быть причиной преждевременной отслойки нормально расположенной плаценты, многоводия.
Стоит отметить, что беременность нежелательна, если кто-то из партнеров болел инфекционным мононуклеозом в течение года.
Симптомы
Симптомы болезн и похожи на проявления острых респираторных вирусных инфекций. В связи с этим пациентки часто принимают мононуклеоз за обычную ОРВИ и не обращаются к врачу.
Заболевание дебютирует остро с повышения температуры тела до 39 градусов Цельсия и выше, может появиться головная боль, боли в мышцах и суставах, слабость, головокружение, озноб. Эти симптомы могут сохраняться на протяжении 5 – 7 дней.
Со второго дня в процесс вовлекаются миндалины и лимфатические узлы, больные жалуются на боли в горле, болезненное увеличение лимфатических узлов (поднижнечелюстных, переднешейных).
При осмотре в ротоглотке выявляется гиперемия, увеличение и рыхлость миндалин, возможно присутствие на них желтоватого налета. Слизистая оболочка задней стенки глотки также бывает гиперемирована. Гепатоспленомегалия (увеличение печени и селезенки) – характерный признак инфекционного мононуклеоза.
В 20% случаев отмечается желтушность кожных покровов, склер, потемнение мочи. Еще реже могут появиться высыпания на коже.
Этот процесс часто сопровождается наслоением бактериальной микрофлоры, что меняет клиническую картину (вторая волна лихорадки, ухудшение состояния, появление новых симптомов) и требует назначения антибактериальных препаратов.
Помимо вторичной инфекции, заболевание может спровоцировать преждевременные роды, отслойку плаценты. Эти осложнения имеют свои симптомы:
- боли внизу живота;
- нарушение общего состояния;
- появление кровянистых выделений из половых путей.
Мононуклеоз у беременных характеризуется еще одним грозным осложнением после острого периода. Им является разрыв селезенки. Для профилактики этого осложнения ограничивают двигательную активность и организуют наблюдение за беременной на протяжении месяца.
Диагностика
Беременность или ее планирование – показание к комплексному обследованию женщины, в том числе на группу TORCH, куда входит и возбудитель мононуклеоза. Для уточнения диагноза необходимо сделать клинический анализ крови. Определение в этом анализе лимфоцитоза (увеличение количества лимфоцитов) с появлением атипичных мононуклеаров укажет на ВЭБ.
Полимеразная цепная реакция (ПЦР) – довольно специфичный метод, она определяет фрагменты генетического кода вируса (ДНК) в исследуемой среде.
Для выявления антител к ВЭБ широко используется иммуноферментный анализ (ИФА). С его помощью можно определить ранние (М) и поздние (G) антитела. Наличие ранних иммуноглобулинов свидетельствует об остром заболевании. Поздние антитела указывают на то, что организм когда-либо контактировал с вирусом.
У беременных при выявлении иммуноглобулинов М обязательно проведение амниоцентеза (анализ околоплодных вод) для диагностики заражения плода.
Опасен ли мононуклеоз при беременности
Для плода
Мононуклеоз у будущей мамы в первом триместре беременности может стать причиной выкидыша, если раньше женщина не переносила это заболевание.
Если же женщина заболела, будучи беременной, то развитие плода может быть под угрозой: возможны различные осложнения развития зародыша, это могут быть как врождённые заболевания, так и физические уродства. При мононуклеозе у беременной идёт поражение не только её внутренних органов, но и органов плода: недоразвитая центральная нервная система, органы зрения и слуха, желтуха у новорождённого.
Также существует большой риск преждевременного отхождения околоплодных вод. Это может стать фатальным для будущего ребёнка.
Течение болезни
После попадания вирусного агента на слизистые оболочки ротоглотки до развития патологического процесса обычно проходит до 21 суток. Этот период в течении заболевания называется инкубационным. Иногда инкубационный период при данной болезни может составлять около недели. Течение патологического процесса может протекать в типичной и атипичной форме.
При типичной форме заболевания у больных происходит острое начало болезни, с развития синдрома интоксикации. Для начала болезни характерно наличие следующих симптомов:
- ломоты в мышцах и суставах;
- ознобов;
- выраженной слабости;
- головных болей;
- высокой температуры от 38 до 40 градусов.
Позднее развиваются болезненные ощущения в горле во время глотания, затруднения носового дыхания.
Проявляются признаки воспаления носоглотки следующими симптомами:
- отечность и повышенная продукция слизи задней стенкой глотки;
- болевые ощущения при глотании;
- умеренная гиперемия слизистых глотки и небных миндалин;
- также может быть отечность небного язычка;
- в редких случаях возможно образование беловатого налета на небной миндалине.
Тропность вирусного агента к лимфоидным тканям проявляется и такими характерными симптомами:
- увеличиваются все группы лимфатических узлов;
- максимальное увеличение наблюдается в области шеи;
- при значительном увеличении они становятся видны при обычном осмотре больного;
- сохраняется увеличение лимфатических узлов несколько суток;
- особенностью является то, что их пальпация для больного проходит без болезненных ощущений;
- кожные покровы над лимфатическими узлами остаются неизмененными.
READ Мононуклеоз у взрослых
В разгар болезни у больных могут возникать высыпания на кожных покровах, кожные элементы при этом могут быть разнообразными – точечные, пятнистые высыпания различных размеров.
Кожные элементы сохраняются в течение одних – трех суток, после чего исчезают, не оставляя следов.
При типичной форме также в дальнейшем течении инфекции возникают следующие изменения:
- параллельно вышеперечисленным признакам развивается увеличение печени;
- максимальное увеличение тканей печени развивается примерно через одну неделю болезни;
- при этом может развиться при мононуклеозе желтуха;
- желтуха также самостоятельно затем исчезает;
- печень приобретает нормальные размеры примерно через 4-6 недель;
- увеличивается в размерах вместе с печенью и селезенка;
- селезенка приобретает нормальные размеры через три недели.
На всем протяжении инфекционного процесса у больных присутствуют общая усталость, быстрая утомляемость, вялость. Данные симптомы носят выраженный характер и сохраняются длительное время даже после видимого выздоровления.
Если у больного атипичная форма болезни, то у него могут все признаки быть в минимальных проявлениях, а иногда и полностью отсутствовать.
Какая температура при мононуклеозе? Для мононуклеоза характерна невысокая температура, которая за сутки повышается плавно и так же постепенно снижается, приобретая волнообразный характер.
В субфебрильных показателях температура чаще наблюдается на первых порах болезни, апогей сопровождается повышением до 38,5-40,0 С несколько суток, затем может спасть.
Иногда субфебрилитет сопровождает всю болезнь по протяжению, в исключительных случаях лихорадка не отмечается.
Как долго длится лихорадка? Гипертермия (лихорадка) длится от 3-4 суток до 3-4 недель и больше. Бывает продромальный период (время от инкубационного периода и до клинических проявлений), который не имеет особых признаков болезни. В этих случаях болезнь набирает медленный оборот: несколько дней температура удерживается на уровне субфебрильных значений.
Не многий больной указывает на:
- болезненное состояние;
- повышенную слабость;
- утомляемость;
- дискомфорт;
- озноб;
- сонливость;
- возникновение воспалительных изменений со стороны дыхательных путей;
- сухость в носу и покраснение зева;
- болезненность, припухлость в области шеи, лимфатических узлов.
Правильная лечебная диета
Питание является одной из первых вещей, которую нужно поменять после заражения вирусом Эпштейна-Барра, чтобы предотвратить ухудшение симптомов.
Продукты с жирными кислотами следует добавлять к рациону, чтобы помочь в снижении воспаления: авокадо, орехи, семена и рыба.
Пейте много жидкости. Лихорадка является одним из первых симптомов мононуклеоза, может привести к обезвоживанию особенно у младенцев. Удостоверьтесь, что ребенок пьёт достаточно воды, соков и компотов. Напиток с лимоном может помочь облегчить боль в горле, которая обычно сопровождает мононуклеоз.
Как сделать кинетический песок своими руками
Фрукты и овощи содержат большое количество антиоксидантов, способных помочь иммунной системе бороться с вирусами и инфекциями и вымывать токсины из организма.
Продукты, богатые белком, поддерживают здоровье клеток и стимулируют восстановление тела. К ним относятся: курица, рыба, яйца, нежирные сорта мяса и тофу. Диета не должна концентрироваться на одном продукте, к примеру, чрезмерное количество протеина в рационе может привести к другим проблемам.
Есть определенные продукты, которых следует избегать из-за возможных негативных воздействий на организм:
- Чрезмерное количество сахара и углеводов. За счет избытка глюкозы в рационе усиливается воспаление. Также следует избегать рафинированных продуктов, таких как белый хлеб, потому что они также превращаются в кишечнике в глюкозу.
- Кофеин может усилить усталость, замедлив восстановление организма.
- Алкоголь. Вирус Эпштейна-Барра непосредственно поражает печень. Помните, что употребление алкоголя во время наличия симптомов мононуклеоза может привести к повреждению железы.
www.articles.mercola.com
Лечение инфекционного мононуклеоза
Инфекционный мононуклеоз легкого и среднетяжелого течения лечится амбулаторно, постельный режим рекомендован в случае выраженной интоксикации, тяжелой лихорадки. При имеющих место признаках нарушения функции печени, назначается диета №5 по Певзнеру.
Этиотропное лечение в настоящее время отсутствует, комплекс показанных мероприятий включает дезинтоксикационную, десенсибилизационную, общеукрепляющую терапию и симптоматические средства в зависимости от имеющейся клиники. Тяжелое гипертоксическое течение, угроза асфиксии при пережатии гортани гиперплазированными миндалинами являются показанием к кратковременному назначению преднизолона.
Антибиотикотерапия назначается при некротизирующих процессах в зеве с целью подавления местной бактериальной флоры и профилактики вторичных бактериальных инфекций, а также в случае имеющихся осложнений (вторичные пневмонии и др.).
В качестве препаратов выбора назначают пенициллины, ампициллин и оксациллин, антибиотики тетрациклинового ряда. Сульфаниламидные препараты и хлорамфеникол противопоказаны ввиду побочного угнетающего действия на кроветворную систему.
Разрыв селезенки является показанием к экстренной спленэктомии.
С какими заболеваниями можно спутать?
Инфекционный мононуклеоз следует дифференцировать с:
- ОРВИ аденовирусной этиологии с выраженным мононуклеарным синдромом;
- дифтерией ротоглотки;
- вирусным гепатитом (желтушной формой);
- острым лейкозом.
Следует отметить, что наибольшие трудности возникают при дифференциальной диагностике инфекционного мононуклеоза и острой респираторно-вирусной инфекции аденовирусной этиологии, характеризующейся наличием выраженного мононуклеарного синдрома.
В данной ситуации к отличительным признакам относят конъюнктивит, насморк, кашель и хрипы в легких, которые не характерны для железистой лихорадки.
Печень и селезенка при ОРВИ также увеличивается достаточно редко, а атипичные мононуклеары могут определяться в незначительных количествах (до 5-10%) однократно.
В данной ситуации окончательная постановка диагноза осуществляется только после проведения серологических реакций.
Примечание: клиническая картина инфекционного мононуклеоза, развивающегося у детей первого года жизни, характеризуется некоторыми особенностями.
На ранней стадии патологического процесса нередко наблюдается кашель и насморк, пастозность век, одутловатость лица, хрипящее дыхание, полиадения (воспаление лимфатических желез).
Для первых трех дней характерно возникновение ангины с налетом на миндалинах, кожных высыпаний и повышение в лейкоцитарной формуле сегментоядерных и палочкоядерных нейтрофилов. При постановке серологических реакций положительные результаты бывают гораздо реже и в более низких титрах.
Клиническая картина
Мононуклеоз протекает циклично и в его развитии можно четко выделить определенные стадии. Инкубационный период длится от момента заражения до первых признаков болезни и занимает в среднем от 20 до 50 недель. В это время происходит размножение вируса и накопление его в достаточном для массивной экспансии количестве.
Первые признаки болезни возникают в продромальный период. Человек ощущает слабость, повышенную утомляемость, раздражительность, боли в мышцах. Продолжается продрома в течение 1-2 недель, после чего наступает разгар болезни.
Обычно человек заболевает остро с повышения температуры тела до 38-39 градусов С, боли в горле, увеличения лимфоузлов.
Симптомы мононуклеоза
Наиболее часто поражаются лимфатические узлы шеи, затылка, локтевого сгиба и кишечника. Размер их варьирует от 1,5 до 5 см, при пальпации человек ощущает незначительную болезненность.
Кожа над лимфоузлами не изменена, они не спаяны с подлежащими тканями, подвижные, упруго-эластической консистенции. Выраженное увеличение лимфатических узлов кишечника приводит к болям в животе, пояснице и нарушению пищеварения.
Значительно, вплоть до разрыва, увеличивается селезенка, так как она относится к органам иммунной системы и в ней залегает большое количество лимфатических фолликулов. Этот процесс проявляется сильной болью в левом подреберье, которая увеличивается при движении и физической нагрузке.
Обратное развитие лимфоузлов происходит медленно, в течение 3-4 недель после выздоровления. В некоторых случаях полиаденопатия сохраняется длительно, от нескольких месяцев до пожизненных изменений.
Температура при мононуклеозе – один из наиболее частых симптомов мононуклеоза. Лихорадка длится от нескольких суток до 4-х недель, может неоднократно меняться на протяжении болезни. В среднем она начинается с 37-38 градусов С, постепенно возрастая до 39-40 градусов С.
Несмотря на длительность и выраженность лихорадки общее состояние больных страдает мало. В основном они сохраняют активность, отмечается лишь снижение аппетита и повышенная утомляемость. В некоторых случаях больные испытывают такую выраженную мышечную слабость, что не могут устоять на ногах.
Подобное состояние редко длится более 3-4 дней.
Другой постоянный признак мононуклеоза – ангиноподобные изменения ротоглотки.
Источник: https://GolovaNeBoli.ru/pro-malyshej/mononukleoz-pri-beremennosti-simptomy-opasnost-i-lechenie.html

 2
2 2
2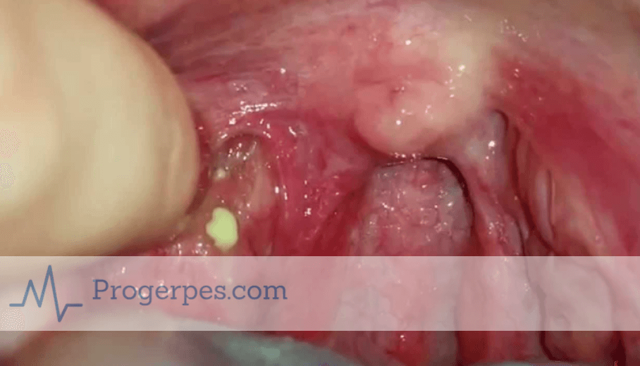 Симптомы вируса эпштейна барра у взрослых (ВЭБ), являющийся возбудителем недуга, относится к группе герпесов, и практически 90 % людей контактировали с ним.
Симптомы вируса эпштейна барра у взрослых (ВЭБ), являющийся возбудителем недуга, относится к группе герпесов, и практически 90 % людей контактировали с ним.