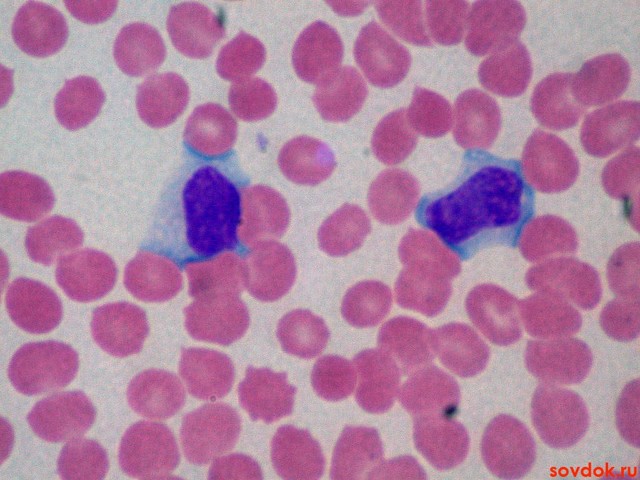
Инфекционный мононуклеоз — это преимущественно детское заболевание, развивающееся на фоне активности вируса Эпштейна-Барр (один из видов герпеса). В редких случаях патология возникает у взрослых. Лечение мононуклеоза проводится с помощью медикаментозных препаратов, подавляющих вирус герпеса. Схема терапии подбирается с учетом характера общей симптоматики.
Общие характеристики болезни
Помимо вируса Эпштейна-Барр возбудителем инфекционного мононуклеоза могут быть герпес 6 типа либо цитомегаловирус. В редких случаях патология развивается на фоне активности трех указанных инфекций.
Герперовирусы (герпесвирусы) после проникновения в организм поражают клетки ЦНС, вследствие чего обострение инфекционного мононуклеоза происходит при поражении организма другими заболеваниями. Спровоцировать патологию могут иные факторы, вызывающие ослабление иммунитета.
Вирусы герпеса проникают в организм в основном при непосредственном контакте с носителем возбудителя. Инкубационный период продолжается до 1,5 месяцев. В этот временной отрезок пациент не испытывает дискомфорта, связанного с заражением вирусными агентами. Реже у взрослых отмечаются следующие симптомы:
- общая слабость;
- приступы тошноты;
- повышенная утомляемость;
- боли в горле.
При инфекционном мононуклеозе наблюдается воспаление миндалин и лимфатических узлов. Течение патологии сопровождается следующими клиническими явлениями:
- покраснение слизистых оболочек ротовой полости;
- головные боли;
- заложенность носовых проходов;
- озноб;
- ломота в теле;
- снижение аппетита на фоне нарастания частоты приступов тошноты.
Указанные явления беспокоят пациента в течение 2-14 дней. По мере развития патологического процесса возникают другие симптомы, которые позволяют дифференцировать инфекционный мононуклеоз с другими патологиями:
- повышение температуры тела до 38 градусов;
- нормальная работа потовых желез, что не характерно для болезней со сходной симптоматикой;
- незначительное увеличение шейных лимфатических узлов;
- отек и рыхлость миндалин, покрытых желтовато-серым налетом;
- гиперпластические изменения слизистой горла.
Одновременно с приведенными симптомами на теле пациента возникает красная сыпь, локализованная на различных участках.
Нередко течение инфекционного мононуклеоза вызывает поражение селезенки и печени. Дисфункция последней вызывает болевые ощущения, локализованные в правом подреберье, потемнение мочи и желтуху. При поражении селезенки отмечается увеличение размеров органа.
В случае присоединения вторичной инфекции характер клинической картины меняется в зависимости от типа патогенного агента.
В среднем на полное восстановление пациента уходит до 1-2 недель. Лихорадочное состояние и увеличенные шейные узлы могут беспокоить около одного месяца.
Видео про инфекционный мононуклеоз. Что это такое, симптомы. Грамотное лечение.
Как лечить мононуклеоз медикаментозно?
Во время лечения мононуклеоза необходимо соблюдать постельный режим, пока состояние пациента полностью не восстановиться. Лечение заболевания проводится в домашних условиях. Госпитализация пациента необходимо только в крайних случаях, когда болезнь развивается на фоне иммунодефицита.
Специфическая терапия мононуклеоза не разработана. Отчасти это объясняется тем, что заболевание возникает на фоне активности герперовирусом, которые не поддаются полному излечиванию.
В терапии инфекций, вызывающих мононуклеоз, рекомендуется применять комплексный подход. Эта патология требует медикаментозное вмешательство. Лечение заболевания проводится противовирусными средствами, подавляющими активность герперовирусов любого типа:
- «Валтрекс»;
- «Ацикловир»;
- «Гроприносин».
Ацикловир и Гроприносин.
1 2
В случае повышения температуры тела назначаются нестероидные противовоспалительные препараты:
- «Ибупрофен»;
- «Парацетамол»;
- «Нимесулид».
Нимесулид и Ибупрофен.
1 2
Эти препараты подавляют воспалительный процесс, тем самым снимая отечность миндалин. Последнее также купируется посредством антигистаминных лекарств:
- «Супрастин»;
- «Лоратадин»;
- «Цетиризин».
Лоратадин и Цетиризин.
1 2
Реже пациентам назначается иммунотерапия, предусматривающая введение в организм специфического иммуноглобулина против вируса Эпштейна-Барр. В ряде случаев, когда течение болезни сопровождается признаками асфиксии, лечение дополняется приемом глюкокортикоидов. Эти препараты нельзя применять без консультации с врачом. Несоблюдение дозировки глюкокортикоидов вызывает тяжелые осложнения.
Нередко течение заболевания сопровождается болью в горле, при которой назначаются антисептические растворы «Фурацилина», «Хлоргексидина». С целью укрепления общего иммунитета назначаются витаминные комплексы либо иммуномодуляторы.
Также в лечении мононуклеоза применяют антибиотик, который назначают в случае присоединения вторичной инфекции. Чаще активность последней купируется с помощью антибактериальных препаратов ампициллинового ряда. При поражении печени показан прием гепатопротекторов.
Как лечить мононуклеоз с помощью народной медицины?
Народные методы лечения мононуклеоза у взрослых не должны заменять медикаментозную терапию. Их разрешено применять только после согласования с врачом.
В лечении мононуклеоза показаны следующие средства народной медицины:
- настойка эхинацеи (укрепляет иммунитет);
- отвар аира или имбиря (подавляет вторичную инфекцию, снижает интенсивность боли в горле);
- отвар бузины или одуванчика (купирует головную боль, укрепляет иммунитет).
При подборе средств народной медицины следует учитывать наличие индивидуальной непереносимости отдельных компонентов выбранного препарата.
Как долго лечится заболевание?
Продолжительность лечения инфекционного мононуклеоза у взрослых напрямую зависит от иммунного статуса пациента. В среднем полное восстановление организма занимает около одного месяца.
Причем в течение последних недель интенсивность общей симптоматики постепенно спадает.
В этот период больного в основном беспокоят отдельные клинические явления: увеличенные лимфоузлы, боли в горле и иное.
Инфекционный мононуклеоз у взрослых лечится дольше, если неправильно подобраны препараты либо заболевание вызвано иммунодефицитом.
Каких рекомендаций следует придерживаться во время лечения?
Во время терапии важно огранить общение пациента со здоровыми людьми. Кроме того, рекомендуется использовать личную посуду.
При легкой и средней формах патологии показано обильное питье, которое способствует выведению токсинов из организма. В случае поражения печени необходимо скорректировать ежедневный рацион, отказавшись от спиртного, жареных жирных продуктов в пользу бульонов, кефира, йогуртов, натуральных соков.
Чтобы вылечить инфекционный мононуклеоз, важно проводить комплексную терапию. Избавиться от симптомов заболевания помогают противовирусные, жаропонижающие и антигистаминные препараты.
Источник: https://herpes.center/bolezni/lechenie-mononukleoza
Как правильно лечить инфекционный мононуклеоз у детей? | Советы доктора
Инфекционный мононуклеоз (ИМ) представляет собой инфекционное заболевание полиэтиологического характера, которое нередко вызывается разными лимфотропными вирусами.
Классификация
По МКБ-10 ИМ разделяют по этиологическому фактору:
- цитомегаловирусный;
- гамма-герпесвирусный;
- на фоне аденовирусной инфекции и токсоплазмоза;
- неуточнённой этиологии.
При ИМ часто не оговаривается этиологический фактор. Если такого не происходит, то подразумевается ИМ, вызванный вирусом Эпштейн-Барра (ВЭБ инфекция). Почти все симптомы инфекционного мононуклеоза являются следствием внедрения в организм ребёнка ВЭБ.
Свойства ВЭБ
ВЭБ наиболее расположен к поражению В-лимфоцитов и дендритных клеток, хотя тропность его прослеживается ко многим клеткам. Поражаются также клетки эпителиальной выстилки протоков слюнных желёз и ротоглотки.
Активная фаза и латентное течение ВЭБИ
Находится ВЭБ в организме человека в активной форме и в латентном состоянии.
Активная фаза ВЭБИ характеризуется наибольшей активностью размножения и развития вируса с образованием всех необходимых ему органоидов и веществ.
Таким образом, количество антигенов в организме увеличивается в разы. Активная форма вируса в основном поражает слизистую оболочку ротоглотки и очень редко касается лимфоцитов В-класса.
При развитии литического цикла развития вируса в острой активной фазе ВЭБИ можно успешно применять противовирусные препараты, которые эффективно будут снижать вирулентность и численность штаммов микроорганизма.
Эти препараты воздействуют на синтез ДНК, блокируя процессы репликации, транскрипции.
Во время латентной фазы можно с точностью отметить, что вирус обосновался в ядре клетки. Там он находится в виде эписомы.
Активность вируса мала и количество синтезируемых веществ стремится к абсолютному минимуму. В это время ВЭБ заинтересован в большой продолжительности жизни клетки для выполнения своих рутинных действий.
ВЭБ способен замедлять механизмы клеточного старения и вызывать феномен клеточного бессмертия.
Если нет контроля со стороны противовирусного иммунитета, возможно развитие В-клеточной лимфопролиферативной болезни, вследствие появления большого количества В-лимфоцитов. Данная болезнь может малигнизироваться, что нередко случается у людей с иммунодефицитными состояниями.
Примерами служат:
- лимфома Беркитта;
- назофарингеальная карцинома;
- мешанная клеточная лимфома Ходжкина, опухолевые процессы у пациентов со СПИД.
Кроме того, ВЭБ приводит к формированию поликлональной инфильтрации В-лимфоцитами, что приводит к аутоиммунным патологическим состояниям, таким как рассеянный склероз, иммунные цитопении и др.
Кто отвечает за нераспространение ВЭБ в организме?
В основном контролирует распространение вирусных инфекций в организме система интерферонов и цитотоксические лимфоциты CD8+. При массивном инфицировании возможно развитие угрожающего жизни состояния.
Особенности манифестации ВЭБИ у детей
Чаще всего ВЭБИ протекает в скрытой или стёртой форме. Первыми проявлениями данной инфекции считаются симптомы банального ОРИ. Около 40% всех случаев протекают именно так. Специфических проявлений в данных случаях не бывает.
Вторым по популярности возникновения является ИМ, который имеет свои специфичные симптомы. ИМ характерен в основном для детей старшего возраста и подростков. Это зависит от выраженности иммунного ответа. По такому принципу протекают и другие вирусные инфекции. Всем известно, что так называемые, детские инфекции у взрослых и подростков протекают значительно сложнее.
Поэтому о ВЭБИ стоит помнить, что вирус вызывает специфическое иммунное воспаление, которое затрагивает клетки- мишени: в первую очередь это миндалины и В-лимфоциты.
При ИМ основным местом поражения являются лимфоидные органы. Количество инфицированных В-лимфоцитов в разгар заболевания начинает увеличиваться и достигает максимума в 10-20% от всего числа лимфоцитов. По мере выздоровления их число снижается до определённого уровня и остаётся на данном уровне до конца жизни.
Вместе с тем, со снижением вирусной и антигенной нагрузки происходит гибель большей части Т-лимфоцитов. Часть из них превращаются в клетки памяти.
Симптомы инфекционного мононуклеоза
- системный воспалительный ответ;
- ангина;
- поражения лимфоидных органов.
Начало болезни проявляется резким повышением температуры тела до фебрильных цифр, нарастают признаки интоксикации, появляются боли в горле, храп во время сна, заложенность носа при отсутствии насморка.
По мере прогрессирования заболевания увеличиваются периферические лимфоузлы. Наиболее часто это шейные и подчелюстные. Иногда лимфоаденопатия может развиваться задолго (за неделю) до других симптомов.
На миндалинах образуются грязно-жёлтые налёты, которые шпателем снимаются с образованием кровоточащих поверхностей. Печень и селезёнка увеличиваются почти у 50% пациентов. Всё разнообразие клиники формируется за несколько суток. Практически никогда не встречаются все проявления у одного пациента.
Именно поэтому почти всегда диагноз необходимо подтвердить лабораторным анализами.
Диагностика
Основным методом лабораторной диагностики является общий анализ крови, где выявляются мононуклеары в большом количестве — более 10%.
Но на основании одного лишь анализа крови нельзя поставить ИМ, потому как появление мононуклеаров может затянуться и определиться только на 4-5 день заболевания.
Иногда эти временные рамки раздвигаются до 2 недель.
К примеру, если у ребёнка ангина протекает с лимфоцитозом, врачу необходимо задуматься о возможном наличии ИМ.
Обычно банальная микробная флора приводит к лейкоцитозу, нейтрофиллёзу, сдвигу лейкоцитарной формулы влево. При ИМ тоже может быть сдвиг влево, однако также присутствует и лимфомоноцитоз.
Заподозрить ИМ можно по повышению аминотрансераз в крови. Эти ферменты являются специфическими печёночными маркёрами. Если у ребёнка отмечается подозрительная ангина, стоит провести биохимическое исследование крови.
Дополнительные методы диагностики
- Определение гетерофильных антител. Значимость этого теста не очень велика, однако иногда его используют для верификации диагноза. Во время проведения данной процедуры часты ложноотрицательные результаты;
- Серологические методы. Проводится обнаружение IgM к компоненту вируса (капсиду) и IgG к антигену ВЭБ, который возникает на ранних этапах болезни;
- Определение в сыворотке или плазме крови ДНК ВЭБ.
Достаточно надёжным способом диагностики считается увеличение уровня прокальцитонина. Если он увеличен, это говорит о наличии острой фазы процесса. Иммунное воспаление поражает миндалины и, таким образом, данное воспаление считается асептическим, то есть не происходит присоединения вторичной микробной инфекции. В связи с этим нет необходимости в назначении антибактериальной терапии. Более того, антибактериальное лечение может привести к затягиванию течения ангины.
Лечение инфекционного мононуклеоза
При необходимости назначения противомикробного лечения предпочтение отдаётся макролидам, цефалоспоринам, линкосамидам.
Аминопенициллины при ИМ не применяются, так как они могут вызвать сыпь с геморрагическим компонентом. Возникновение сыпи объясняется развитием реакции гиперчувствительности замедленного типа.
Поэтому нередко возникает синдром Стивенса-Джонсона или эпидермального некролиза.
Антигистаминные средства из группы Р1-гистаминоблокаторов назначать нет нужды, потому как не формируются реакции IgE-зависимого типа. Конечно, это не касается тех случаев, когда развилась классическая крапивница на тот или иной препарат.
Во время острой ВЭБИ противовирусные препараты назначать не нужно. Но совсем другое дело хронические ВЭБ-ассоциированные заболевания, при которых назначение противовирусных препаратов обосновано.
Спорные вопросы по применению глюкокортикостероидов (ГКС) при ИМ
Существует много работ, которые доказывают эффективность и неэффективность ГКС при ИМ. Эффект всё же , несомненно, есть, но всем детям назначать ГКС не стоит.
Из показаний выделим:
- тяжёлые формы ИМ с тяжёлой обструкцией верхних отделов респираторного тракта;
- поражения нервной системы;
- цитопении.
Индукторы интерферона
В начале заболевания, при развитии клинических симптомов пациент не нуждается в дополнительной иммуностимуляции. Применение индукторов интерферона оправдано в фазу реконвалесценции, потому как происходит формирование вторичного иммунодефицитного состояния.
Лечение поражений печени при ИМ
Не всегда повышение трансаминаз в крови свидетельствует о повреждении структуры печени, поэтому нет необходимости в применении гепатопротекторов и других препаратов для печени.
При поражениях печени во время ИМ необходимо наладить правильное питание.
Симптоматическое лечение инфекционного мононуклеоза
Медикаментозное лечение в основном симптоматическое. При повышении температуры тела назначают жаропонижающие, при болях в горле обезболивающие. При заложенности носа используются комбинированные капли ГКС, так как воспаление слизистой носа аутоиммунное и сосудосуживающие капли обычно не помогают.
- Анастасия
- Распечатать
Источник: https://creacon.ru/?p=4023
Инфекционный мононуклеоз у детей: клинические рекомендации
Инфекционный мононуклеоз – распространенное заболевание, часто встречающееся в организованных детских и подростковых коллективах (школы, детские сады, лагеря, интернаты и др.).
- Взрослые болеют им редко: как правило, это лица с различными поражениями иммунной системы (например, ВИЧ-инфицированные больные).
- Рассмотрим инфекционный мононуклеоз у детей, клинические рекомендации по его диагностике, лечению и профилактике.
- ↯ Больше статей в журнале «Заместитель главного врача» Активировать доступ
- Инфекционный мононуклеоз – острое вирусное заболевание, проявляющееся повышением температуры тела, поражением шейных лимфоузлов, зева, печени, селезенки, а также специфическими изменениями формулы крови с появлением в ней характерных элементов – атипичных мононуклеаров.
- Заболевание вызывается вирусом Эпштейна-Барр, относящимся к группе герпесвирусов.
- Возбудитель передается от человека к человеку воздушно-капельным или бытовым путем, в редких случаях возможно попадание в организм в результате переливания крови или от матери к плоду через плацентарный барьер.
Что такое инфекционный мононуклеоз
- Специфической особенностью вируса Эпштейна-Барр, вызывающего мононуклеоз, является то, что он, в отличие от других герпесвирусов, не вызывает гибель пораженной клетки, а стимулирует ее рост.
- Основное его отрицательное воздействие на организм ребенка заключает в том, что он вызывает острый иммунный ответ, выражающийся лимфаденитом, гепатоспленомегалией, расстройством функции почек.
- Инкубационный период составляет от 2 до 5 дней.
- Вирус Эпштейна-Барр выступает в роли системного раздражителя, стимулирующего иммунную и лимфатическую систему ребенка к более активной работе.
- На фоне его жизнедеятельности у пациента отмечается временное нарушение функций печени, селезенки, увеличиваются лимфоузлы.
- Однако у здорового ребенка, не имеющего серьезных соматических патологий, данный возбудитель не вызывает каких-либо осложнений.
- Вирус Эпштейна-Барр неустойчив во внешней среде и гибнет под воздействием:
- прямых солнечных лучей;
- высоких температур;
- дезинфицирующих средств с противовирусной активностью.
Классификация
Инфекционный мононуклеоз делится на виды по следующим признакам:
- По типу (типичный, атипичный (бессимптомный, висцеральный, стертый)).
- По тяжести (легкий, средней тяжести, тяжелый).
- По течению (острый, затяжной, хронический, рецидивирующий).
Осложнения делятся на:
- ранние – от 1 до 3 недель с начала болезни (разрыв селезенки, асфиксия, миокардит, интерстициальная пневмония, энцефалит, паралич черепных нервов, менингоэнцефалит, полиневрит, синдром Гийена-Барре);
- поздние – позже 3-й недели болезни (гемолитическая анемия, тромбоцитопеническая пурпура, апластическая анемия, гепатит, синдром мальабсорбции и др.).
Симптомы типичной формы заболевания:
- повышение температуры тела;
- увеличение лимфоузлов, печени, селезенки;
- поражение ротоглотки;
- изменения формулы крови.
Особенности атипичных форм инфекционного мононуклеоза:
- стертая — протекает со слабо выраженными и быстро исчезающими симптомами;
- бессимптомная — характеризуется отсутствием клинических проявлений;
- висцеральная – имеет наиболее тяжелое течение с поражением многих органов и систем.
Диагностика
Диагностика инфекционного мононуклеоза начинается с опроса пациента и выслушивания его жалоб:
- болевые ощущения в горле;
- повышение температуры до субфебрильных или фебрильных значений;
- головная боль;
- слабость, утомляемость;
- повышенное потоотделение;
- увеличение лимфатических узлов;
- ощущение «заложенности» носа;
- миалгия, артралгия;
- высыпания на коже.
- ✔ Медмероприятия для диагностики инфекционного мононуклеоза у детей
- Скачать документ
- Сбор анамнеза должен учитывать следующие клинические данные:
- острое или постепенное начало заболевания;
- появление развернутой клинической картины (обычно к концу 1 недели болезни);
- сохранение повышенной температуры в течение 7-28 дней;
- сочетание поражения горла с увеличением лимфатических узлов, гепатоспленомегалией;
- время появления кожных высыпаний (обычно 3-5 день болезни);
- редкость развития полиорганных поражений.
Важно уточнить наличие контакта больного с лицом с подобным заболеванием или с подтвержденным инфекционным мононуклеозом.
Физикальное обследование позволяет выявить:
- повышенную температуру тела;
- увеличение лимфоузлов (чаще симметричное, затрагивающее подчелюстные, передне- и заднешейные, а также подмышечные и паховые л/у);
- воспаление горла;
- увеличение селезенки;
- увеличение печени;
- аденоидит;
- пятнисто-папулезную сыпь (в том числе и в области верхнего неба);
- периорбитальный отек;
- желтуху (возникает не во всех случаях).
- В статье вы найдете только несколько готовых образцов и шаблонов. В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Анализы
Клинические рекомендации по мононуклеозу предписывают проводить следующие лабораторные исследования:
- ОАК (позволяет выявить умеренный лейкоцитоз или лейкопению, лимфомоноцитоз, нейтропению, увеличение СОЭ, атипичные мононуклеары).
- Серологическое исследование методом ИФА (рассчитывает индекс авидности, обнаруживает специфические антитела IgM VCA к ВЭБ и IgG VCA, IgG EA, IgG-EBNA к ВЭБ).
Дополнительно назначаются:
- исследование крови методом ПЦР (с целью выявления вируса Эпштейна-Барр);
- биохимический анализ крови (при увеличении печени и желтухе, позволяет выявить уровень билирубина и аланинаминотрансферазы);
- бактериологическое исследование слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы (позволяет определить бактериальную природу острого тонзиллита).
Дифференциальный диагноз
Клинические проявления, сходные с симптомами инфекционного мононуклеоза, имеет множество заболеваний.
Дополнительные исследования позволяют исключить другие диагнозы.
Лечение
- Согласно клиническим рекомендациям по инфекционному мононуклеозу, дети с легкой степенью заболевания проходят лечение в амбулаторных условиях.
- Проводится этиотропная терапия в сочетании с назначением препаратов интерферона.
- При воспалительных изменениях в крови и гнойно-воспалительных явлениях в ротоглотке показано использование антимикробных средств.
Больному ребенку показан полупостельный режим в течение всего периода повышения температуры тела.
Особое внимание следует уделять личной гигиене – туалету носа, рта, глаз.
Медикаментозная терапия
Для купирования лихорадки выше 38,5°С у детей показаны следующие препараты:
- Парацетамол (в форме суспензии или ректальных свечей, интервал приема – не чаще 1 раза в 4 часа).
- Ибупрофен (в форме суспензии, прием не более 3 раз в сутки).
При гнойном тонзиллите, вызванной стафилококком или стрептококком, используются антибиотики:
- Азитромицин.
- Кларитромицин.
- Цефалоспорины, и др.
Дальнейшее ведение включает в себя:
- выписку в детский коллектив (детский сад, школа) – только после клинического выздоровления;
- ограничение пребывания на солнце и диспансерное наблюдение – в течение 1 года;
- исследование крови на атипичные мононуклеары и аланинаминотрансферазу – 1 раз в 3 месяца;
- медотвод от вакцинации (на 3 месяца – при легкой и среднетяжелой форме, на 6 месяцев – при тяжелой форме);
- медотвод от занятий физической культурой – на 3 месяца.
Показатели эффективности терапии:
- стойкая нормализация температуры тела (три дня и более);
- отсутствие проявлений интоксикации организма;
- отсутствие воспаления в горле;
- уменьшение размера лимфоузлов;
- нормализация размеров печени и селезенки;
- нормализация концентрации печеночных ферментов;
- отсутствие рецидива.
Диетическое питание
При инфекционном мононуклеозе больным рекомендован диетический стол №13, предполагающий обильное теплое питье и употребление большого количества молочных и растительных продуктов питания.
В рацион рекомендуется включать:
- свежие овощи, фрукты, зелень;
- нежирное мясо – курицу, индейку, кролика;
- нежирные сорта рыбы, приготовленные на пару;
- тушеные или запеченные овощи;
- каши из злаков, заправленные растительным маслом;
- кисломолочные продукты – творог, кефир, ряженку, простоквашу, йогурт;
- компоты из свежих ягод;
- отварной картофель.
Меню при инфекционном мононуклеозе должно быть сбалансированным, однако исключается нагрузка на печень, ткани которой находятся в воспаленном состоянии.
До полного выздоровления из рациона исключаются:
- жирные сорта мяса и рыбы;
- копчености, соленья, маринады;
- сливочное масло;
- колбасы, консервы, полуфабрикаты и другие продукты из переработанного мяса;
- сладкие газированные напитки;
- конфеты, торты, прочие кондитерские изделия (разрешен лишь натуральный мед в малых количествах).
Стационарное лечение
Показания для экстренной госпитализации при инфекционном мононуклеозе:
- возраст до 5 лет в сочетании с появлением общих признаков опасности (невозможность пить или сосать грудь, рвота после каждого приема пищи и питья, судороги (в том числе и в анамнезе), отсутствие сознания);
- среднетяжелое и тяжелое течение заболевания;
- выраженный тонзиллит, ангина, желтуха, обструкция дыхательных путей, боли в животе, развитие осложнений неврологического, хирургического, гематологического характера, со стороны сердца и сосудов, синдром Рейе).
Стационарное лечение инфекционного мононуклеоза у детей включает в себя патогенетическую и симптоматическую терапию.
На выбор тактики лечения влияют следующие факторы:
- период заболевания;
- тяжесть состояния больного;
- возраст ребенка;
- наличие и характер осложнений.
Согласно новым клиническим рекомендациям по инфекционному мононуклеозу 2019 года, при тяжелых формах данного заболевания, при гнойно-некротических изменениях в ротоглотке и воспалительных изменениях в анализах крови показано назначение антибиотиков.
При высокой температуре используются:
- Парацетамол (в форме суспензии или ректальных свечей, интервал приема – не чаще 1 раза в 4 часа).
- Ибупрофен (в форме суспензии, прием не более 3 раз в сутки).
Инфузионная терапия больным тяжёлой формой инфекционного мононуклеоза включает в себя применение:
- раствора хлорида натрия;
- раствора декстрозы.
Гормональная терапия показана при осложнениях со стороны центральной нервной системы и системы кроветворения (энцефалит, тромбоцитопеническая пурпура и др.).
При судорогах применяется диазепам внутримышечно, внутривенно или ректально.
Меры профилактики
Для того, чтобы минимизировать риск заражения ребенка вирусом Эпштейна-Барр, клинические рекомендации по инфекционному мононуклеозу предписывают проводить простые меры профилактики.
Это несложные действия, которые проводят родители, ухаживающие за маленьким ребенком, а также самостоятельно выполняют подростки:
- регулярно мыть руки после контакта с игрушками и поверхностями, к которым прикасалось большое количество людей;
- соблюдать гигиену кожи, регулярно принимать душ, носить чистые вещи, регулярно менять постельное белье;
- средствами личной гигиены, посудой, косметикой, одежной следует пользоваться строго индивидуально – совместное использование недопустимо;
- уделять должное внимание укреплению иммунитета – сбалансированному рациону, прогулкам на свежем воздухе, закаливанию (обливание прохладной водой, контрастный душ, растирание влажным полотенцем);
- одеваться по погоде, не допускать перегрева или переохлаждения;
- не посещать детские коллективы (школы, детские сады) во время выявленных вспышек инфекционного мононуклеоза до стабилизации санитарно-эпидемиологической ситуации;
- ежедневно проводить в доме влажную уборку с использованием дезинфицирующих средств.
Материал проверен экспертами Актион Медицина
Источник: https://www.provrach.ru/article/8744-19-m08-23-infekcionnyj-mononukleoz-u-detej-klin-rekomendacii
Клинические рекомендации по лечению инфекционного мононуклеоза
Инфекционный мононуклеоз (ИМ) (Mononucleosis infectiosa, болезнь Филатова, ангина моноцитарная, лимфобластоз доброкачественный) — острое полиэтиологическое заболевание, вызываемое преимущественно вирусами семейства Herpesviridae (вирус простого герпеса, вирус Эпштейна–Барр, цитомегаловирус, вирус герпеса человека 6-го и 7-го типов и др.).
Источниками инфекции являются больные с типичными и атипичными формами ИМ, как с клинически выраженным, так и с клинически стертым вариантом течения заболевания, а также «здоровые» вирусоносители. Заражение происходит при тесном контакте, чаще всего при поцелуях мамы и ребенка, между детьми и т. д.
За последние несколько лет отмечается повышение заболеваемости ИМ, несмотря на не слишком высокую контагиозность возбудителей, что, вероятно, связано с активностью возбудителей.
На сегодняшний день остается много вопросов, касающихся этиологии данного заболевания, трактовок клинической картины, в связи с преобладанием атипичных форм течения, а также индуцированных изменений в иммунитете у конкретных пациентов и т. д.
Синдромы, симптомы и лабораторные критерии ИМ:
- лихорадка;
- инфекционный токсикоз;
- лимфопролиферативный синдром;
- экзантема (часто, но не обязательно);
- поражение различных органов и систем (ЖКТ, почки, печень, кровеносная система и др.);
- гиперферментемия и нарушение пигментного (билирубинового) обмена;
- атипичные мононуклеары >10 % на фоне лимфо-, лейкоцитоза в ОАК.
Инфекционный мононуклеоз ВЭБ (вирус Эпштейна–Барр)-этиологии
Первичная манифестная инфекция:
- чаще в возрасте от 3 до 7 лет;
- доля часто болеющих детей — 20 %;
- иммунный ответ преимущественно по клеточному типу;
- клинические проявления выраженные и непродолжительные;
- аутосенсибилизация незначительная и непродолжительная;
- рецидивы инфекции в течение первого года — 14 %;
- исход в хроническую инфекцию — 5 %;
Реактивация:
- латентный вариант первичной инфекции чаще у детей от 1 до 3 лет;
- доля часто болеющих детей — 48 %;
- иммунный ответ со смещением в сторону гуморального типа;
- клинические проявления менее выражены и продолжительные;
- аутосенсибилизация выраженная и продолжительная;
- рецидивы инфекции в течение первого года — 25 %;
- исход в хроническую инфекцию –19 %;
Особенности иммунного ответа
Характер иммунологических изменений при инфекционном мононуклеозе с ВЭБ к настоящему времени достаточно хорошо изучен.
В остром периоде:
- после кратковременной пролиферации В-лимфоцитов происходит переключение на пролиферацию Т-лимфоцитов при массивном лизисе инфицированных В-клеток;
- формируется дисбаланс Th1/Th2;
- гиперпродукция иммуноглобулинов различных классов IgA, IgG, IgM, IgE и повышение концентрации ЦИКов;
- разработаны иммунологические маркеры прогноза исходов ИМ по цитокиновому профилю.
Однако роль ВЭБ в характере иммунологических нарушений при смешанной и комбинированной инфекциях до сих пор не определена. Нет определенного ответа, какие способности проявляет ВЭБ при взаимодействии — доминирующие, интерферирующие либо поляризующие.
Цитомегаловирусный мононуклеоз
Первичная инфекция:
- возникает чаще у детей в возрасте 1,5–2 лет;
- реализуется у вторично иммунокомпроментированных детей с первичным иммунодефицитом;
- наряду с полным синдромокомплексом ИМ может протекать в виде мононуклеозоподобного синдрома в сочетании с интерстициальной пневмонией, сиалоаденитом, гепатитом, поражением ЖКТ;
- гемограмма характеризуется гипохромной анемией, тромбоцитопенией, наличием атипичных мононуклеаров;
Особенности иммунного ответа
Вызывает иммуносупрессию: снижает количество лимфоцитов, Т-хелперов, естественных киллеров, вызывает дисбаланс Th1/Th2.
Инфекционный мононуклеоз, ассоциированный с ВГЧ 6-го типа
Первичная инфекция:
- заболевание имеет более острое начало с гипертермией, может характеризоваться также полиморфными высыпаниями, сходными с инфекционными экзантемами и токсидермиями, гингивитом + синдромокомплекс ИМ;
- поражает преимущественно зрелые Т-лимфоциты (CD4), по данным некоторых исследований in vitro может проникать в и другие клетки (плейотропный эффект);
- в организме обнаруживается как в клетках иммунной системы, так и в клетках лимфатических узлов, в почках, околоушных, бронхиальных и слюнных железах, в мозге.
Сочетанная (микст 1±4±5±6) герпес-вирусная этиология и инфекционный мононуклеоз
Первичная инфекция:
- медленное формирование клинической картины и характерной гемограммы, что приводит к поздним срокам установления диагноза и часто к неблагоприятному исходу;
- длительная лихорадка: субфебрильная или волнообразная до высоких цифр;
- длительная лимфаденопатия с вовлечением внутригрудных и мезентериальных лимфоузлов;
- незначительное увеличение размеров селезенки (иногда только по результатам УЗИ брюшной полости), печени;
- длительная гиперферментемия сыворотки крови;
- частые экзантемы.
Клиническая картина ИМ, вызванного первичной инфекцией (моно- или микст) и реактивацией, в настоящее время в литературе не описана. Собственные данные находятся в стадии обработки.
Классификация МКБ-10
- В 27 — инфекционный мононуклеоз?;
- В 27.0 — мононуклеоз, вызванный гамма-герпетическим вирусом;
- В 27.1 — цитомегаловирусный мононуклеоз?;
- В 27.8 — другой инфекционный мононуклеоз?;
- В 27.9 — инфекционный мононуклеоз неуточненный .
Клиническая классификация инфекционного мононуклеоза
Типичный инфекционный мононуклеоз:
- Тяжесть: легкая, среднетяжелая и тяжелая формы.
- Характер течения: гладкое и негладкое.
- Длительность течения: острое (до трех месяцев) и затяжное (3–6 месяцев).
Атипичный инфекционный мононуклеоз (мононуклеозоподобное заболевание):
- Симптомы заболевания сочетаются в различных комбинациях. При этом не формируется полный синдромокомплекс.
- Маска ОРЗ.
- Нет характерных изменений в ОАК или они незначительные.
Данная клиническая форма может формироваться как при первичной (острой) инфекции, так и при реактивации любого варианта персистирующей инфекции.
При хроническом течении заболевания следует обязательно уточнить этиологию и указать ее при формулировании диагноза. Термин «хронический мононуклеоз» не используется.
Определение этиологии заболевания
Определение этиологии заболевания должно проводиться комплексом лабораторных методов — ПЦР и ИФА.
Вирус Эпштейна–Барр
Первичная инфекция — наличие ДНК ЭБВ и/или анти-VCA IgM и/или анти-EA IgG в отсутствие анти-EBNA IgG.
Реактивация — наличие ДНК ЭБВ и/или анти-VCA IgM и/ или анти EA IgG в присутствии анти-EBNA IgG.
Цитомегаловирус
Первичная инфекция — наличие ДНК ЦМВ и/или анти-ЦМВ IgM в отсутствие IgG.
Реактивация — наличие ДНК ЦМВ и/или анти-ЦМВ IgM в присутствии анти-ЦМВ IgG или повышение титра анти-ЦМВ IgG более чем в 4 раза.
ВГЧ6
Активная инфекция — наличие ДНК ВГЧ6.
Гематологические изменения
Некоторые исследователи в части случаев, даже при отсутствии атипичных мононуклеаров в ОАК или наличии их >10 %, классифицируют заболевание как типичный ИМ только на основании клинической картины. Однако около 13 % детей с установленным диагнозом типичный ИМ должны быть классифицированы как болеющие атипичным вариантом ИМ (мононуклеозоподобное заболевание).
Атипичные мононуклеары впервые описаны в 1923 г. Хэлом Дауни (Downey H., McKinlay C. A.
Acute lymphadenosis compared with acute lymphatic leukemia (1923) Archives of Internal Medicine, 32 (1), 82-112).
Встречаются в крови пациентов с активными вирусными инфекциями, в особенности при инфицировании ВЭБ. Представляют собой Т-лимфоциты. Иммунофенотип клеток с данной морфологией недостаточно изучен.
В настоящее время используется новый современный способ диагностики гематологических изменений — клеточный биочип, сочетающий возможность полноценного морфологического исследования лейкоцитов с определением на их поверхности дифференцировочных маркеров (cluster of differentiation (CD) антигенов). Биочип позволяет «увидеть» различие атипичных мононуклеаров при мононуклеозе и мононуклеозоподобных заболеваниях и в 100 % случаев подтвердить диагноз.
Стратегия этиотропной терапии
Противовирусная терапия ИМ
Цель терапии: подавление размножения вируса, стимуляция естественных киллеров и фагоцитов, создание антивирусного состояния незараженных клеток.
- препараты интерферона (ВИФЕРОН® суппозитории в возрастных дозах);
- индукторы интерфероногенеза;
- инозин пранобекс (50–100 мг/кг);
- химиотерапия (ганцикловир, валганцикловир).
Цель терапии: блокада «свободных» вирусов, находящихся в межклеточной жидкости, лимфе и крови.
- иммуноглобулины для в/в введения (октагам, интраглобин).
Преимущества применения препаратов интерферона в лечении ИМ:
- проявляют противовирусную активность в отношении всех герпес-вирусов;
- не вызывают формирование резистентных штаммов вирусов;
- являются патогенетическими средствами, восполняют дефицит собственных интерферонов, усиливают цитотоксичность макрофагов и лимфоцитов, т. к. при ИМ развиваются иммунодефицитные состояния;
- оптимальны для комбинированной терапии.
Интерферонотерапия
При остром мононуклеозе используется «короткий» курс этиотропной терапии — 5 дней.
ВИФЕРОН® суппозитории по 1 суппозиторию 2 раза в сутки 5-дневный курс. Дозы препарата соответствуют возрастным критериям, указанным в инструкции. В виде монотерапии показан при легкой и среднетяжелой форме ИМ. При тяжелой форме показан в комбинации с химиопрепаратами или с препаратами внутривенных иммуноглобулинов.
Терапия индукторами интерфероногенеза и тимомиметиком
Используется «короткий» курс этиотропной терапии — 5 дней.
Показана при легкой и среднетяжелой формах ИМ. Имеются возрастные ограничения.
Циклоферон в таблетках ежедневно 6 мг/кг/сутки (с 4 лет). Инозин пранобекс — 50–100 мг/кг (с 3 лет).
Химиопрепараты в терапии инфекционного мононуклеоза
Используется «короткий» курс этиотропной терапии — 5 дней.
Показана при тяжелой форме ИМ. Используются препараты направленного действия:
- ацикловир, валацикловир — вирус простого герпеса, вирус ветряной оспы;
- ганцикловир, валганцикловир — цитомегаловирус.
Валганцикловир назначается при тяжелых формах ВЭБ-инфекции и ЦМВ-инфекции пациентам с иммунодефицитом.
При правильном расчете с использованием площади поверхности тела, клиренса креатинина профиль безопасность/эффективность валганцикловира такой же, как у взрослых.
Терапия инфекционного мононуклеоза при тяжелых генерализованных формах, осложненных вторичной бактериальной инфекцией
В качестве заместительной терапии возможно применение препаратов:
- стандартных внутривенных иммуноглобулинов, содержащих IgG (нормального человеческого иммуноглобулина) в курсовой дозе 0,25–0,75 г/кг веса в/в;
- обогащенного иммуноглобулинового препарата с высоким содержанием IgM к бактериальным возбудителям — пентаглобин в дозе 5 мл/кг в сутки ежедневно 1 раз в день в течение 3 дней. Препарат вводят повторно по клиническим показаниям.
Исходы инфекционного мононуклеоза ВЭБ-этиологии (Малащенков И. К., 2003)
- выздоровление (ДНК вируса в крови и слюне не определяется);
- бессимптомное носительство (ДНК вируса в слюне и крови не более 10 копий);
- латентная инфекция (ДНК вируса в локусе, анти-VCA IgG, анти EBNA IgG);
- хроническая рецидивирующая инфекция (клинические формы хронической ВЭБ-инфекции);
- развитие онкологического (лимфопролиферативного) процесса: поликлональные лимфомы, лейкоплакия языка и др.;
- развитие аутоиммунного заболевания (СКВ, ревматоидного артрита);
- развитие синдрома хронической усталости;
Противовирусная терапия неблагоприятных исходов инфекционного мононуклеоза хронических (манифестной или латентной форм) герпес-вирусных инфекций
Рекомендуется использовать этиотропные препараты, в том числе обладающие иммуномоделирующей активностью:
- интерфероны (уровень доказательности В);
- инозин пранобекс (уровень доказательности В) и другие синтетические химически чистые иммуномодуляторы;
- комбинацию указанных препаратов.
Интерферонотерапия
При обострении хронической герпес-вирусной инфекции назначается сочетание непрерывного 10-дневного курса ВИФЕРОН® суппозитории по 1 суппозиторию 2 раза в сутки с дальнейшим прерывистым 3 раза в неделю в течение всего периода репликативной активности (контроль ПЦР ДНК вируса).
При латентной герпес-вирусной инфекции и вторичном иммунодефиците назначаются высокие и средние дозы ВИФЕРОН® суппозитории «шаг за шагом».
«Шаг за шагом» — авторская программа иммунореабилитации, разработанная коллективом авторов под руководством руководителя направления по клинической иммунологии профессора, д. м. н. Нестеровой И. В., согласно которой терапия препаратами ВИФЕРОН® суппозитории и мазь проводится в течение 2,5 месяца в возрастной дозировке со снижением частоты введения препарата.
ВИФЕРОН® мазь — смазывать носовые ходы 2–3 раза в день ежедневно в течение 2–2,5 месяца.
ВИФЕРОН® суппозитории:
- дети до 7 лет (ВИФЕРОН® суппозитории 150 000 МЕ) — применять 2 раза в сутки, ежедневно в течение 10 дней, далее 3 раза в неделю в течение 14 дней, далее 2 раза в неделю в течение 14 дней;
- дети старше 7 лет (ВИФЕРОН® суппозитории 500 000 МЕ) — применять 1 раз в сутки 2 раза в неделю в течение 14 дней, далее 1 раз в неделю в течение 14 дней.
Контроль эффективности противовирусной терапии
Для контроля эффективности терапии возможно использование показателя индекса поляризации иммунного ответа, разработанного в НИИДИ, СПб.?Положительный индекс «+» — лечение эффективно. Отрицательный индекс «-» — лечение неэффективно.
Однако опорным лабораторным критерием эффективности терапии является уровень репликативной активности (ДНК ВЭБ и других герпес-вирусов в ПЦР).
Источник: https://health-kz.com/2015/05/27/klinicheskie-rekomendatsii-po-lecheniyu-infektsionnogo-mononukleoza/
Противовирусные средства для лечения инфекционного мононуклеоза (железистой лихорадки)
- Вопрос обзора
- Мы исследовали пользу и побочные эффекты противовирусной терапии у людей с инфекционным мононуклеозом, по сравнению с «фиктивным» лечением или стандартной помощью.
- Актуальность
Инфекционный мононуклеоз (железистая лихорадка) обычно вызывается вирусом Эпштейна-Барра. Хотя обычно это заболевание не является серьезным, оно может привести к значительному времени отсутствия в школе и на работе из-за сильной усталости/утомляемости.
В редких случаях это заболевание может привести к жизне-угрожающим осложнениям Лечение людей с осложнениями является затратным, как в отношении затрат со стороны здравоохранения, так и затрат, связанных с временной нетрудоспособностью.
Уменьшение осложнений могло бы принести пользу при оказании помощи пациентам, поэтому важно определить эффективные методы лечения для людей с инфекционным мононуклеозом (железистой лихорадкой).
Противовирусные средства являются дорогостоящими, могут привести к побочным эффектам и устойчивости к противовирусным средствам. Необходимы хорошие обоснования, что использование противовирусных средств обеспечивает наилучшие исходы. В настоящее время нет согласия относительно эффективности применения противовирусных средств при лечении людей с инфекционным мононуклеозом.
- Дата поиска
- Апрель 2016 года.
- Характеристика исследований
Мы включили семь исследований с участием всего 333 человек; два исследования были проведены в Европе и пять исследований — в США.
Три исследования были проведены в больницах, одно исследование было проведено в студенческом медицинском центре, еще одно — в детской клинике, и в двух исследованиях условия проведения были неизвестны.
Были изучены три различных противовирусных средства: ацикловир, валацикловир и валомацикловир, а также их режим дозирования, лечение сравнения («фиктивное» лечение или отсутствие лечения), а также период лечения и наблюдения пациентов.
Источники финансирования исследований
В одном из исследований не сообщали об источнике финансирования, но остальные шесть исследований показали наличие некоторой поддержки со стороны индустрии. Никто не заявил о конфликте интересов, но два автора из одного исследования были из фармацевтической компании.
- Основные результаты
- Мы хотели изучить несколько исходов: время выздоровления; побочные эффекты лечения; длительность лихорадки, боли в горле, увеличения лимфатических узлов, увеличения селезенки и печени; развитие осложнений инфекционного мононуклеоза; время элиминации вируса из горла; связанное со здоровьем качество жизни; пропущенные дни учебы или работы; и экономические исходы.
- Мы обнаружили улучшение у участников, которые получали противовирусную терапию, в отношении двух исходов.
Было улучшение в пять дней в отношении времени выздоровления — у людей, которые получали противовирусное лечение, но этот результат был не очень точным, и способ его определения/измерения не был четко определен.
Другие исследования показали, что может потребоваться месяц или более для разрешения симптомов, а усталость/утомляемость у приблизительно одного из каждых 10 пациентов может продолжаться спустя шесть месяцев.
Это улучшение может иметь ограниченное клиническое значение.
В большинстве исследований, в которых изучали неблагоприятные эффекты, не нашли каких-либо различий между людьми, которые получали противовирусную терапию, и теми, кто ее не получал.
Было улучшение во времени разрешения увеличения лимфатических узлов до девяти дней при использовании противовирусных средств. Однако, в исследованиях, в которых сообщали об этом, измерение лимфатических узлов проводили различными способами, поэтому мы не можем быть уверены в точности этого результата.
Качество доказательств
Качество доказательство было оценено как очень низкое для всех результатов, что означает, что мы не можем знать действительный эффект от использования противовирусных средств при инфекционном мононуклеозе. Необходимы исследования лучшего качества, чтобы мы смогли сделать определенные выводы.
Источник: https://www.cochrane.org/ru/CD011487/protivovirusnye-sredstva-dlya-lecheniya-infekcionnogo-mononukleoza-zhelezistoy-lihoradki

 2
2 2
2 2
2