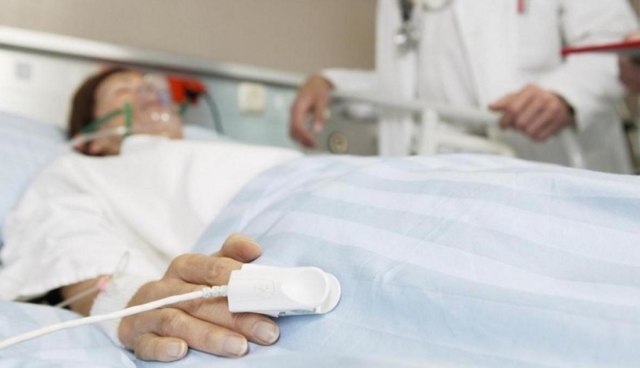
Мононуклеоз («моноцитарная ангина») – болезнь инфекционного характера, чаще всего поражающая детские организмы (у взрослых недуг встречается лишь в 20% случаев).
Из-за отсутствия характерных признаков его диагностика существенно осложнена, в то время как заразиться подобным недугом довольно просто.
Поэтому важно знать, каковы симптомы мононуклеоза, способы лечения, возможности избежать негативных последствий, а также меры профилактики, позволяющие остаться здоровыми.
Виды мононуклеоза
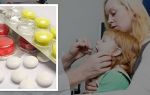
Возбудители болезни – вирусы, принадлежащие семейству Нerpesviridae, один из которых вирус Эпштейна-Барра. Мононуклеоз делят на следующие виды:
- типичный, сопровождающийся основными признаками, — увеличением лимфоузлов, селезёнки, печени, появлением в крови атипичных мононуклеаров, ангиной;
- атипичный, протекающий бессимптомно, имеющий висцеральные и стёртые формы.
По характеру течения болезнь подразделяют на следующие виды:
- гладкий;
- неосложнённый;
- осложнённый;
- затяжной.
По тяжести заболевание классифицируется на три степени:
- лёгкая;
- среднетяжёлая;
- тяжёлая.
К последней всегда относятся висцеральные, а к лёгкой – атипичные формы недуга.
Пути заражения и группы риска
Инфекционный мононуклеоз получил второе название – «поцелуйная болезнь». Это связано с тем, что наиболее распространённый способ инфицирования – проникновение вируса в организм через слюну. Но существуют и другие способы передачи заболевания:
- Воздушно-капельный.
- Контактный.
- Гемолитический.
Опасность патологии заключается в том, что заражение возможно не только при контакте с больным с ярко выраженными признаками мононуклеоза, но и с вирусоносителем. Из-за особенностей иммунитета заболевание наиболее характерно для детей. Инфицирован каждый второй ребёнок в возрасте до 5 лет, хотя развивается патология только в 5% случаев. Для взрослых данная болезнь – достаточно редкое явление.
В группу риска попадают дети до пяти лет и подростки. Именно для данных возрастных периодов характерны резкие изменения в физиологии, связанное с ними ослабление иммунной системы, а также повышенное количество тактильных контактов. Мальчики подвергаются болезни в 2 раза чаще девочек.
Симптомы и признаки у детей и взрослых
Период инкубации мононуклеоза протекает до 3 недель, а болезни – до 60 дней. На различных этапах могут проявляться следующие признаки патологии:
- Боли в голове и головокружение.
- Общая слабость.
- Суставные и мышечные боли.
- Интоксикация.
- Повышение температуры.
- Чрезмерная потливость.
- Болезненные ощущения в горле при глотании.
- Кашель.
- Образование на миндалинах беловатого налёта.
- Увеличение и болезненность всех лимфатических узлов.
- Увеличение печени или селезёнки (возможно одновременно обоих органов).
Появление перечисленных симптомов ведёт к повышенной восприимчивости к респираторным инфекциям и частым поражениям кожи герпесом.
С какими заболеваниями можно спутать мононуклеоз
Во многих случаях для подобной патологии характерно бессимптомное течение, а при проявлении признаков их проявление часто путают с другими заболеваниями. К таковым относятся:
- ВИЧ;
- ангина;
- вирусный гепатит;
- туляремия;
- дифтерия;
- псевдотуберкулез;
- краснуха;
- листериоз;
- лейкоз.
Из приведенных особенностей следует вывод о том, что нельзя ставить диагноз лишь на основании внешних признаков без лабораторных исследований. Это может привести к назначению неправильного лечения.
Диагностические мероприятия
Диагностика заболевания не вызывает затруднений. В первую очередь проводится пальпация лимфоузлов. Затем для подтверждения или исключения диагноза проводятся лабораторные исследования:
- Общие анализы мочи и крови.
- УЗИ печени и селезёнки.
- ПЦР (полимеразная цепная реакция), позволяющая распознать ДНК вируса в биологических жидкостях.
- Серологическая диагностика.
- Реакции Пауля — Буннеля — Давидсона, Томчика, Гофа — Баура.
- Иммуноферментный анализ (ИФА).
При появлении первых признаков патологии необходимо сразу обратиться к врачу и начать лечение. При несвоевременной диагностике высока вероятность перехода болезни в хронический мононуклеоз, при котором шанс на выздоровление значительно снижается.
Лечение инфекционного и вирусного заболевания
Специальных терапевтических методов против данного заболевания не существует. Лечение мононуклеоза проводится чаще всего в домашних. В исключительных случаях при тяжёлых формах в сопровождении осложнений требуется госпитализация. Лечение в стационаре проводится при следующих проявлениях заболевания:
- Повышенная температура (от 39,5°).
- Ярко выраженная интоксикация (мигрени, обморочные состояния, рвота, лихорадка и т.д.).
- Выраженное множественное воспаление лимф и желёз с угрозой асфиксии.
- Появление осложнений.
При отсутствии перечисленных признаков достаточно строгого постельного режима и лечения на дому.
У детей
При лечении мононуклеоза у детей применяются следующие методы терапии:
- Симптоматическая, уменьшающая и купирующая симптомы болезни.
- Антисептическая местной направленности, снижающая выраженность процессов воспаления в носоглотке.
- Патогенетическая, снижающая температуру.
- Десенсибилизирующая, уменьшающая аллергическую реакцию на вирус и токсины.
- Иммуномодулирующая, иммуностимулирующая.
- Общеукрепляющая.
- Противовирусная.
- Антибактериальная (при сопутствующем инфицировании бактериального характера).
- Поддерживающая терапия при поражении печени и селезёнки.
- Противотоксическая при проявлении признаков интоксикации.
В редких случаях (при разрыве селезёнки или при отёке гортани, затрудняющем дыхание) требуется хирургическое вмешательство.
У взрослых
Вирусный мононуклеоз у взрослых лечится по индивидуальной для каждого пациента схеме. Антибиотики из-за вирусной этиологии патологии не назначаются, а используются гомеопатические и иммуностимулирующие препараты:
- Лимфомиозот;
- Арбидол;
- Гропринозин.
Для устранения симптоматики рекомендуются:
- жаропонижающие средства;
- антигистаминные препараты;
- антисептики местной направленности (полоскания);
- противовоспалительные лекарства.
При болезни в тяжёлой форме назначаются кортикостероидные гормоны. При недуге, сопровождающимся бактериальным инфицированием, — противомикробные медикаменты. Следует помнить, что диагностировать заболевание и назначать терапевтические мероприятия может только врач. Самолечение способно привести к плачевным последствиям.
Диета при мононуклеозе
Особое внимание при мононуклеозе уделяется правильному питанию. Оно должно быть дробным (4–5 раз в день), диетическим и полноценным. В рацион в обязательном порядке следует включить:
- Молочные продукты.
- Блюда из мяса, рыбы, птицы нежирных сортов.
- Цельнозерновые сорта хлеба.
- Овощные супы и другие блюда на основе таких компонентов.
- Слабые мясные бульоны.
- Каши.
- Обильное питьё.
- Ягоды и фрукты.
Категорически запрещается употреблять в пищу острые, жареные, солёные, копчёные, маринованные продукты, консервы, грибы, а также ингредиенты повышенной жирности.
Прогноз и последствия
После правильного и вовремя проведённого лечения, прогноз благоприятный. Уже через 2–4 недели наступает выздоровление. Переболев мононуклеозом однажды, человек обретает пожизненный иммунитет к заболеванию.
Но при этом он остаётся носителем вируса, так как лечение не ликвидирует возбудителя болезни, а лишь подавляет его активность. В большинстве случаев патология не оставляет следов, но при несвоевременной или неверной терапии вероятны серьёзные негативные последствия:
- менингоэнцефалит;
- стрептококковые и стафилококковые инфекции горла;
- гипоксия;
- параличи мимических мышц, черепных нервов;
- инфильтрация легких;
- обструкция бронхов;
- тромбоцитопения;
- гепатит;
- разрыв селезенки.
Осложнения мононуклеоза в виде энцефалита, асфиксии или разрыва селезёнки могут стать причиной летального исхода. Но на появление данных патологий приходится менее 1% всех случаев заболевания.
Профилактика
Специальных мер профилактики против заболевания не существует. Для защиты от инфекции надо придерживаться следующих правил:
- Ограничить до минимума контакты с больным.
- Соблюдать правила личной гигиены.
- После контакта с больным в течение 2–3 месяцев пристально следить за состоянием своего здоровья.
- При проявлении признаков болезни незамедлительно обратиться к врачу.
- Усилить меры по укреплению иммунной системы.
- Увеличить количество овощей и фруктов в ежедневном меню.
- Повысить продолжительность пребывания на свежем воздухе.
Если болезнь всё-таки настигла, отчаиваться не стоит. Мононуклеоз не приговор и благополучно лечится при правильном подходе. Но несмотря на то, что в большинстве случаев полное выздоровление наступает уже через месяц, пациенту необходимы регулярные консультации врача-инфекциониста в течение года после перенесённого заболевания.
Источник: https://attuale.ru/mononukleoz-simptomy-i-lechenie-u-detej-i-vzroslyh-vidy-posledstviya-profilaktika-zabolevaniya/
Инфекционный мононуклеоз — симптомы, причины, лечение
Практика показывает, что мононуклеоз у взрослых практически не встречается. Почти 90% взрослого населения устойчиво к вирусу Эпштена-Барра ввиду того, что инфекция была перенесена ими в подростковом возрасте.
Наличие в крови взрослых людей антител к этому заболеванию, является очевидным показателем того, что, как минимум, раз в жизни им пришлось переболеть инфекционным мононуклеозом. По статистике, вирус чаще всего поражает детей и подростков.
У девочек максимальная частота этого заболевания встречается в 14-16 лет, у мальчиков — в 16-18 лет.
Другие названия этого заболевания: болезнь Филатова, болезнь Пфейфера, моноцитарная ангина.
Главной причиной инфекционного мононуклеоза являются люди — носители вируса
Главная причина этого инфекционного заболевания – люди, носители вируса Эпштейна-Барра, который можно отнести к категории герпесвирусов. Это В-лимфотропный вирус герпеса человека типа 4, подсемейства Gammaherpesvirinae, семейства — Gerpesviridae. В эту же группу входят цитомегаловирус и зостер – соответственно, вирус ветряной оспы и два типа вируса простого герпеса.
Зараженные люди, со слюной, обильно выделяют вирус во внешнюю среду. Источником заражения служит не только больной с открытой формой, но стертой формой мононуклеоза. Исследования доказали, что в течение 18 месяцев с момента первичной инфекции, вирус периодически продолжает выделяться в окружающую среду, даже при отсутствии клинических проявлений.
Основной способ распространения вируса — воздушно-капельный, хотя и не всегда — в ротоглотку здорового человека, вирус может попасть контактно-бытовым путем, например, при поцелуях, что, в общем-то, случается гораздо чаще, чем при чиханье. Инфекция может передаваться во время переливания крови.
Попадая в комфортную для него, влажную среду, вирус быстро проникает сначала в слизистые ротовой полости, оттуда – в лимфоциты, где происходит его размножение. Гематогенным путем вирус распространяется по всему организму, заражая его и вызывая острые проявления и симптомы мононуклеоза.
Однажды перенесенное в детстве заболевание, способствует выработке стойкого иммунитета. Поэтому в дальнейшем, попадая в организм взрослых людей, вирус, благодаря антигену, действующему на клеточном уровне, не оказывает на них сколько-нибудь заметного влияния.
Впрочем, иногда болезнь принимает хроническое течение.
Проявление мононуклеоза заключается в лихорадке, повышении температуры, мышечных болях
Инкубационный период инфекционного мононуклеоза занимает от 4 до 6 недель.
Начало заболевания всегда острое, сразу же проявляются характерные симптомы: больного сильно лихорадит, сразу отмечается высокая температура до 38-39 С, появляется головная боль, ощущение слабости во всем теле, возникают суставные и мышечные боли. В это время дети жалуются на боль при глотании, при этом у них наблюдается полное отсутствие аппетита.
Среди частых симптомов инфекционного мононуклеоза отмечается воспаление миндалин и увеличение лимфоузлов в области шеи.
Яркие симптомы не дают ошибиться в постановке диагноза: печень и селезенка при инфекционном мононуклеозе, в той или иной степени, всегда увеличиваются.
Длительность заболевания от двух, до четырех недель, иногда больше, иногда меньше, после чего больной постепенно выздоравливает.
Основой для диагностики служат дополнительные исследования крови и общая клиническая картина симптомов.
В ходе инфекционного мононуклеоза развивается лейкоцитоз, тромбоцитопения, отмечается наличие в крови атипичных мононуклеаров, появляющихся при инфицировании вирусом Эпштейн-Барр.
Возникает и такое характерное изменение, как нейтропения. Диагноз этого инфекционного заболевания подтверждается и наличием противовирусных иммуноглобулинов класса M.
Лечение мононуклеоза проводится доме, без госпитализации
Как правило, лечение инфекционного мононуклеоза не требует госпитализации и проводится на дому. Проводится общеукрепляющая терапия, без применения специфического лечения.
В первые 1-1,5 месяца, больным следует ограничить физические нагрузки, по причине опасности разрыва селезенки.
В случае тяжелого течения болезни, лечение мононуклеоза должно быть под контролем врача, и больные госпитализируются в стационар.
Дети и взрослые, перенесшие данное заболевание, в течение 6 месяцев должны наблюдаться у врача- инфекциониста, с повторными анализами крови. Спустя 2-3 недели от начала заболевания, могут возникнуть ангина, отит, пневмония или другие бактериальные осложнения. В таких случаях применяется стандартное лечение – больному назначаются симптоматические средства и антибиотики.
Симптомы и признаки у детей
Если взрослые редко болеют мононуклеозом, то у детей это вирусное заболевание встречается намного чаще, особенно в возрасте от 2-3 до 13-14 лет. Особенностью мононуклеоза у детей является то, что у малышей в возрасте до двух лет, это заболевание случается крайне редко, и течение его намного легче, чем у более старших малышей.
Инкубационный период порой растягивается до двух месяцев. Отмечается спорадическая заболеваемость инфекционным мононуклеозом, он малоконтагиозен, практически никогда не вызывает эпидемий, поэтому в детском коллективе карантин не объявляется.
Это инфекционное заболевание обнаруживается у малышей теми же симптомами , что и у взрослых, вызывая поражение лимфоидной ткани и печени. Ребенок становится вялым, слабым, из других общих симптомов инфекционного мононуклеоза у детей наблюдается заложенность носа, что обусловливает храп во сне – обычно для малышей нехарактерный.
Способы лечение заболевания у детей
Как все заболевания вирусной этиологии, мононуклеоз у детей не нуждается в проведении специфического лечения. В ходе лечения инфекционного мононуклеоза, больному ребенку, так же, как и взрослым больным, прописывают следующие стандартные мероприятия:
- постельный режим;
- витамины;
- жаропонижающее при головных болях;
- обильное питье.
Опытный врач, обнаружив в крови ребенка лейкоциты, пораженные вирусом, никогда не спутает инфекционный мононуклеоз с другим заболеванием. Если же ситуация спорная, без посещения врача-гематолога не обойтись.
Вообще, наблюдение у детского гематолога при таком заболевании и при любых симптомах, будет нелишним, поскольку в это время поражаются лейкоциты.
И это особенно важно, если анализы крови долгое время не приходят в норму.
При инфекционном мононуклеозе у детей, в первую очередь, поражается иммунная система. И ее восстановление требует немалого времени.
Поэтому, после прекращения заболевания, ребенка следует освободить от прививок, оградить от частого пребывания на солнце, снизить физические нагрузки.
Если соблюдать все эти меры, течение мононуклеоза отмечается доброкачественностью, лечение дает хорошие результаты и заболевание полностью излечивается.
Источник: http://NarHealth.ru/infekcionnyj-mononukleoz-simptomy-prichiny-lechenie.html
Мононуклеоз — симптомы и диагностика
Сейчас все чаще можно услышать сложное и несколько пугающее название болезни — инфекционный мононуклеоз (ИМ). Но даже если это название для вас ново, вероятность, что вы или ваш ребенок уже столкнулись с его возбудителем, достаточно велика.
При том, что распространенность этой болезни весьма широка, она не всегда диагностируется правильно. Это связано с тем, что проявляться мононуклеоз может по-разному — как у детей, так и у взрослых. Он способен умело маскироваться и имеет тенденцию к хронитизации.
Неудивительно, что мононуклеоз считается крайне коварным явлением.
Давайте разберемся с его причинами, симптомами и, что особенно важно, с его диагностикой!
Самая частая причина болезни — вирус Эпштейна — Барр (ВЭБ) — одна из разновидностей (4-й тип) человеческого вируса герпеса. Иногда сходные симптомы может давать другая разновидность герпеса — цитомегаловирус (ЦМВ).
Главный путь передачи данного ВЭБ — через капельки слюны. Поэтому мононуклеоз называют еще «болезнью поцелуев». По данным ВОЗ, вирусом Эпштейна — Барр заражено не менее 95 % населения мира.
Именно этот вирус является причиной многих ошибок и трудностей в диагностике.
Мононуклеоз у детей: симптомы и течение
Чаще всего первые проявления инфекционного мононуклеоза возникают у детей раннего возраста и впоследствии у подростков в пубертатном периоде. В любом случае для детского возраста характерно острое начало инфекции.
- Какие симптомы в этом случае можно заметить?
- В первую очередь — повышение температуры, что может быть единственным симптомом, особенно у малышей до 3-х лет.
- Увеличение лимфоузлов.
- Тонзиллит, или ангина — самый распространенный симптом мононуклеоза. Ангина прогрессирует в течение первой недели и сопровождается очень сильной болью в горле.
- Утомляемость. Острый инфекционный мононуклеоз может начинаться выраженной слабостью, которая сохраняется в течение 1-2-х недели и дольше.
- Увеличение селезенки, печени. Это может вызвать боль в животе, тошноту.
- Головная боль. Возникает на первой неделе заболевания, иногда ощущается как боль в области глазниц.
В целом острая фаза инфекционного мононуклеоза длится около двух-трех недель. Как и другие разновидности герпес-вирусов, вирус Эпштейна — Барр склонен к сохранению в организме в латентном состоянии на всю жизнь.
Проявления инфекционного мононуклеоза у взрослых
Особенность инфекционного мононуклеоза у взрослых — «смазанные» симптомы, что объясняет частые ошибки в диагностики. При переходе в хроническую форму болезнь протекает с периодическими обострениями. Если на первом месте среди симптомов оказываются, например, постоянные ангины и бронхиты, то есть шанс ежегодно получать диагноз ОРВИ, так и не выяснив истинную причину своих проблем.
- Каковы проявления инфекционного мононуклеоза у взрослых?
- Ангины и увеличение лимфоузлов.
- Герпетические высыпания.
- Хроническая усталость.
- Признаки нарушения работы печени.
- Риниты, бронхиты и трахеиты, лихорадка и другие гриппоподобные симптомы.
Чем хуже обстоят дела с иммунитетом, тем чаще и мощнее будут рецидивы инфекции.
Скрытые опасности вируса Эпштейна — Барр
Ученые выявили тесную связь вируса Эпштейна — Барр с развитием некоторых видов новообразований (назофарингеальной карциономы) и болезней крови (лимфомы Бёркитта). Своевременное лечение обострений инфекционного мононуклеоза может снизить риск подобных осложнений.
Зачем нужна проверка на вирус Эпштейна — Барр?
Частые ангины, признаки ухудшения работы печени и другие перечисленные выше проявления встречаются при многих заболеваниях, что вызывает трудности в постановке диагноза на основе клинических проявлений. Возможности современных лабораторных исследований позволяют быстро прояснить ситуацию и сделать дифференциальную диагностику намного проще и точней.
- Заболевания, под которые может маскироваться инфекция, вызванная вирусом Эпштейна — Барр:
- ОРВИ, грипп;
- гепатиты А, B, C;
- токсоплазмоз;
- ВИЧ;
- инфекция, вызванная вирусом простого герпеса;
- стрептококковая инфекция и др.
Лабораторные тесты — это единственный и надежный способ обеспечить такую реализацию диагностики инфекционного мононуклеоза, результат который будет точным и информативным.
Лабораторная диагностика инфекционного мононуклеоза
- Существует три главных критерия для лабораторного подтверждения диагноза:
- увеличение числа лимфоцитов, а иногда и моноцитов;
- наличие хотя бы 10 % атипичных (измененных) лимфоцитов;
- положительный серологический тест.
Первые два пункта оцениваются с помощью развернутого общего анализа крови с лейкоцитарной формулой. Такой анализ позволяет установить процентное соотношение разных видов белых кровяных телец, выявить мононуклеары — измененные на фоне активности вируса Эпштейна — Барр белые кровяные клетки.
Серологический тест включает определение иммуноглобулинов класса М и G к нескольким видам вирусных антигенов (в том числе к капсидному, раннему и ядерному антигену) и позволяет сделать вывод о давности заражения, переходе инфекции в хроническую форму и ее реактивации (новом обострении).
Существует еще один метод диагностики инфекционного мононуклеоза, вызванного вирусом Эпштейна — Барр, — метод полимеразной циклической реакции (ПЦР). Данный метод молекулярной биологии, основанный на выявлении ДНК возбудителей инфекции, является сегодня одним из самых точных и чувствительных методов диагностики инфекционных заболеваний.
ПЦР позволяет определять не только наличие инфекции, признаки ее реактивации, но вирусную нагрузку, то есть количественное присутствие вирусной ДНК в крови.
Применение метода ПЦР в настоящее время можно считать лучшим вариантом для выявления первичной инфекции ВЭБ у детей раннего возраста, а также у лиц с иммунодефицитными состояниями, когда серодиагностика малоэффективна.
Диагностика инфекционного мононуклеоза в LAB4U
Комплекс успешно используется для контроля эффективности лечения заболевания. Все анализы, входящие в комплекс, можно сдать по отдельности — если, по мнению вашего лечащего врача, это необходимо. Также в LAB4U можно пройти и диагностику наличия вируса Эпштейн — Барр методом ПЦР.
Как сказано выше, ПЦР-диагностика особенно эффективна для детей младшего возраста при первичном выявлении данной инфекции.
Для взрослых пациентов, у которых течение инфекционного мононуклеоза сопровождается нарушением работы печени, в LAB4U предусмотрен комплекс анализов «Печеночные пробы», содержащий все необходимые компоненты для объективной оценки состояния этого органа.
Разобрались!
В сухом остатке:
- При снижении иммунитета инфекция, порожденная вирусом Эпштейна — Барр, начинает развиваться и принимает острый характер. Наиболее распространенным заболеванием, вызванным ВЭБ, является инфекционный мононуклеоз.
- Симптомы мононуклеоза характерны для множества инфекций, что затрудняет диагностику по клиническим проявлениям. Поставить правильный диагноз можно только на основе объективных данных, полученных в результате лабораторных исследований.
- Оптимально для этого подходит диагностический комплекс «Инфекционный мононуклеоз» из каталога онлайн-лаборатории LAB4U.
Для первичной диагностики вируса Эпштейна — Барр у детей раннего возраста (до 3-х лет) применяется метод ПЦР-диагностики. Это исследование и ряд других, которые могут потребоваться при комплексном обследовании при наличии инфекционного мононуклеоза, можно всегда найти в каталоге онлайн-лаборатории LAB4U.
Источник: https://Lab4U.ru/articles/kovarnyy-infektsionnyy-mononukleoz/
Атипичный мононуклеоз: особенности диагностики, симптоматики, лечения
Инфекционный мононуклеоз – заболевание, которое вызывает вирус Эпштейна-Барр (ВЭБ). Он относится к семейству герпесвирусов, имеет две молекулы ДНК и способен пожизненно находиться в организме человека.
Атипичный мононуклеоз: этиология
Для атипичной формы характерны лишь некоторые описанные симптомы, преобладают признаки, не часто встречаемые при инфекционном мононуклеозе.
Оба типа имеют один механизм развития заболевания: вирус проникает в лимфатическую ткань миндалин, прикрепляется к лимфоцитам и инфицирует их.
Длительное время в таком состоянии ВЭБ может находиться в миндалинах и слюнных железах, выделяясь во внешнюю среду со слюной. Также он способен распространяться по лимфатической и кровеносной системам в другие органы и ткани человека.
Причины, провоцирующие факторы
В клетках, инфицированных вирусом, возможно два варианта размножения ВЭБ:
- гибель лимфоцита при размножении вируса и его выделение в окружающие ткани – характерно для острого и активного процесса;
- нахождение и размножение вируса внутри клетки-хозяина длительный период времени, не приводящее к ее гибели – специфика латентного процесса.
В ядре клетки-хозяина он может встраиваться в геном, вызывая при этом хромосомные нарушения. Активное размножение вируса происходит в результате ослабления иммунитета, активации размножения лимфоцитов (они инфицированы ВЭБ) при острых бактериальных и других вирусных инфекциях, стрессах.
В исследованиях было обнаружено, что вирус имеет набор генов, которые позволяют ему ускользать от иммунной системы человека и менять типичные проявления заболевания на атипичные:
- вирус способен вырабатывает белки, похожие на человеческие – аналоги биологических веществ, изменяющие иммунный ответ;
- в процессе размножения вырабатывает белки, блокирующие работу клеток — киллеров иммунной системы;
- способность мутировать позволяет ВЭБ быть нераспознанным иммунными клетками хозяина после произошедшей мутации;
- способен вызывать вторичный иммунодефицит.
Уникальная приспособленность к выживанию делает ВЭБ практически неуязвимым. Можно приостановить размножение этого микроорганизма, но не уничтожить.
Причины и симптомы мононуклеоза:
[embedded content]
Симптомы
Атипичная форма мононуклеоза характеризуется преобладанием или отсутствием, какого либо симптома заболевания: может не быть тонзиллита или лимфаденопатии, а желтуха или высыпания — значительно выражены. Такая клиническая картина присуща другим заболеваниям, нужно избежать постановки ошибочных диагнозов.
К атипичным формам Эпштейн-Барр вирусной инфекции относятся:
- Стертая форма – симптомы выражены незначительно и быстро проходят.
- Висцеральная – тяжелое течение заболевания с поражением всех важных органов и систем.
- Бессимптомная – находка при лабораторной диагностике.
При стертой форме инфекционного мононуклеоза больных беспокоят слабость, общее недомогание, ломота в суставах, могут быть незначительные боли в горле, температура тела, как правило, нормальная или субфебрильная. Может быть только увеличение лимфоузлов.
Стертая атипичная форма встречается чаще всего у детей дошкольного и раннего школьного периода жизни.
Если форма заболевания висцеральная – на первый план выступают жалобы со стороны пораженных органов. Ими могут быть почки, печень, сердечно сосудистая система, селезенка, органы кроветворения, центральная нервная система. Встречается у людей старше 24х лет.
Симптомы мононуклеоза
Диагностика, методы исследования
Объем проводимых исследований зависит от течения заболевания. При стертой форме пациента осматривает врач, измеряют температуру тела, артериальное давление, осматривают нос и горло, кожные покровы. Ощупывают лимфоузлы, пальпируют живот.
При необходимости проводят исследование общего анализа крови, мочи. Наблюдают пациента в течение 10 дней, при отсутствии осложнений – дают дальнейшие рекомендации.
Пациенты с висцеральной формой заболевания госпитализируются в стационар. Необходимый объем обследований определяет лечащий врач, руководствуясь рекомендациями МОЗ и принимая во внимание состояние больного. Обязательные анализы при мононуклеозе:
- Общий анализ крови и мочи.
- Исследование уровня С-реактивного белка в крови.
- Исследование уровня глюкозы в крови и моче.
- Определение антител к ВЭБ, цитомегаловирусу, ВИЧ.
- Бактериологическое исследование на палочку дифтерии, посев содержимого мазка из зева на флору и чувствительность к антибиотикам.
- Биохимический анализ крови.
- Определение уровня электролитов в крови.
- Обследование на гепатиты, иерсиниоз, токсоплазмоз.
К дополнительным методам обследования относятся:
Обязательно пациента осматривают инфекционист, невролог, дерматовенеролог, гематолог, отоларинголог, окулист.
Лечение
Тяжелые висцеральные формы лечат медикаментозно. С этой целью рекомендуют растворы электролитов, интерфероны, иммуностимуляторы, антибиотики, гормоны, жаропонижающие, противогрибковые препараты, пробиотики.
Спектр назначаемых лекарств зависит от пораженного органа и системы, тяжести состояния пациента, возраста, наличия осложнений и т.д.
Как лечить мононуклеоз, рассказывает доктор Комаровский:
[embedded content]
Возможные осложнения
При атипичном инфекционном мононуклеозе осложнения могут возникать в случаях развития висцеральной формы заболевания. К ним относятся аутоиммунная анемия, тромбоцитопения, параличи черепных нервов, менингоэнцефалиты, миокардит, гепатит, разрыв селезенки, присоединения бактериологических инфекций.
Профилактика
Избежать заболевания, при уровне инфицирования на планете 80%-90%, сложно. Специфическая профилактика не разработана. Необходимо укреплять иммунитет – здоровый образ жизни, хорошие экологические и социальные условия проживания.
Прогноз
Прогноз для выздоровления благоприятный при стертых формах атипичного инфекционного мононуклеоза. При висцеральных – серьезный. Диспансерное наблюдение проводят в течение года, на этот период рекомендуют избегать инсоляции.
Источник: https://silk-ribbon.ru/atipichnyj-mononukleoz-osobennosti-diagnostiki-simptomatiki-lecheniya/
Симптомы и лечение атипичного мононуклеоза у детей и взрослых
Атипичный мононуклеоз – это инфекционный мононуклеоз, который проявляет себя не характерным образом или протекает в скрытой форме. Диагностика осложняется не типичностью симптоматики. Выявить болезнь достаточно сложно. В этом и заключается опасность – осложнения могут проявить себя внезапно, в то время как человек и не подозревает о заражении.
Что такое атипичный мононуклеоз
Инфекционный мононуклеоз – заболевание, вызываемое вирусом Эпштейна-Барр (герпес 4 типа). Оно может иметь две формы – обычную и атипичную.
При обычном мононуклеозе симптомы напоминают признаки простудного заболевания или ангины. Первые проявления недуга могут начаться только через 3 недели после попадания вируса в организм.
Характерные признаки мононуклеоза у взрослых и детей:
- слабость и недомогание;
- головокружение и головная боль;
- ломота в суставах и костях;
- увеличение лимфатических узлов;
- обострение простого герпеса;
- боли в горле;
- увеличение размеров печени и селезёнки.
При атипичной форме клиническая картина отличается. Признаки могут отсутствовать, или присутствовать сразу все в острой форме. Само название «атипичный» подразумевает, что болезнь проявляется не характерным для себя образом.
Причины возникновения атипичной формы
Точные и достоверные причины развития атипичного мононуклеоза у взрослых и у детей неизвестны. Механизм заражения при стандартной и атипичной форме ничем не отличается. Возбудитель болезни – вирус Эпштейна-Барр. В группе риска люди со сниженной иммунной защитой организма. Однако даже здоровые люди не застрахованы от развития инфекционного заболевания.
При хронической атипичной форме вирус проникает в здоровые клетки «хозяина», находится в них и размножается в течение длительного периода. При этом здоровая клетка не отмирает.
При острой форме патологии вирус проникает в лимфоциты и разрушает их изнутри. Вследствие разрушения лимфоцита вирус быстро проникает в ткани и органы.
Однажды попадая в организм, вирус Эпштейна-Барр навсегда встраивается в клетки. Он начинает активно размножаться только при снижении защитной функции организма при различных болезнях, стрессах и из-за других причин.
По данным исследований этот вирус имеет специфический набор генов и способность приспосабливаться, обеспечивая себе выживаемость. Вылечить мононуклеоз, т. е. полностью уничтожить вирус, невозможно. Однако можно остановить его размножение в клетках.
Способность приспосабливаться проявляется таким образом:
- Вирус производит вещества, подобные собственным веществам человеческого организма, которые отвечают за ответ иммунной системы на возбудитель болезни. Таким образом, иммунная система не может дать адекватный ответ.
- Вирус продуцирует белки, которые не дают Т-лимфоцитам (естественным клеткам-киллерам) работать на уничтожение патогенных организмов.
- Вирус проходит процесс мутации и клетки иммунной системы не способны распознать его.
После попадания герпесвируса в организм и после полного излечения мононуклеоза специфические иммуноглобулины будут сохраняться в крови всегда.
Особенности в симптоматике
Атипичный мононуклеоз – такая форма заболевания, при которой симптомы отличаются от стандартного протекания болезни. Мононуклеоз и так нуждается в тщательной диагностике, так как его легко спутать с некоторыми другими состояниями. В случае атипичного типа такой риск ещё выше.
Есть несколько форм атипичного протекания болезни:
- Стёртая форма – симптомы практически не выражены, заболевание проходит быстро. Жалобы пациента – слабость, небольшие боли в горле, незначительно повышенная температура, ломота в костях и суставах, небольшое увеличение лимфатических узлов (в особенности – в затылочной области). Такая форма характерна для детей до 9-10 лет. Изменения в ротоглотке и носоглотке отсутствуют или минимальны. Если при обычном мононуклеозе увеличение печени и селезёнки происходит к концу первой недели, то при стёртой форме эти изменения отсутствуют.
- Висцеральная или острая – симптомы ярко выражены, температура выше 38,5, присоединяется вторичная инфекция, возникают тяжёлые осложнения и поражение разных органов. О болезни узнают из-за нарушений в работе внутренних органов или нервной системы. Этот тип чаще развивается у людей в возрасте от 20 лет.
- Бессимптомная или хроническая – клинические проявления отсутствуют, болезнь обнаруживается только при прохождении детального обследования и сдаче анализов. У взрослых симптомы могут отсутствовать полностью. У детей может присутствовать некоторая слабость, повышенная утомляемость, иногда – нарушения дефекации (понос, запор), тошнота.
Хроническое, стертое и бессимптомное (латентное) течение вируса Эпштейна-Барр (ВЭБ)
Методы диагностики
- Необходимость конкретных методов диагностики инфекционного мононуклеоза у детей и взрослых определяется формой заболевания.
- При сборе анамнеза и опросе пациента обращают внимание на присутствие вируса Эпштейна-Барр в прошлом, или на наличие контактов с заражёнными в течение последних 2 месяцев.
- Затем врач терапевт производит визуальный осмотр (горла, миндалин, носа, кожи) и пальпацию лимфоузлов, печени и селезёнки.
- Так как при атипичной форме инфекционного мононуклеоза многие симптомы слабо выражены или полностью отсутствуют, то при подозрении на мононуклеоз необходимо проводить целый спектр анализов:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- иммуноферментный анализ (ИФА);
- полимеразная цепная реакция (ПЦР);
- УЗИ печени и селезёнки.
При стёртом и бессимптомном виде все вышеперечисленные анализы на мононуклеоз являются обязательными. Эти варианты болезни могут протекать практически незаметно для пациента. Выявить возбудитель и причину заболевания можно только при помощи лабораторных анализов. Их проведение необходимо, так как неявная клиническая картина может стать причиной неверного диагноза и некорректно назначенного лечения. В первую очередь важно получить развёрнутый анализ крови. Атипичные мононуклеары – для инфекционного мононуклеоза характерный признак.
Диагностика вируса Эпштейна-Барр (ВЭБ): анализ крови, ДНК, ПЦР, печеночные пробы
При висцеральном (или острой) мононуклеозе пациента направляют в стационар. Симптомы развиваются достаточно стремительно, и заболевание не является скрытым. Состояние пациента острое, поражаются многие органы и системы.
Постановка диагноза, обычно, не составляет проблемы. Однако для полной уверенности пациент должен сдать анализы из стандартного списка.
Из-за того, что при висцеральной форме страдают разные органы и могут присоединяться различные инфекции, назначают прохождение дополнительных тестов.
Методы диагностики при висцеральном атипичном мононуклеозе:
- анализы на различные бактерии;
- анализ на различные виды гепатита;
- электрокардиограмма;
- рентген лёгких, носовых пазух;
- электроэнцефалограмма;
- УЗИ поражённых органов.
Диагностика должна быть комплексной. Рекомендовано получить консультацию таких специалистов: невропатолог, гематолог, окулист, дерматолог, отоларинголог, инфекционист.
Серология, ИФА, ПЦР при вирусе Эпштейна-Барр. Положительный и отрицательный результат
Лечение
Лечение инфекционного мононуклеоза направлено на устранение симптомов и борьбу с самим вирусом. Схема терапии при атипичной форме болезни может быть такой же или отличаться.
При стёртом и хроническом виде терапевтические меры направлены на основные проявления – полоскания и леденцы для горла, укрепление иммунитета за счёт приёма иммуномодуляторов и витаминных препаратов, соблюдение диеты для снятия излишней нагрузки с организма и также укрепления иммунной защиты. Противовирусные препараты могут не назначаться. Необходимость в таких медикаментах будет зависеть от активности вируса.
Висцеральная форма протекает тяжело, к мононуклеозу добавляется целый список осложнений и последствий. Поэтому и лечение должно быть комплексным, и включать в себя приём разных препаратов:
- Жаропонижающие медикаменты (если температура тела превышает 38,5 градусов и не средства на основе ацетилсалициловой кислоты).
- Противовоспалительные (для устранения воспаления в горле).
- Противовирусные средства (для борьбы с вирусом Эпштейна-Барр).
- Антибактериальные препараты (только при присоединении бактериальной инфекции).
- Витаминные комплексы и иммуномодуляторы.
- Желчегонные и гепатопротекторы (при нарушениях в работе печени).
- Гормональные препараты (при значительной интоксикации).
- Антигистаминные средства (при выраженной аллергической реакции).
Антигистаминные препараты, гепатопротекторы, сорбенты, диета при мононуклеозе и ВЭБ
Так как при висцеральной форме могут быть поражены самые различные органы и системы, то и соответствующее лечение подбирать и назначать может только специалист, имеющий квалификацию в необходимой области.
При всех типах мононуклеоза важно вовремя обратиться к врачу и следовать полученным рекомендациям, а не заниматься самолечением. Несмотря на сходную клиническую картину, это заболевание отличается от обычной простуды или ОРЗ.
Время лечения может варьироваться в зависимости от тяжести состояния пациента. Период реконвалесценции (выздоровления) составляет от 2 недель до 1 месяца.
Лечение вируса Эпштейна-Барр (ВЭБ) у детей и взрослых. Длительность и схема лечения при ВЭБ
Осложнения
Осложнения при мононуклеозе возникают не часто. Это утверждение также верно, когда речь идёт о стёртой и бессимптомных вариантах атипичной формы.
Чаще осложнения возникают при остром, висцеральном типе. Для него характерно поражение органов и систем:
- сердечно-сосудистая (миокардит);
- кровеносная (аутоиммунная анемия, тромбоцитопения);
- нервная (менингоэнцефалит, паралич черепных нервов, другие параличи, психосенсорные расстройства);
- печень (увеличение органа, гепатит);
- селезёнка (увеличение и разрыв органа);
- иммунная система (иммунодефицит);
- органы дыхательной системы (пневмония, обструкция бронхов).
Некоторые из осложнений атипичного мононуклеоза опасны не только для здоровья пациента, но и для жизни. Именно поэтому важно провести тщательную диагностику и серьёзно подходить к лечению, не только соблюдая рекомендации врача, но и не игнорируя тревожные симптомы.
Опасные последствия атипичного мононуклеоза развиваются редко. Один из самых часто встречающихся из них (при редкости оных) – разрыв селезёнки. Характерные симптомы – резкие и сильные боли в животе, рвота, тошнота, головокружение и потеря сознания.
Атипичный мононуклеоз – это тот же мононуклеоз, но с отличием от стандартной клинической картины. Его не всегда легко распознать. А отсутствие вовремя назначенного лечения чревато серьёзными последствиями. Иногда вплоть до летального исхода. Поэтому не стоит игнорировать продолжительные симптомы плохого самочувствия. Своевременное обращение к врачу поможет избежать опасных осложнений.
Источник: https://herpes.center/bolezni/atipichnyj-mononukleoz

 Из-за особенностей иммунитета заболевание наиболее характерно для детей. Инфицирован каждый второй ребёнок в возрасте до 5 лет, хотя развивается патология только в 5% случаев. Для взрослых данная болезнь – достаточно редкое явление.
Из-за особенностей иммунитета заболевание наиболее характерно для детей. Инфицирован каждый второй ребёнок в возрасте до 5 лет, хотя развивается патология только в 5% случаев. Для взрослых данная болезнь – достаточно редкое явление. Следует помнить, что диагностировать заболевание и назначать терапевтические мероприятия может только врач. Самолечение способно привести к плачевным последствиям.
Следует помнить, что диагностировать заболевание и назначать терапевтические мероприятия может только врач. Самолечение способно привести к плачевным последствиям.