Перинатальный период занимает 0,5–0,6% от общей продолжительности нашей жизни, но именно его течение определяет здоровье человека в последующие годы. Особо опасным состоянием во время беременности является цитомегаловирус. Данная патология может стать причиной развития у плода различных осложнений, а иногда и спровоцировать гибель нерождённого малыша в утробе.
Цитомегаловирус и его особенности в первом, втором и третьем триместрах беременности: вероятность рождения здорового ребёнка
Одной из самых распространённых инфекций в период беременности является цитомегаловирусная. Цитомегаловирус — представитель герпес-вирусов 5 типа, который состоит из двухцепочной ДНК и относится к группе TORCH-инфекций (вместе с токсоплазмозом, краснухой, простым герпесом, гепатитом и ВИЧ).
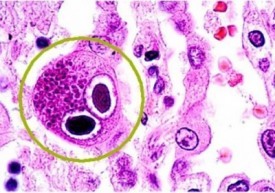
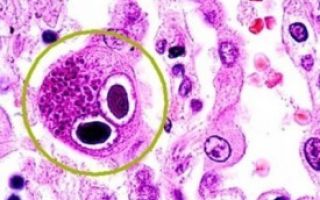
Клетки, поражённые цитомегаловирусом, имеют два ядра и напоминают «совиные глаза»
Частицы вируса можно обнаружить в биологических жидкостях человека — слюне, крови, моче, вагинальном секрете, сперме, слезах, грудном молоке и даже в клетках красного костного мозга.
На сегодняшний день известно, что от 20 до 90% беременных женщин инфицировано цитомегаловирусом. Для плода весьма опасно, когда будущая мама впервые сталкивается с возбудителем инфекции именно в период вынашивания.
Цитомеговирус, как один из представителей TORCH-возбудителей, особо опасен в первом триместре при остром течении заболевания
Особенности проявления заболевания зависят от времени заражения возбудителем, состояния репродуктивного здоровья и течения беременности у матери. В случае инфицирования:
- до 12 недель гестации возможны самопроизвольные выкидыши, формирование врождённых пороков развития;
- в ранний фетальный период (до 28 недели) — возможны врождённые пороки у плода, задержка внутриутробного развития, замершая беременность, преждевременное рождение ребёнка с клиническими проявлениями инфекции, мертворождение;
- в поздний фетальный период (с 28 по 40 неделю) — приводит к рождению ребёнка с неспецифическими клиническими проявлениями, что сильно усложняет своевременную диагностику и лечение.
Тяжёлых последствий можно избежать при своевременном обнаружении вируса. Поэтому очень важно планирование беременности и выявление любых инфекций ещё до зачатия, а также регулярное посещение врача во время вынашивания. Правильная терапия поможет малышу родиться здоровым, в этом случае он будет лишь пассивным носителем вируса.
Острая и хроническая формы патологии: возможно ли зачатие
Существует две формы течения инфекции — острая и хроническая, которые определяются частично по клинической картине, но основную роль в диагностике играют лабораторные методы. Именно они подтверждают вид заболевания.
Беременность может наступить как в остром, так и хроническом периоде (при естественном и экстракорпоральном оплодотворении), но это крайне нежелательно без проведения соответственного лечения ещё до зачатия.
При хроническом течении заболевания в организме женщины уже выработалось некоторое количество защитных антител, которые препятствуют проникновению частиц вируса через плаценту и снижают возможность инфицирования плода до 1%.
Цитомегаловирусная инфекция во время беременности — видео
Носители и пути передачи цитомегаловируса
Часто цитомегаловирусную инфекцию или цитомегалию называют «болезнью поцелуев». Но так как вирусные частицы могут находиться не только в слюне, а и в других биологических жидкостях, то инфицироваться возбудителем можно:
- половым путём — через сперму, вагинальный секрет. Заразиться также можно при незащищенном оральном и анальном сексе;
- бытовым путём — через слюну. Возможна передача вируса воздушно-капельным путём, при пользовании одной зубной щёткой, посудой;
- трансплацентарно — от больной матери к плоду в острый период заболевания;
- гематогенно — при переливании крови или пересадке красного костного мозга;
- вертикальный путь передачи — обеспечивается при грудном вскармливании и во время родов, при прохождении плодом родовых путей инфицированной матери (наиболее опасный путь передачи, так как также приводит к врождённой цитомегаловирусной инфекции и развитию пороков).
Проникновение вируса через плаценту вызывает врождённую цитомегалию
Источником инфекции в большинстве случаев является не пассивный вирусоноситель, а именно человек с острой формой цитомегалии.
Симптомы цитомегаловирусной инфекции у беременных: влияние вируса на различные органы
Клиническая картина при инфицировании цитомегаловирусом неспецифична. Симптомы, которые возникают у беременной женщины, могут напоминать признаки респираторного вирусного заболевания или гриппа. Патология проявляется:
- повышением температуры тела до 380С, в редких случаях она может подняться на 0,5–10С выше;
- болью в горле, першением;
- болевыми ощущениями в мышцах;
- общей слабостью, головной болью;
- иногда развивается нарушение стула — понос.
Указать на развитие цитомегаловирусной инфекции может длительность этих симптомов, так как в отличие от ОРВИ или гриппа, их продолжительность составляет до 6 недель.
При патологических состояниях иммунитета редко могут возникать генерализованные формы заболевания с поражением многих систем организма:
- воспаление в почках, поджелудочной железе, печени;
- повреждение желудочно-кишечного тракта;
- вовлечение в патологический процесс ткани лёгких, глаз;
- весьма серьёзным проявлением цитомегалии считаются поражения головного мозга и периферической нервной системы, что приводит к параличам и смерти.
Хроническое течение цитомегаловирусной инфекции клинически не проявляется, вирус находится в организме и размножается в течение всей жизни человека.
Диагностика заболевания: анализ крови, цитологическое исследование мазка, определение антител
Если инфицирование цитомегаловирусом произошло в период беременности, то для подтверждения заболевания проводят следующие методы диагностики:
- общий анализ крови — покажет снижение уровня эритроцитов, повышенное количество лейкоцитов и тромбоцитов;
- биохимический анализ — исследуется венозная кровь, где наблюдается высокий уровень печёночных ферментов (трансаминаз), белков острой фазы воспаления (С-реактивного белка), фибриногена В;
- ПЦР (полимера́зная цепна́я реа́кция) — более специфичный метод диагностики, так как с точностью до 98% определяет молекулы ДНК вируса в крови, моче, слюне и других биологических жидкостях организма. К сожалению, исследование не указывает на острое или хроническое течение заболевания, а только определяет геномные частицы возбудителя;
- цитологическое исследование — под микроскопом проводят осмотр мазка крови или слюны, в которых обнаруживаются гигантские двухъядерные клетки, изменённые цитомегаловирусом;
- серологическая диагностика — метод определяет наличие антител (иммуноглобулинов) к цитомегаловирусу в крови, которые соответствуют острой или хронической инфекции. Антитела Ig G присутствуют в хронической фазе заболевания, а Ig М — в острой.
Исследование на наличие цитомегаловирусной инфекции и других заболеваний из группы TORCH-инфекций как мужчине, так и женщине необходимо выполнить ещё за 3 месяца до запланированной беременности для избежания патологии развития будущего ребёнка или прерывания беременности.
Варианты течения патологии в зависимости от уровня иммуноглобулинов: положительный, отрицательный, сомнительный результаты — таблица
Лечение беременных с цитомегаловирусной инфекцией: можно ли вылечить патологию полностью
На сегодняшний день общепринятых схем лечения цитомегалии не существует. Объем терапии женщин зависит от длительности заболевания, тяжести состояния и иммунных расстройств. Лечение необходимо проводить под контролем общего анализа крови, биохимического исследования и серологических показателей.
Целью использования медикаментозных средств является инактивация вируса, так как не существует препаратов эффективных в плане полного избавления организма от цитомегаловирусной инфекции.
В обязательную схему лечения острого периода цитомегалии входят:
- препараты с высоким содержанием антицитомегаловирусных иммуноглобулинов — Цитобиотек, который выпускается в виде раствора для инъекций, Интраглобин;
- средства с прямым противовирусным действием — Ганцикловир, Ацикловир, Вальтрекс;
- при рецидивном течении заболевания в терапии используют иммуностимуляторы — Декарис, витамины С, Е и Фолиевую кислоту;
- общеукрепляющая терапия — Хофитол, Кокарбоксилаза.
Уменьшение уровня Ig М указывает на положительные результаты от препаратов.
Препараты для лечения цитомегалии — фотогалерея
Интраглобин — препарат с высоким количеством антицитомегаловирусных иммуноглобулинов Ганцикловир — уничтожает вирусные частицы в организме женщины Декарис — стимулирует иммунную систему Хофитол — назначают как общеукрепляющий препарат
Осложнения и последствия заболевания: прерывание беременности, аномалии плода
Цитомегаловирусная инфекция часто является причиной привычного невынашивания беременности. Женщина может не подозревать о наличии вируса в своём организме и страдать от бесплодия.
При развитии внутриутробной цитомегалии рождённый ребёнок имеет:
- аномалии развития головного мозга (гидро- или микроцефалия);
- повышение уровня билирубина, увеличение печени и селезёнки на 2–3 неделе жизни;
- глухоту, слепоту, заболевания почек и кишечника.
Около 10% детей, которые имеют симптомы врождённой цитомегаловирусной инфекции, умирают в первые месяцы жизни. Задержка умственного развития и глухота наблюдается у 60–85% малышей с клиническими проявлениями заболеваниями с рождения и у 20% — с бессимптомным течением патологии.
Профилактика цитомегаловирусной инфекции: гигиена, планирование беременности, исключение случайных половых связей и другие рекомендации
Стопроцентной защиты от вируса не существует, но придерживаясь профилактических мер, можно значительно снизить риск развития заболевания:
- соблюдать правила гигиены, содержать тело в чистоте и не использовать личные вещи других людей;
- избегать случайных половых связей и незащищенных сексуальных актов;
- вовремя лечить очаги хронической инфекции, которые снижают иммунные механизмы защиты;
- важную роль играет рациональное сбалансированное питание и достаточное количество витаминов, которые также укрепляют иммунную систему;
- планировать беременность и провести тщательное исследование организма на наличие инфекционных процессов до зачатия;
- будучи беременной, избегать людных мест и при первых признаках общей слабости и повышения температуры тела обращаться к специалисту.
Отзывы женщин, перенёсших заболевание при беременности
Инфекция, вызванная цитомегаловирусом, является весьма опасной для будущей мамы и её ребёнка.
Симптомы, которые напоминают обычную респираторную инфекцию, оттягивают своевременное проведение диагностики на наличие вируса, что может привести к тяжёлым последствиям.
Поэтому при любых симптомах недомогания необходимо обращаться к специалисту, который сможет отличить цитомегалию от других заболеваний.
- Ольга Долюк
- Распечатать
Источник: https://creacon.ru/infektsionnyie-zabolevaniya/tsitomegalovirusnaya-infektsiya-u-beremennyih.html
Чем опасен цитомегаловирус при беременности
Цитомегаловирус очень распространен. Его носителями по разным оценкам являются от 75 до 90% населения мира. Объясняется это тем, что в большинстве случаев болезнь протекает латентно, то есть не проявляет яркой симптоматики. То есть пациент заражен, в его клетках прогрессирует ЦМВ, но он не знает об этом.
Довершает картину то, что микроб очень легко передается от одного человека к другому, ведь путей заражения множество, основной из которых — половой. В целом ЦМВ не очень опасен для людей. К смерти он приводит редко, а для развития осложнений нужно либо полное отсутствие лечения, либо абсолютная недееспособность иммунитета, которая бывает разве что при СПИДе.
Другое дело, если речь идет о цитомегаловирусе при беременности. Недуг наносит вред и матери, и будущему малышу.
Симптомы
Опасность представляет то, что большую часть времени вирус «спит», то есть пребывает в латентной стадии или фазе. Женщина не ощущает симптомов и даже не подозревает о своем недуге. Когда признаки болезни все-таки появляются, заболевание переходит в острую стадию, которая может привести к неприятным последствиям. Проявления ЦМВ следующие:
- головные боли;
- увеличение лимфатических узлов;
- кашель и насморк;
- повышенная температура;
- гипергидроз (повышенное потоотделение);
- легкая боль при мочеиспускании (если инфекция поразила мочевыделительную систему).
Кроме этого может наблюдаться вагиноз и эрозия шейки матки, но эти симптомы свидетельствуют о крайней степени запущенности ЦМВ. Затрудняет диагностику то, что все эти признаки тесно пересекаются с другими недугами, в частности простудными. Женщина может долго лечиться от гриппа, не догадываясь об истинной природе своего недомогания.
Симптомы ОРВИ проходят за 1-2 недели, признаки ЦМВ сохраняются месяцами. Если наблюдается такая картина, то следует идти в больницы для обследования на предмет цитомегаловируса.
Диагностика
Из сказанного выше уже понятно, что простой сбор анамнеза результатов не принесет. Даже если врач будет уверен, что у пациентки именно ЦМВ, а не простая простуда, дополнительные исследования необходимы для выявления особенностей ДНК вируса, его концентрации и чувствительности к антибактериальным препаратам. В качестве биоматериала могут использоваться:
- кровь;
- моча;
- слюна;
- легочные выделения;
- выделения из половых органов.
В редких случаях берется образец ткани пациентки, но только при подозрении на новообразование, в остальных случаях врачи избегают этой методики.
Малыши страдают ЦМВ заболеванием не реже, чем взрослые, но лечить их несколько сложнее, да и последствия более неприятные. Вы можете узнать, как инфекция передается детям и можно ли полностью от нее избавиться, как лечат этот недуг в случае заражения?
Для максимальной точности диагноза следует сочетать несколько видов исследований:
- Биопосев. Очень точный метод. В ходе исследования выращивается образец штамма ЦМВ, который детально изучается в лабораторных условиях.
- Мазок крови (микроскопическое исследование). Точность метода невысока, около 70%. Тем не менее это самый быстрый и дешевый способ.
- ПЦР (полимеразная цепная реакция). Позволяет узнать о вирусе абсолютно все, а также определяет антитела к ЦМВ. После подобного анализа можно смело составлять терапевтическую схему и назначать курс лечения.
Выявление антител и установление их концентрации — неотъемлемая часть диагностики. Эти белковые молекулы вырабатываются посредством иммунной системы и служат «защитниками» организма от цитомегаловируса. Делятся они на две группы:
- igg, которые вырабатываются в течение всей жизни, обладают «долгосрочной памятью» и оберегают своего хозяина каждую секунду;
- igm, которые чем-то напоминают спецназ: активизируются только при переходе болезни в острую фазу.
Если ни одного вида антител нет, то есть анализ показывает отрицательный результат, то ЦМВ отсутствует в клетках. Присутствуют igg, а igm — вирус в латентном состоянии. Если же оба типа антител активны и имеют высокую концентрацию, то недуг в острой фазе, его нужно лечить.
Во время беременности рекомендуется сдавать анализы даже без признаков болезни. Это вопрос безопасности будущего ребенка.
Лечение
Организм женщины в момент вынашивания ребенка очень чувствителен. Он плохо переносит многие антибиотики, да и плоду с ними лучше не сталкиваться.
Поэтому проводить терапию против ЦМВ нужно только в том случае, когда болезнь активизируется, показывает симптомы и начинает представлять реальную угрозу для будущего ребенка и его мамы.
В остальных ситуациях лучше ограничиться соблюдением профилактических мер:
- прием иммуномодуляторов и витаминных комплексов;
- употребление продуктов с содержанием большого количества витаминов;
- своевременное лечение простудных заболеваний;
- регулярные прогулки на свежем воздухе;
- выполнение правил личной гигиены.
В этом случае проникновение в организм вируса будет затруднительным, а даже если он и попадет в клетки тела, то развиться не сможет — иммунитет сильный, антитела самостоятельно совладают с угрозой.
Если же ЦМВ окреп и начал размножаться, то основная задача не в уничтожении микробов (все равно полностью выдворить его не получится), а в снижении рисков для малыша.
Неплохо подходит для этого препарат Неоцитотект. Средство снимает воспаление плаценты, что снижает вероятность передачи инфекции плоду.
Стоимость лекарства не менее 12000 рублей, а аналогов у него нет. Но есть средства попроще:
- Валтрекс (1000 рублей);
- Валавир (1000 рублей);
- Валацикловир (400 рублей).
К сожалению, указанные препараты могут вызывать побочные эффекты, что представляет угрозу для будущего ребенка. Самостоятельно принимать их не стоит, нужно обязательно посоветоваться с врачом.
Антибиотики не в состоянии справиться с ЦМВ без крепкого иммунитета. Иммуномодуляторы помогают антибактериальным препаратам в их нелегком деле, главный из которых — Виферон (примерно 400-600 рублей).
Опасность и последствия
Угроза для ребенка есть только в том случае, если вирус находится в активной стадии, то есть размножается и развивается, поражая новые клетки.
Если ЦМВ прогрессирует, то опасность для будущего малыша смертельна, особенно в период с 4 по 23 неделю беременности. Если же во время вынашивания мама смогла побороть болезнь, «переведя» ее в латентную фазу, то все риски сразу сводятся на нет.
Но периодические обследования в виде УЗИ все-таки стоит проводить. Итогом заражения плода может стать:
- гепатит;
- порок сердца;
- умственная отсталость;
- водянка;
- проблемы с центральной нервной системой.
Чуть реже возникают патологии опорно-двигательного аппарата. Для мамы при этом смертельной опасности нет, несмотря на то, что ЦМВ может дать осложнение на любую систему или орган. Иными словами, для пациентки нет разницы, когда развивается болезнь — при беременности или в обычном состоянии.
Передача вируса от матери к ребенку во время вынашивания происходит в 9-10% случаев. В случае, если ЦМВ не активен, риски снижаются до 0,1%.
Что делать при планировании беременности?
И маме и папе следует обследоваться на ЦМВ перед зачатием ребенка. Последствия заболевания матери мы уже рассмотрели, а вот если цитомегаловирус прогрессирует у отца, то это отражается на качестве спермы — ребенок может появиться на свет с врожденными уродствами, хотя в этой ситуации прямой угрозы его жизни нет. Порядок действий следующий:
- обследуемся (сдаем все необходимые анализы, а не выборочно);
- если болезнь в острой форме, то пролечиваемся;
- повторно сдаем анализы.
Если все в норме, а это станет понятно только через полгода после терапевтического курса, можно рожать ребенка. При этом перед зачатием и в период вынашивания оба родители должны тщательно следить за состоянием здоровья и заниматься укреплением иммунитета — если вирус поселился в клетках, то любое потрясение для организма способно привести к его активации.
ЦМВ особенно опасен при беременности, ведь он представляет угрозу не только для пациентки, но и для ее будущего ребенка. Плод слишком чувствителен к вирусам, его нужно оберегать, а именно вовремя сдавать анализы, укреплять иммунитет и бороться с обострением болезни сразу. Соблюдение этих правил —залог рождения здорового и веселого малыша!
Также вы можете посмотреть видеоролик, где гинеколог объяснить почему важно знать о таком коварном заболевании, какие последствия влечет ЦМВ малышу.
Источник: https://myvenerolog.com/spisok-boleznej/virusnye-infektsii/tsitomegalovirus/o-tsitomegaloviruse-pri-beremennosti.html
Чем опасен цитомегаловирус во время беременности и когда необходимо лечение?
Не секрет, что во время беременности иммунитет женщины сильно ослабевает. Это способствует не только обострению хронических заболеваний, но и возникновению инфекционных болезней. При вынашивании ребенка особую опасность представляет цитомегаловирусная инфекция. В чем ее опасность?
Что такое ЦМВ инфекция при беременности?
Цитомегаловирус относится к группе вирусов герпеса. Инфекция встречается довольно часто и у детей, и у взрослых, но обычно серьезных последствий не вызывает. Осложнения свойственны, как правило, только для новорожденных и беременных.
Особенностью вируса является то, что после выздоровления он никуда не исчезает, а продолжает находиться в нервных клетках. Впоследствии инфекция может существовать в организме человека и никогда его не тревожить.
Цитомегаловирусная инфекция обычно приходится на раннее детство. Само заболевание напоминает ОРЗ или протекает бессимптомно, но в крови у больного образуются антитела к вирусу. Получается, что после выздоровления в организме присутствуют и антитела, и «дремлющий» вирус.
Если к моменту зачатия в организме женщины есть антитела, даже при повторной активации вируса особого риска ни для нее, ни для малыша нет. Встреча с инфицированным человеком тоже будет безопасна для будущей мамы, поскольку иммунитет справится с угрозой без труда. Опасность представляет ситуация, если женщина в детстве не перенесла заболевание.
На этапе планирования одним из главных анализов является исследование на TORCH-инфекцию, в ходе которого выясняется и наличие антител к цитомегаловирусу.
Их чрезмерное количество или отсутствие — не самые благоприятные состояния при беременности, поэтому в первом случае беременность рекомендуется отложить, а во втором врач предупреждает о возможных рисках и последствиях или предлагает пройти курс терапии и матери, и отцу.
Чем опасен цитомегаловирус при беременности?
ЦМВ при беременности во многих случаях становится причиной неприятных последствий для плода. При передаче вируса плоду во время родов или беременности существует и определенный риск летального исхода.
Итак, если речь идет об инфицировании будущей матери в первом триместре, то 15% беременностей заканчиваются выкидышем. При этом эмбрион не заражен, а сама инфекция проникает только в плаценту. Причем в результате первичного заражения матери (если раньше она не болела ЦМВИ) вероятность передачи вируса ребенку достигает 50%.
Сопровождение беременности инфекцией чревато также многоводием, преждевременными родами, мертворождением или врожденным инфицированием плода.
Возможные последствия проникновения вируса в плод:
- Рождение ребенка с низкой массой тела;
- Отставание физического и интеллектуального развития плода (слабоумие);
- Пороки развития на фоне врожденного ЦМВ (увеличение печени и селезенки, желтуха, гепатит, водянка головного мозга, пороки сердца, врожденные уродства и др.);
- Врожденная ЦМВИ, которая приводит к порокам, заметным только на 2-3 году жизни ребенка. Это могут быть глухота, слепота, психомоторные нарушения, задержка умственного и речевого развития.
Еще одно возможное осложнение — аутоагрессия. Это состояние, при котором в организме матери под влиянием ЦМВ начинают появляться антифосфолипиды. Они воздействуют на клетки организма, в том числе — сосуды плаценты. Аутоагрессия со стороны этих клеток приводит к нарушению маточно-плацентарного кровотока.
Каковы пути заражения?
Передача вируса возможна только при определенном контакте с инфицированным человеком. Способы заражения:
- Воздушно-капельный;
- Половой;
- Контактный;
- Трансплацентарный;
- Через кровь (при переливании, во время операции);
- Через грудное молоко (от матери к ребенку).
Особенно опасен контакт с человеком в состоянии обостренной инфекции. В этот период вирус находится в активной стадии, но симптоматика может отсутствовать или напоминать обычное ОРЗ. Тогда поцелуй, питье с одной чашки или бутылки, петтинг, кашель или чихание и другие взаимодействия с инфицированным человеком могут стать причиной заражения.
Среди механизмов передачи вируса плоду выделяют:
- Проникновение вируса через сперму отца. Это происходит, если в момент зачатия отец является носителем вируса, поэтому мужчине тоже важно пройти обследование на этапе планирования.
- Проникновение ЦМВ через эндометрий матки сначала в околоплодные воды, затем и внутрь плода.
- Трансплацентарное инфицирование;
- Заражение во время родов.
Также не исключен вариант передачи возбудителя при грудном вскармливании через молоко, поскольку вирус прекрасно выживает во всех биологических средах человека (кровь, слюна, кал, моча, сперма, молоко).
Диагностика цитомегаловируса при беременности: антитела IgM и IgG
Диагностика ЦМВ чаще проводится методом иммуноферментного анализа (ИФА). С его помощью определяют присутствие в крови специфических антител IgM и IgG.
Иммуноглобулины типа G присутствуют в крови почти 90% населения. Их наличие означает, что человек в детстве переболел ЦМВ-инфекцией. На лабораторном бланке их выражают числом (количественная характеристика). Для беременности это самый благоприятный результат.
При недавнем инфицировании (до года) в крови обнаруживаются IgM. Если диагностика показала присутствие этого класса иммуноглобулинов, от беременности рекомендуется отказаться на несколько месяцев. Иммуноглобулины типа М в крови в бланке анализов обозначаются «+» или «-«, т.е. исследование является качественным (положительный или отрицательный результат).
Если же анализ показал отсутствие обоих типов антител, риск развития инфекции во время беременности и передачи ее ребенку резко возрастает.
Иногда при беременности требуется повторное проведение ИФА или применение других методов диагностики, чтобы определить динамику увеличения/снижения количества иммуноглобулинов и исключить ложноположительные результаты.
Если при беременности была диагностирована ЦМВИ, назначается особенная терапия. Прием многих медикаментов во время вынашивания малыша запрещен, поэтому для лечения применяют иммуннологические препараты: нормальный Ig человека, специфический иммуноглобулин к ЦМВ («Цитотект»), а также интерфероны («Виферон», «Роферон»). В отдельных случаях назначаются противовирусные препараты.
Во время всей беременностью за состоянием матери следят, регулярно проводят плановые исследования (в том числе, ИФА, ПЦР, посевы) для определения количества антител в крови. Это делается потому, что риск и степень поражения плода напрямую зависят от количества иммуноглобулинов.
Присутствие в организме матери вируса не является показанием к кесареву сечению, поскольку ребенок мог заразиться, находясь в утробе, через плаценту.
Прогноз и профилактические меры
При первичном заражении во время беременности риск передачи инфекции плоду составляет, по разным данным, от 30-40% до 70%.
При реактивации текущей инфекции (вирус, находящийся в клетках, «пробудился») инфицирование происходит всего в 2% случаев.
Около 15% случаев инфицирования в 1-м триместре заканчиваются выкидышем, примерно столько же приводят к мертворождению. В целом, прогноз при ЦМВИ таков: чем раньше произошло заражение или реактивация вируса, тем выше риск неблагоприятного исхода.
При инфицировании на позднем сроке вероятность пороков близка к нулю, но ребенок становится носителем врожденной цитомегалии.
Абсолютной защиты от ЦМВ не существует, тем не менее профилактические меры позволяют снизить риск инфицирования в несколько раз. Основная мера профилактики — избегание контакта с инфицированными людьми.
Нельзя забывать и о главных методах защиты от различных заболеваний — это и правильное питание, и прогулки на свежем воздухе, и достаточная физическая активность. На этапе планирования беременности важно обеспечить здоровый 8-часовой сон, избегать стрессов и следить за состоянием здоровья.
Перед зачатием пройти обследование должна не только будущая мама, но и ее партнер, и, если нужно, пропить курс медикаментов в профилактических целях.
Цитомегаловирусная инфекция при беременности может быть источником многих неприятностей и бед. Заражение на ранних сроках почти всегда заканчивается неблагоприятно, поэтому игнорировать планирование беременности крайне не рекомендуется. Последствия инфицирования плода могут быть разными — от врожденных патологий внутренних органов до летального исхода.
Специально для beremennost.net – Елена Кичак
Источник: https://beremennost.net/tsmv-pri-beremennosti
Важная информация о цитомегаловирусе при беременности
Многие знают, что ЦМВИ не всегда является опасным заболеванием, но когда обнаруживается цитомегаловирус при беременности наступает паника.
Всё потому что цитомегаловирусная инфекция при определённых обстоятельствах может давать осложнения на плод, а в последующем и на ребёнка.
Ниже мы рассмотрим какие это обстоятельства и что необходимо предпринять женщине во время беременности, чтобы максимально защитить будущего малыша от цитомегаловирусной инфекции.
Причины возникновения ЦМВИ при беременности
Подавляющее большинство людей не располагают нужной информацией о фактическом наличии в своём организме инфекционного цитомегаловируса. Данный герпетический вирус никак себя открыто не выявляет, как и прочие инфекции. Буквально все соматические признаки заболевания явно чувствуют люди с дефицитом иммунитета – особой защиты человеческого организма.
Максимальная вероятность того, что дети реально приобретают по наследству ЦМВ, обычно случается при инфицировании цитомегаловирусом матери в период беременности. В случае присутствия антител к инфекции в крови у беременной, заболевание не представляет существенной опасности для будущего ребёнка.
Но беременные всё же входят в группу риска. Цитомегаловирус во время беременности может говорить о серьёзной опасности в определённых случаях. Чтобы предотвратить заболевание, необходимо знать пути передачи герпетического вируса. Рассмотрим несколько причин заражения, которыми часто подвержены беременные женщины:
- Путь полового заражения – это стержневой способ инфекционного заражения взрослых людей. Вирус проникает в человеческий организм как при традиционном сексуальном контакте без предохранительных средств, так и при других сексуальных контактах, включая анальный или оральный секс. Поэтому при беременности следует попросить партнёра проверить себя на наличие цитомегаловируса в крови, чтобы избежать первичного заражения, в случае если у беременной его ещё не было.
- Ослабленный иммунитет, который происходит из-за частых стрессовых ситуаций, плохого неправильного питания, или из-за частых простудных заболеваний, которыми часто подвержена женщина при беременности.
- Близкий контакт с заражённым – при поцелуе через слизистые оболочки губ и полости рта. При этом во время беременности также рекомендуется убедиться в том, что партнёр не заражён цитомегаловирусом, или не имеет рецидива заболевания.
- Бытовой – при общем пользовании предметами обихода (столовые приборы, постельное бельё, полотенца и прочее).
- Гемотрансфузионный – это крайне редкое, но достаточно реальное явление, обозначает получение инфекции через донорскую кровь или при пересадке органов от вирусоносителя.
- Воздушно-капельный – передаётся при близком общении с заражённым человеком во время чихания или кашля, где при разговоре вирус попадает в организм здорового человека.
ЦМВ при беременности легко может оказаться в детском организме как в период нахождения в материнской утробе, так и при родах или в процессе питания материнским грудным молоком.
Большая разнообразность линий передачи ЦМВИ вызвано тем, что инфекция может одновременно находиться во многих областях организма: в молоке матери или крови, слюне и моче, а также в слезах и секрете, который находится во влагалище.
Симптомы цитомегаловирусной инфекции при беременности
Если у женщины во время беременности иммунная система работает хорошо, то ЦМВ обычно каким-либо внешним проявлением себя не обнаруживает. Вирус всегда находится в спящем режиме и ожидает понижения защиты иммунной системы. Дождавшись этого, инфекция быстро даёт о себе знать.
Рассмотрим некоторые симптомы цитомегаловируса, которые могут проявиться во время беременности:
- Довольно редчайшим основным проявлением активности цитомегаловирусной инфекции даже при беременности, у людей с абсолютно нормальным иммунитетом представляется мононуклеозоподобный синдром. Он активно выражается повышенной температурой тела, общим недомоганием, безмерной головной болью. Синдром проявляется приблизительно от двадцати дней до двух месяцев с момента инфекционного заражения. Средняя длительность мононуклеозоподобного синдрома может быть от двух до шести недель.
- Зачастую при цитомегаловирусе у женщин во время беременности появляются признаки, которые очень похожи на ОРВИ. Вследствие этого многие беременные женщины принимают инфекцию за обыкновенную простуду. Дело в том, что все симптомы практически те же: общее недомогание и слабость; насморк и воспаление миндалин; при воспалении увеличение слюнных желёз; высокая температура тела. Цитомегаловирус от ОРВИ отличается тем, что дольше продолжается болезнь – от четырёх до семи недель.
- При дефиците иммунитета цитомегаловирус во время беременности может протекать с тяжёлыми осложнениями. Обычно последствия бывают с возникновением пневмонии или энцефалита, миокарда, плеврита, а также артрита. Кроме этого, вероятны вегетативно-сосудистые аффективные расстройства и даже множественные поражения разных органов внутренних систем человека.
Очень редко встречаются генерализованные формы при которых инфекция активно распространяется на весь организм беременной женщины:
- воспаление головного мозга (чаще всего приводит к смерти);
- воспаление внутренних органов (почек, надпочечников, печени, селезёнки, и поджелудочной железы);
- паралич (в редчайших тяжёлых случаях);
- поражение лёгких, пищеварительной системы, а также глаз.
Итак, стоит подчеркнуть, что данная инфекция обнаруживается в виде признаков очень схожих с симптомами простудных заболеваний. Все остальные перечисленные симптомы проявляются весьма редко, только тогда, когда иммунитет находится в очень ослабленном состоянии.
Диагностика ЦМВИ и беременность
Самостоятельно определить возможное наличие цитомегаловируса при самом планировании беременности почти невозможно. Безусловно, вирус, будучи в спящем режиме никаким образом себя активно не выражает. При характерной для вируса деятельности инфекцию можно легко перепутать с другими похожими по соматическим симптомам заболеваниями.
Чтобы подтвердить наличие вируса в крови, необходимо обратиться в клинику и провести у специалистов дифференциальную диагностику. После визуального просмотра пациента лечащим врачом, назначаются определённые обследования. Планируются следующие комплексные специальные для диагностирования цитомегаловируса методы:
- Цитологическое медицинское обследование мочи и слюны. Биоматериал (слюна и моча) исследуется под микроскопом. При беременности цитомегаловирусная инфекция диагностируется по фактическому наличию в мазке гигантских клеток.
- Полимеразная цепная реакция (ПЦР). Основана на точном определении ДНК ЦМВ, которая является активным носителем потомственного оповещения вируса и обязательно заключается внутри него. Для проведения медицинского обследования применяются соскобы и кровь, а также слюна, мокрота и моча.
- Серологические проведения исследований сыворотки крови. Целью проведения данных исследований является выявление антител. Максимально правильный метод – для определения различных видов иммуноглобулинов (IgM, IgG) обследуется иммуноферментный анализ (ИФА).
Иммуноглобулины M (IgM) обычно образуются через 28 – 49 дней с момента инфекционного заражения. Их высокая степень снижается с дальнейшим формированием иммунного ответа, при этом численность иммуноглобулинов G (IgG) приумножается.
Иммуноглобулины – это белки, которые вырабатываются клетками крови. Они тесно соединяются с возбудителями, которые, в свою очередь, активно проникают в человеческий организм и легко формируют комплекс.
Устойчивое присутствие иммуноглобулинов IgG свидетельствует о том, что заражение совершилось раньше и антитела уже выработаны. Своевременное выявление IgM иммуноглобулинов явно подтверждает первичное внедрение вируса в человеческий организм.
Если же IgG и IgM иммуноглобулинов нет, то будущая мама автоматически вносится в группу риска первичного заражения по причине отсутствия антител в организме. В свою очередь, это чревато возможными последствиями для физического здоровья плода.
У детей, рождённых от заражённой матери в первые полтора месяца от начала рождения исследуют анализы крови на вероятное наличие антител к IgG и IgM. Если в крови у ребёнка обнаружился иммуноглобулин IgG, то это не является характерным симптомом врождённой цитомегалии. В наличии IgM иммуноглобулин подтверждает острую стадию инфекционного заболевания.
Методы лечения цитомегаловируса у беременных
Цитомегаловирус во время беременности понятие почти несопоставимое, в особенности при первом инфекционном заражении.
В отдельных случаях присутствует достаточно высокий риск возможного проявления различных соматических отклонений в развитии плода.
Риск нежелательного последствия для плода гораздо уменьшается, если будущая мама своевременно обратится в клинику для консультации и обследования у специалистов.
В обязательном порядке требуется лечение цитомегаловирусной инфекции у беременных, обнаруженной путём лабораторных исследований, если происходит реактивация латентной вирусной болезни. А также при первичном инфекционном заражении в острой форме.
К сожалению, современной медицинской наукой ещё не разработаны лекарственные средства, позволяющие уничтожить цитомегаловирус в организме человека навсегда. Поэтому целью лечения является ликвидация соматических признаков и закрепление вируса в пассивном (бездейственном) состоянии.
Медикаментозные препараты
При цитомегаловирусе во время беременности целесообразно применяются противовирусные лекарственные препараты и иммунотерапия. В первом, втором и третьем триместре проводится 3 курса лечения иммуноглобулином (особой клеткой, находящейся в человеческой крови, которая поддерживает его иммунитет).
- Иммуноглобулин Неоцитотект — раствор. Иммунологический препарат. Для профилактики ЦМВИ у больных с подавленной лекарствами иммунной системой. Терапия ЦМВИ у больных с ослабленной иммунной системой, в частности, недоношенных детей или новорожденных. Предотвращение манифестации болезни после инфицирования ЦМВ.
- Иммуномодуляторы. Виферон — свечи, мазь или гель – из группы интерферонов (препарат с противовирусным воздействием). Кипферон, свечи – комбинация иммуноглобулина и интерферона (применяется при лечении вирусной этиологии и острой вирусной причине болезни). Вобэнзим, таблетки – комбинированный фермент (противомикробный, противовоспалительный, противовирусный, иммуномодулирующий, обезболивающий с противоотёчным свойством).
- Противовирусные. Валацикловир – таблетки (профилактика и лечение ЦМВИ, аналоги – Валцикон, Валвир, Валтрекс, Валцикловир Канон).
Витамины
В настоящее время не всегда есть возможность у беременных женщин питаться правильно и регулярно. Как раз кстати будет комплексная поддержка организма витаминами. Они компенсируют недостаток тех или иных микро и макроэлементов в материнском организме, из которого плод берёт ресурсы для здорового развития.
Рассмотрим некоторые из самых стоящих витаминов для беременных женщин:
- При первом триместре. Витамин A — профилактика нарушений нервной системы; витамин C — повышение иммунной системы, борьба организма с вирусами и инфекциями; йод — для правильного создания нервной системы плода; витамин E — для правильного создания плаценты.
- При втором триместре. Железо — для понижения риска возникновения анемии; йод — при создании скелета плода и формировании умственных способностей; кальций — принимает участие в создании эндокринной системы и почек.
- При третьем триместре. Витамин C — совершенствует работу иммунитета; магний — для профилактики преждевременных родов; витамин D — для профилактики рахита, для правильного формирования скелета.
Итак, подводя итоги, стоит заметить что цитомегаловирус не всегда является опасным даже во время беременности. Но следует сделать всё чтобы оградить себя от возможного проявления цитомегаловирусной инфекции.
А если беременная ещё не встречалась с вирусом, то необходимо оградить себя от всех потенциальных носителей, пока не будет рождён ребёнок.
А также если вы уже сдали анализы, и хотите их расшифровать, советуем ознакомиться со статьёй — что такое авидность антител IgG к цитомегаловирусу и расшифровка анализов, внизу вы найдёте таблицу с интерпретацией анализов для женщин во время беременности.
Источник: https://Herpess.ru/zabolevaniya/citomegalovirus-pri-beremennosti.html
Цитомегаловирус и беременность: нормы, симптомы, лечение / Mama66.ru
Беременность – это состояние, при котором иммунная система представительницы прекрасного пола ослаблена и подвержена непростым испытаниям. Из-за этого женщина в положении может столкнуться с различными заболеваниями и испытать их на себе.
Известно, что болезни во время вынашивания ребенка могут отрицательно сказаться на нем. Особую опасность представляет цитомегаловирус при беременности. Он может стать причиной отклонений в развитии плода или даже его гибели в утробе.
Что такое цитомегаловирус и каковы пути заражения?
Наверное, в мире нет людей, которые не испытали на себе такое заболевание, как герпес. В народе его называют «простудой».
Герпес, проявляясь на губах и лице, портит внешний вид и доставляет массу дискомфортных ощущений (зуд, жжение).
Известно, что данный вирус при однократном попадании в человеческий организм остается в нем навсегда, давая о себе знать лишь в те моменты, когда происходит ослабление иммунной системы.
В семейство герпесвирусов входит род цитомегаловирусов. О его существовании ученые узнали в 1956 году. В настоящее время цитомегаловирусная инфекция (цитомегалия) очень распространена. На планете у многих людей можно диагностировать положительный цитомегаловирус.
Однако некоторые даже и не догадываются о наличии в организме инфекции — она абсолютно не проявляет себя, как и другие вирусы, входящие в семейство герпесвирусов. Все неприятные симптомы и последствия болезни ощущают на себе лишь те люди, у которых ослаблена иммунная система. Беременные женщины являются одной из главных групп риска.
Что же происходит после внедрения в организм человека цитомегаловируса? Название болезни «цитомегалия» в переводе обозначает «гигантская клетка». Из-за действия цитомегаловируса нормальные клетки человеческого организма увеличиваются. Микроорганизмы, попадая в них, разрушают клеточную структуру. Клетки наполняются жидкостью и разбухают.
Заразиться цитомегаловирусом при беременности можно несколькими путями:
- половым путем, который является основным способом заражения среди взрослого населения. Цитомегаловирус может проникнуть в организм не только при генитальном контакте, но и при оральном или анальном сексе без применения презерватива;
- бытовым путем. Заражение цитомегаловирусом в этом случае происходит редко, но возможно в том случае, если он находится в активной форме. Вирус может попасть в организм через слюну при поцелуях, пользовании одной зубной щеткой, посудой;
- гемотрансфузионным путем. В медицинской практике были случаи, когда происходило заражение цитомегаловирусной инфекцией при переливании донорской крови и ее компонентов, трансплантации тканей и органов, использовании донорских яйцеклеток или спермы.
Данная вирусная инфекция может попасть в организм ребенка: во время нахождения его в утробе матери, в процессе родов или при грудном вскармливании.
Разнообразие путей передачи вызвано тем, что вирус может находиться в крови, слезах, грудном молоке, сперме, влагалищном секрете, моче, слюне.
Симптомы цитомегаловируса
Если у человека сильный иммунитет, то вирус не проявляет себя. Он находится в организме в виде скрытой инфекции. Лишь при ослаблении защитных сил организма он дает о себе знать.
Очень редким проявлением активности данного вируса у людей с нормальной иммунной системой является мононуклеозоподобный синдром, который проявляется высокой температурой, недомоганием, головной болью. Он возникает примерно через 20-60 суток с момента заражения. Продолжительность мононуклеозоподобного синдрома может равняться 2-6 неделям.
Наиболее часто при беременности и цитомегаловирусе возникают симптомы, которые напоминают ОРВИ.
Именно поэтому многие женщины в положении принимают цитомегаловирус за обычную простуду, ведь наблюдаются практически все ее симптомы: повышение температуры тела, быстрая утомляемость, слабость, насморк, головные боли, увеличение и воспаление слюнных желез, а иногда даже воспаляются миндалины. Основное отличие цитомегаловирусной инфекции от ОРВИ заключается в том, что она намного дольше длится – примерно 4-6 недель.
При иммунодефицитном состоянии цитомегаловирусная инфекция может протекать с осложнениями, а именно с возникновением следующих заболеваний: пневмонии, артрита, плеврита, миокардита, энцефалита. Также возможны вегетативно-сосудистые расстройства и множественные поражения различных внутренних органов.
При генерализованных формах, которые встречаются крайне редко, болезнь распространяется на весь организм. В подобных случаях выделяют следующие симптомы:
- воспалительные процессы почек, поджелудочной железы, селезенки, надпочечников, печеночной ткани;
- поражение пищеварительной системы, легких, глаз;
- паралич (он возникает в крайне тяжелых случаях);
- воспалительные процессы структур головного мозга (это приводит к смерти).
Стоит еще раз подчеркнуть, что цитомегаловирусная инфекция в основном проявляется симптомами, похожими на простуду. Все остальные вышеперечисленные признаки возникают крайне редко и только в случаях очень ослабленной иммунной системы.
Опасность цитомегаловируса во время беременности
Очень опасным является заражение вирусом в первом триместре беременности. Цитомегаловирус может проникнуть через плаценту в организм плода. Заражение может вызвать его внутриутробную гибель.
Если инфицирование произойдет позже, то возможна следующая ситуация – беременность будет продолжаться, но инфекция поразит внутренние органы ребенка. Малыш может родиться с врожденными уродствами, различными заболеваниями (водянкой головного мозга, микроцефалией, желтухой, паховой грыжей, пороком сердца, гепатитом).
Страшных последствий можно избежать, если вирус будет во время обнаружен, поэтому очень важно планировать беременность и сдавать анализы на наличие каких-либо инфекций до зачатия, а также регулярно посещать врача во время «интересного положения». При правильном лечении малыш может родиться здоровым, являясь лишь пассивным носителем цитомегаловируса.
Анализ на цитомегаловирус при беременности
Самостоятельно узнать о наличии в своем организме цитомегаловируса практически невозможно. Вирус, находясь в латентной форме, абсолютно никак себя не проявляет. При активной форме инфекцию можно спутать с другим заболеванием.
Чтобы обнаружить вирус, необходимо сдать анализ на цитомегаловирус при беременности, а точнее на TORCH-инфекции.
С помощью него выявляют наличие или отсутствие не только цитомегаловируса, но и токсоплазмоза, краснухи, вируса простого герпеса (1-2 типа).
Цитомегаловирус диагностируют с помощью следующих методов:
- полимеразной цепной реакции;
- цитологического исследования осадков мочи и слюны;
- серологических исследований сыворотки крови.
Полимеразная цепная реакция основана на определении дезоксирибонуклеиновой кислоты, которая является носителем наследственной информации вируса и содержится внутри него. Для исследования используются соскобы, кровь, моча, мокрота, слюна.
При цитологическом исследовании материал (мочу или слюну) изучают под микроскопом. Цитомегаловирус в мазке при беременности диагностируется по наличию гигантских клеток.
Целью серологических исследований сыворотки крови является обнаружение антител, которые являются специфическими для цитомегаловируса. Наиболее точный метод – иммуноферментный анализ (ИФА), который обеспечивает определение разных видов иммуноглобулинов (IgM, IgG).
Иммуноглобулины – белки, вырабатываемые клетками крови. Они связываются с возбудителями, которые проникают в организм, и образуют комплекс.
Иммуноглобулины M (IgM) образуются через 4-7 недель с момента заражения. Их уровень снижается с развитием иммунного ответа, а количество иммуноглобулинов G (IgG) увеличивается.
В результатах анализа на цитомегаловирус может быть указано несколько вариантов:
- IgM не выявлен, IgG в пределах нормального значения;
- IgM не выявлен, IgG выше нормального значения (положительный IgG цитомегаловируса при беременности);
- IgM выше нормы.
В первом случае женский организм не контактировал с цитомегаловирусом, а значит, следует выполнять профилактические меры и избегать ситуаций, при которых можно заразиться.
Второй анализ свидетельствует о том, что женский организм встречался с вирусом, но в данный момент он находится в неактивной форме. Первичного заражения во время беременности можно не опасаться, но есть риск реактивации вируса.
Третий анализ говорит о том, что произошло первичное заражение или развивается реактивации цитомегаловируса, который находился в организме в скрытой форме.
Стоит отметить, что IgM не всегда обнаруживаются. Врачи ориентируются на уровень IgG. Нормальный уровень IgG может отличаться у разных женщин. Целесообразно сдавать анализы до зачатия. Это позволяет определить норму цитомегаловируса при беременности. О реактивации вируса свидетельствует число IgG, которое увеличивается в 4 или более раз.
Лечение цитомегаловируса при беременности
К сожалению, не существует средств, позволяющих навсегда избавиться от цитомегаловируса. Ни одно лекарство не способно уничтожить вирус в человеческом организме. Цель лечения заключается в устранении симптомов и «удерживании» цитомегаловируса в неактивном (пассивном) состоянии.
Беременным женщинам, у которых обнаружен вирус, врачи назначают витамины, иммуномодулирующие препараты, которые укрепляют иммунитет. Это делается в том случае, если инфекционный процесс протекает латентно (скрыто). Препараты, направленные на укрепление иммунитета, назначаются в качестве профилактики.
Поддержать иммунную систему можно с помощью травяных чаев. Сборы трав продаются в аптеках. У лечащего врача можно поинтересоваться насчет того, какие именно травы подойдут беременным.
Одни из них являются очень полезными, а другие противопоказаны, так как могут спровоцировать выкидыш.
Врач подскажет, какой правильный состав чая лучше выбрать, и порекомендует травяные сборы, которые можно приобрести в любой аптеке.
Если заболевание протекает активно, то одних иммуномодулирующих препаратов, витаминов и чаев будет недостаточно. Врачами назначаются антивирусные средства. Цель лечения цитомегаловируса при беременности – избежать возникновения осложнений. Такая терапия позволит женщинам в положении выносить малыша и родить его здоровым без каких-либо отклонений.
ЦМВ может спровоцировать возникновение ряда сопутствующих заболеваний (например, ОРВИ, пневмонию). Успешное лечение цитомегаловирусной инфекции зависит от лечения другой возникшей болезни.
Применение лекарств для лечения сопутствующих заболеваний в комплексе с противовирусными и иммуномодулирующими препаратами позволит излечиться и вывести цитомегаловирус в неактивную форму, когда его деятельность будет контролироваться иммунной системой.
Самостоятельно лечить цитомегаловирусную инфекцию нельзя. Только профессиональный врач может назначить необходимые препараты. Свое решение он принимает, исходя из формы протекания инфекции, состояния иммунитета пациентки, ее возраста, наличия сопутствующих заболеваний. Женщина, желающая родить здорового ребенка, должна выполнять все рекомендации врача.
Профилактика цитомегаловируса
Не все люди являются носителями цитомегаловируса. Женщина, не зараженная им и планирующая ребенка или уже находящаяся в положении, должна соблюдать профилактические меры. Они будут полезны и для тех людей, в организме которых вирус находится в «спящем» состоянии.
Во-первых, женщинам, желающим не столкнуться с цитомегаловирусом во время беременности, следует избегать случайных половых связей. Не стоит вступать в интимные отношения без презерватива.
Об этом врачи напоминают постоянно своим пациенткам. Если следовать данной рекомендации, то можно обезопасить себя не только от цитомегаловируса, но и от других серьезных заболеваний, передающихся половым путем.
Во-вторых, необходимо содержать в чистоте свое жилище и себя, выполнять элементарные правила личной гигиены, которые привиты всем нам с малых лет.
Например, нельзя пользоваться чужой посудой, умывальными принадлежностями (мочалками, полотенцами), так как есть небольшой риск заразиться через них цитомегаловирусом.
Перед едой, до и после посещения туалета, после контакта с чужими предметами (например, деньгами) нужно тщательно мыть свои руки.
Обязательно стоит укреплять свою иммунную систему. Для этого рекомендуется ежедневно делать физические упражнения, которые рекомендованы для беременных, чаще гулять на свежем воздухе, выполнять закаливающие процедуры. Хороший иммунитет не допустит возникновения острой цитомегаловирусной инфекции, а будет «держать» возбудителей в неактивной форме.
Огромную роль играет сбалансированное питание. К сожалению, многие люди не следят за своим рационом, едят любимые блюда, отказываясь от полезных продуктов (например, овощей).
Меню должно быть составлено таким образом, чтоб в нем была пища, содержащая витамины и полезные вещества в необходимом количестве. Из-за их недостатка может ослабеть иммунная система, а это чревато различными заболеваниями.
Не нужно садиться на ограничивающую диету во время беременности, так как ни к чему хорошему это тоже не приведет.
Чтобы не столкнуться с цитомегаловирусной инфекцией и ее осложнениями во время беременности, необходимо заранее планировать зачатие. Цитомегаловирус при планировании беременности может быть выявлен благодаря сдачи анализов. Обследования должна проходить не только женщина, но и ее мужчина.
В заключение стоит отметить, что цитомегаловирусная инфекция является очень опасной для беременной женщины. Маскируясь под обычную простуду, она может привести к страшным последствиям (особенно на начальном сроке).
При возникновении простудных симптомов во время беременности необходимо сразу же обратиться к врачу, ведь это может быть цитомегаловирусная инфекция.
Заниматься самолечением не нужно, так как выбранные самостоятельно препараты могут не помочь, а только навредить.
Советуем почитать: Все виды предлежания плаценты: какие из них опасны для здоровья и жизни?
Источник: https://mama66.ru/pregn/776

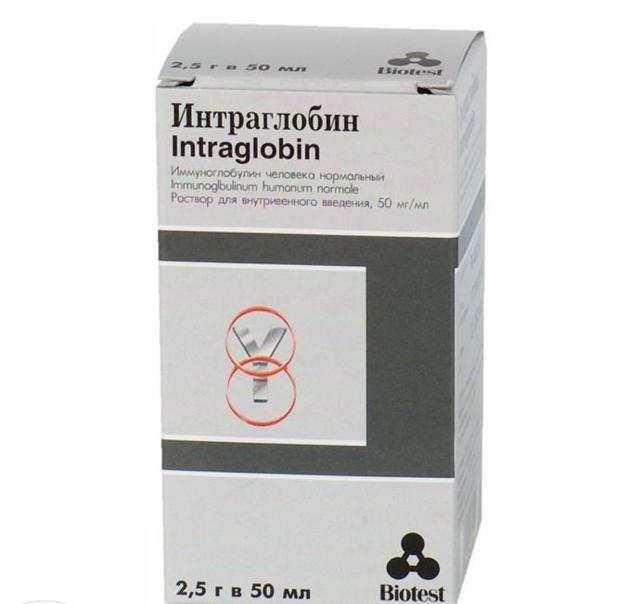 Интраглобин — препарат с высоким количеством антицитомегаловирусных иммуноглобулинов
Интраглобин — препарат с высоким количеством антицитомегаловирусных иммуноглобулинов  Ганцикловир — уничтожает вирусные частицы в организме женщины
Ганцикловир — уничтожает вирусные частицы в организме женщины  Декарис — стимулирует иммунную систему
Декарис — стимулирует иммунную систему  Хофитол — назначают как общеукрепляющий препарат
Хофитол — назначают как общеукрепляющий препарат