Хламидиоз – это одно из самых распространенных инфекционных заболеваний современности, передающееся при сексуальных контактах. По информации Всемирной Организации Здравоохранения показатель заболеваемости с каждым годом растет и на сегодняшний день практически 30% населения земного шара инфицировано хламидиями. Из-за трудностей диагностики, особенностей клинического течения заболевания и многочисленных осложнений, урогениальный хламидиоз, протекающий с поражением цилиндрического или переходного эпителия мочеполового тракта и клеток моноцитарного ряда, является прямой угрозой женскому и мужскому репродуктивному здоровью. Вместе с тем этот недуг может стать причиной развития артритов, конъюнктивитов, венерической лимфогранулемы, пневмоний и сердечно-сосудистых патологий.
Хламидиоз – это инфекционная патология, передающаяся половым путем, и занимающая лидирующую позицию по распространенности на земном шаре, встречаясь в семь с половиной раз чаще, чем сифилис и в четыре раза чаще, чем гонорея.
По данным печальной статистики показатель заболеваемости с каждым годом растет и на сегодняшний день практически 30% населения земного шара являются носителями хламидийной инфекции. Возбудитель хламидиоза ежегодно выявляется у 90 млн человек.
Среди девушек-подростков, ведущих половую жизнь, распространенность данного заболевания составляет 10-15%, среди женщин – 5-20%, а среди представителей сильной половины человечества – 10-20%. При этом чаще всего хламидиоз встречается у пациентов 18-30 лет.
Возбудитель заболевания
Хламидия – это внутриклеточный облигатный паразит с уникальным циклом развития, который в процессе размножения способен к бинарному делению. Ему свойственны две совершенно разные формы существования, которые обозначаются, как ЭТ (элементарные тельца) и РТ (ретикулярные тельца).
Элементарные хламидийные тельца, наделенные инфекционными свойствами, способны к внеклеточному существованию. Именно они передаются от человека к человеку, путем эндоцитоза проникают в клетку цилиндрического или переходного эпителия, и там происходит их дальнейший цикл развития с превращением в ретикулярные тельца (через 8 недель).
РТ – это форма возбудителя, паразитирующая и размножающаяся путем деления, находясь в середине клетки.
Хламидийные микроколонии располагаются внутри вакуоли, которая занимает большую часть инфицированной клетки. Через 24 часа РТ уплотняются, окружаются клеточной стенкой и превращаются в ЭТ.
После этого вакуоль разрывается, возбудители выходят наружу и проникают в близлежащие клеточные структуры.
- В том случае, когда клетка-«хозяин» гибнет до формирования инфекционных ЭТ, заболевание не развивается.
- Следует подчеркнуть, что инфицирование новых клеток и повторяющиеся циклы развития хдамидий стимулируют иммунный ответ организма, тем саамам усиливая степень патологических повреждений.
- Возбудитель хламидиоза неустойчив во внешней среде и обладает чувствительностью к действиям высоких температур, практически мгновенно теряет свои агрессивные свойства при высушивании, воздействии химических реагентов и УФ-лучей.
Источники заражения и пути передачи хламидиоза
При урогентиальном хламидиозе источником заражения является человек, как с выраженными признаками заболевания, так и с бессимптомным течением болезни.
К основным путям передачи хламидийной инфекции относят:
- Половой;
- Контактно-бытовой;
- Вертикальный.
Пути распространения восходящей хламидийной инфекции
- Через шейку и полость матки, фаллопиевы трубы, брюшину и органы малого таза (каналикулярный путь);
- Через экстрагенитальные очаги (гематогенный путь);
- По лимфатическим сосудам;
- Вместе с семенным секретом;
- Через средства внутриматочной контрацепции.
Механизм развития хламидиоза
На сегодняшний день патогенез хламидиоза изучен еще не до конца, но, тем не менее, в клинической практике принято выделять пять стадий заболевания:
- Поражение слизистых оболочек.
- Поражение клеток-мишеней (первичная региональная инфекция).
- Поражение большого количества эпителиальных клеток и возникновение клинических признаков заболевания.
- Формирование иммунного ответа (иммунопатологических реакций).
- Резидуальная фаза, сопровождающаяся морфологическими и функциональными изменениями в различных органах и тканях (при отсутствии возбудителя в организме)
Клинические формы хламидиоза
- Острая (неосложненная) форма хламидийной инфекции, развивающаяся в нижних отделах мочеполового тракта;
- Хроническая форма (длительно текущее рецидивирующее заболевание, поражающее верхние отделы урогенитального тракта, в том числе органы брюшной полости).
Клинические признаки хламидийной инфекции достаточно разнообразны.
В случае заражения зачастую отмечаться бессимптомное носительство или наблюдаются выраженные воспалительные явления. При заболеваниях нижнего отдела мочеполового тракта у пациентов могут диагностироваться такие патологические состояния, как уретрит, эндоцервицит, кольпит, бартолинит, а при восходящей инфекции – эндометриоз, сальпингит, пельвиоперитонит и пр.
Симптомы хламидиоза
Во время беременности, при менопаузе, и в период повышенной гормональной активности (у девочек-подростков) хламидийная инфекция может спровоцировать развитие кольпита. В данном случае вокруг шейки матки наблюдается мацерация многослойного плоского эпителия, она становится отечной и легко ранимой (гипертрофическая эктопия шейки матки).
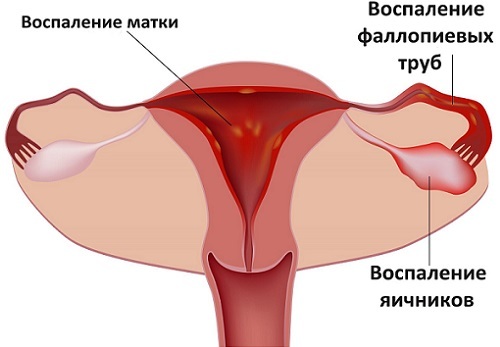
Через цервикальный канал восходящая хламидийная инфекция может распространиться гематогенным или лимфогенным путем в полость матки, фаллопиевы трубы, брюшину и близлежащие органы малого таза.
Самыми частыми проявлениями восходящей инфекции является хламидийный сальпингит и сальпингоофорит. Для них характерно стертое (подострое) течение, не склонное к утяжелению.
Как следствие, развивается непроходимость придатков, что чревато внематочной беременностью, а также такое состояние ведет трубному бесплодию, невынашиванию беременности и развитию спаечных процессов в малом тазу.
Симптомы хламидиоза у мужчин
На ранних стадиях заболевания у мужчин развивается уретрит, который может длится на протяжении нескольких месяцев. При этом отмечается незначительное воспаление мочеиспускательного канала и возникновение скудных стекловидных выделений. Иногда пациенты жалуются на зуд и жжение, появляющиеся в процессе мочеиспускания.
В мочеиспускательном канале, мошонке, яичках и в пояснице зачастую развиваются боли различной интенсивности, а также вследствие интоксикации, температура тела может подняться до 37 градусов.
В клинической практике встречаются случаи появления кровянистых выделений при семяизвержении и в конце мочеиспускания.
В то же время может отмечаться помутнение мочи из-за находящихся в ней гнойных нитей и тяжей.
В том случае, когда хламидии формируют колонии и в таком виде длительно сохраняются на поверхности слизистой оболочки, речь идет о носительстве инфекции.
Данное состояние объясняется тем, что иммунная система человека подавляет размножение возбудителя.
По мнению многих авторов, носители не способны заражать своих половых партнеров, а поэтому с эпидемиологической точки зрения они абсолютно безопасны.
При переходе хламидиоза в хроническую стадию пациенты жалуются на дискомфорт в области промежности, боли вокруг анального отверстия и в простате, нарушение эректильной функции, частые ночные позывы к мочеиспусканию, болезненность в яичках, а также болезненные эякуляции, изменение цвета спермы и снижение её объема.
Примечание: при развитии хламидиоза в аноректальной области патологический процесс зачастую протекает бессимптомно. Вместе с тем иногда пациенты жалуются на зуд и боли в прямой кишке, а также наличие выделений из ануса.
Хламидиоз и беременность
В том случае, когда хламидийная инфекция поражает женщину на ранних сроках беременности, такое состояние чревато возникновением врожденных пороков развития и первичной плацентарной недостаточности. Как следствие, зачастую у больных женщин происходят выкидыши, а также диагностируется неразвивающаяся беременность.
На более поздних сроках вынашивания ребенка хламидиоз является прямой угрозой прерывания беременности, провоцирует развитие вторичной плацентарной недостаточности и нарушение выработки околоплодных вод.
При морфологическом исследовании тел умерших младенцев было выявлено хламидийное поражение их мозговых оболочек, легких и сосудистых сплетений. Эти данные подтверждают трансплацентарное заражение.
Вследствие гематогенного инфицирования плода наблюдается отечно-геморрагический синдром, пневмопатии, кровоизлияния в мозговые желудочки, печеночная, почечная и надпочечниковая недостаточность. Эти факторы зачастую приводят к внутриутробной или к ранней постнатальной смерти ребенка.
В некоторых случаях возбудитель инфекции поражает только плаценту, из-за чего в ней развиваются компенсаторно-приспособительные реакции.
Однако с активизацией инфекционного процесса защитная функция последа нарушается, что, в конечном итоге, ведет к формированию плацентарной недостаточности.
По причине сниженного поступления питательных веществ к плоду развивается хроническая гипоксия и гипотрофия.
При цервикальной форме хламидиоза зачастую происходят преждевременные роды или преждевременный разрыв плодных оболочек. При заглатывании инфицированных околоплодных вод еще до рождения ребенка происходит поражение его легких и пищеварительного тракта. Вместе с тем заражение новорожденного может произойти при прохождении через родовые пути инфицированной матери.
Диагностика хламидиоза
При диагностике хламидиоза в лабораторной практике одновременно используется несколько различных методик: культуральный метод, ПЦР, иммуннофлюоресцентный метод, реакция транскрипционной амплификации и серологические методики.
Следует отметить, что при обследовании соскоба (мазка) можно только заподозрить хламидиоз, а поэтому этот способ диагностики используется в качестве экспресс-анализа, не является на 100% информативным и требует подтверждения.
Культуральный метод
Данная методика предусматривает помещение биологического материала на стерильную питательную среду, где возбудитель в специально созданных для этого условиях быстро размножается и зачастую его колонии можно различить даже невооруженным глазом. Несмотря на то, что это достаточно длительный процесс, он считается одним из наиболее информативных, так как позволяет установить вид и тип хламидийной инфекции, а также определить чувствительность микроорганизма к антибиотикам.
ПЦР
Полимеразная цепная реакция – это методика, которая предусматривает соединение молекул ДНК хламидии со специально созданными праймерами. На сегодняшний день она является самой точной и достоверной из всех существующих.
РИФ-анализ
Иммунофлюоресцентный метод – это изучение соскоба из уретры, окрашенного специальными красителями с использование флюоресцентного микроскопа. В данном случае выявляемость возбудителя составляет 70 из 100.
Иммуноферментный метод
При проведении ИФА-диагностики в крови пациента обнаруживаются специфические антитела (иммуноглобулины), формирующиеся к хламидиям. Вместе с тем в качестве биоматериала можно использовать соскоб из уретры. Однако по зарубежным медицинским стандартам данная методика не рекомендуется для диагностики хламидиоза.
Реакция транскрипционной амплификации
Очень высокоточный диагностический метод, основанный на выявлении в исследуемых образцах РНК возбудителя хламидиоза. Молекулы РНК, в отличие от молекул ДНК не определяются после его гибели, что позволяет более точно оценивать результаты исследования. В данном случае в качестве биоматериала используют соскоб из уретры, влагалища и цервикального канала или мочу пациента.
Серологический метод
Это дополнительная методика, позволяющая обнаружить в сыворотке крови пациента антихламидийные антитела.
В том случае, когда у человека обнаруживается хламидиоз, анализы на выявление инфекции рекомендуется сдать и его половому партнеру (даже при отсутствии симптоматики).
Лечение хламидиоза
Лечение хламидиоза осуществляется при соблюдении трех основных принципов:
- Проведение антибактериальной терапии;
- Нормализация защитных функций иммунной системы (иммуномодуляция);
- Восстановление нормальной микрофлоры влагалища.
Патогенетическая терапия хламидийной инфекции считается эффективной только тогда, когда пациенту назначаются препараты, которые имеют высокую антихламидийную активность.
Они должны обладать хорошей проникающей способностью, то есть, через клеточную мембрану проникать внутрь инфицированной клетки.
В то же время назначенное лечение следует производить 2-3 недели (время прохождения 6-7 циклов развития хламидий), а еще, при назначении медикаментозной терапии должны учитываться сроки инфицирования, клиническая картина заболевания и топический диагноз (локализация патологического очага).
Хламидиоз – это заболевание, вызванное внутриклеточной инфекцией.
Поэтому при его лечении назначают антибактериальные препараты, способные проникать и накапливаться в инфицированных клетках, блокируя их внутриклеточный белковый синтез.
Ранее в процессе лечения пациентам назначались препараты тетерациклинового ряда, однако из-за длительности антибиотической терапии и возникновения тяжелых побочных эффектов, в настоящий момент их заменили макролидами.
Примечание: лечение хламидиоза у беременных производится по специально составленным схемам, эффективным с точки зрения перинатальной патологии.
Параллельно с антибактериальной терапией пациентам назначается иммуномодулирующее лечение. Оно направлено на устранение иммунологических сдвигов, возникающих в организме, пораженном хламидийной инфекцией.
- В обязательном порядке при проведении патогенетической терапии проводится профилактика дисбактериоза кишечника, предусматривающая использование пробиотиков (препаратов, содержащих живые молочно-кислые бактерии).
- При проведении этиотропного лечения назначаются местные процедуры (обработка влагалища специальными дезсредствами), а также, для профилактики кандидоза могут быть назначены противогрибковые препараты.
- Одновременно с приемом антибиотиков лечение хламидиоза предусматривает проведение ферментотерапии, прием витаминов, адаптогенов и антигистаминных препаратов.
Профилактика хламидиоза
- В целях предотвращения дальнейшего развития и распространения заболевания требуется своевременное и полное излечение пациентов, у которых выявлена хламидийная инфекция, в том числе и бессимптомных носителей.
- В обязательном порядке должны быть выявлены и обследованы все имеющиеся половые партнеры больного хламидиозом, после чего им назначается профилактическое лечение.
- Санитарно-просветительная работа среди населения (пропаганда здорового сексуального образа жизни и информация о путях заражения и клинических признаках заболевания).
- В первую очередь проходить регулярные обследования должны женщины, имеющие многочисленных половых партнеров, пациентки, состоящие на гинекологическом учете.
- Многие авторы утверждают, что даже при невозможности точно диагностировать патологический процесс, то есть, поставить окончательный диагноз, пациенту следует провести все необходимые профилактические и терапевтические мероприятия, предусмотренные курсом лечения урогенитального хламидиоза.
В заключение хотелось бы отметить, что широкая распространенность хламидийной инфекции связана с тем, что в настоящее время в ходе проведения профилактических осмотров не уделяется достаточного внимания этой проблеме. Немаловажное значение в распространении инфекции имеет тот факт, что хламидиоз чаще всего протекает бессимптомно.
Вместе с тем специалисты медицинского профиля различных направлений зачастую дают достаточно противоречивые рекомендации, а также не последнее место в этом списке занимает высокий процент самолечения, приводящий к выживанию (персистенции) возбудителя в организме хозяина и рецидивам заболевания, ведущим к серьезным осложнениям. Как следствие – неуклонный рост количества семейных пар, страдающих от бесплодия.
Источник: https://bezboleznej.ru/hlamidioz
Респираторный хламидиоз — возбудитель, симптомы и лечение у детей или взрослых
Рассказать ВКонтакте Поделиться в Одноклассниках Поделиться в Facebook
У взрослых и детей часто наблюдаются недуги, связанные с органами дыхания.
Одним из них является респираторный хламидиоз: его возбудитель поражает дыхательный центр, вызывая ряд характерных для этого заболевания симптомов.
Для профилактики и борьбы с этим недругом важно знать о причинах болезни и строго соблюдать меры предосторожности, которые смогут не допустить заражения хламидиями и избежать осложнений.
Что такое респираторный хламидиоз
Представленное заболевание относится к инфекционным. Легочный хламидиоз имеет характерный симптом – изнуряющий сухой кашель, а возбудителем является микроб Chlamydia.
Эта болезнь отражается на бронхах, вызывая обструктивный бронхит или бронхиальную астму, а после поражает легкие.
Хламидии могут попадать в организм не только через органы дыхания, но и через половую систему (венерический тип).
Носителями инфекции являются больные птицы. Респираторный хламидиоз имеет своего возбудителя, который очень быстро проникает в организм через слизистые оболочки верхних дыхательных путей, вызывая хламидиоз горла. Опасными для людей являются 3 вида хламидий:
- Chlamydia trachomatis – возбудитель венерического хламидиоза, конъюнктивита.
- Chlamydia pneumoniae – вызывающая хламидиоз легких и пневмонию.
- Chlamydia psittaci – главная причина орнитоза (попугайная болезнь), протекающего как пневмония.
Респираторный хламидиоз может быть 2-х форм:
- Неактивная – хламидии пребывают за пределами клеток органа. В этих условиях они не растут, не размножаются, но могут заразить другие клетки и передаться здоровым людям.
- Активная – инфекция находится внутри клеток, паразитирует, разрушает органы, воспаление из-за хламидий проходит быстро.
Как передается респираторный хламидиоз? Легочная форма связана с трахеей, бронхами, придаточными пазухами носа, приобрести ее можно:
- контактно-бытовым путем (немытые руки, предметы быта);
- воздушно-капельным (при чихании, кашле, поцелуях);
- половым (во время незащищенного акта);
- от матери к ребенку (вертикальная передача).
Инфекция уже через 2 дня после проникновения в тот или иной орган нарушает работу клеток слизистых оболочек. Развивается мучительный сухой кашель, ведь реснитчатый эпителий, который выводит через горло слизь, не справляется со своей функцией. При хламидиозе общее самочувствие ухудшается, появляется слабость, иногда повышается температура, при острых формах сознание «мутнеет».
Респираторный хламидиоз у детей
Дети после года более подвержены заражению и являются крайне чувствительными к описанным микроорганизмам. Легочный хламидиоз у детей вызывает кашель, который не проходит в течение недели, нередко переходит в затяжные бронхиты и воспаление легких.
Заболевание коварно тем, что начинается как простуда, отличить на ранних стадиях очень трудно. Хламидиоз передается контактным способом через предметы обихода, слюну, поэтому дети, которые «все тянут в рот», в группе риска.
Нередко такой диагноз наблюдается у всей группы в детском саду.
Возможно заражение хламидиозом новорожденного ребенка от матери. Это происходит:
- через плаценту;
- во время прохождения через родовые пути;
- в случае проглатывания зараженных околоплодных вод.
Легочный хламидиоз у взрослых
Как и у детей, клиническая картина напоминает острый обструктивный бронхит или пневмонию.
Больного беспокоит снижение работоспособности, спад концентрации внимания, одышка, сухой кашель, сипящее дыхание, иногда приступы удушья.
Легочный хламидиоз у взрослых проявляется на фоне ослабленного иммунитета. Отмечено, что женщины более восприимчивы к инфекции, нежели мужчины – это особенность хламидиоза.
Симптомы респираторного хламидиоза
Болезнь стартует вяло, напоминает простое недомогание. Начинается с легкого насморка, сухого кашля, повышенной температуры – все признаки простуды. Многие пытаются самостоятельно излечить хворь, однако это удается редко. К тому же можно больше навредить, чем помочь. Среди типичных симптомов респираторного хламидиоза:
- воспаленное горло;
- сипящее дыхание;
- хрипы;
- повышенная температура до 38 градусов и выше;
- рвота (интоксикация слабо выражена, но есть);
- приступообразный кашель;
- постепенное ухудшение состояния;
- изменение оттенка кожи.
Подобные признаки хламидиоза порой нечеткие и индивидуальные, что осложняет диагностику, отодвигает начало верного лечения. Тем временем хламидии в горле продолжают размножаться. Неправильное лечение может вызвать осложнения. Диагноз ставит только врач! Во избежание неприятностей при первых симптомах обращайтесь к специалисту. Он определит форму и пропишет необходимые лекарства.
Диагностика
Как определить и выявить инфекцию даже в легкой форме? Какие методы исследований проводят при таком заболевании, как респираторный хламидиоз? Некоторые формы, такие как хламидийный бронхит и пневмонийная болезнь, диагностируются нечасто и их выявление проходит не всегда. Однако при любых подозрениях на заражение хламидиями диагностика проводится следующими клиническими способами:
- Общий осмотр горла, носа, плюс измерение температуры.
- Метод определения ДНК микробов (поиск хламидий в слизи).
- Анализ крови. В ходе исследования выявляют наличие антител. Антитела типа IgA и IgM – признак присутствия хламидий. Если в организме обнаружены только тела IgG, это значит, что человек уже переболел легочной или другой формой хламидиоза.
- УЗИ является атипичным методом и показано при подозрении на инфицирование хламидиозом половым путем и поражение детородных органов.
Лечение респираторного хламидиоза
Заболевание лечит терапевт и пульмонолог, иногда необходима консультация иммунолога. В основе терапии хламидиоза лежат антибиотики:
- группы макролидов;
- тетрациклины;
- фторхинолоны.
Курс лечения респираторного хламидиоза: 10-21 день. Все зависит от того, какой процесс – острый или хронический. В тяжелых случаях могут комбинировать разные препараты, которые снимают воспаление и уничтожают хламидии.
Прием препаратов длительный, ведь хламидии могут перейти в спящие формы, способные долго жить, вызывать рецидивы.
Также назначают поливитамины, препараты, повышающие иммунитет (Эреспал, способствующий отхождению мокрот) и пробиотики для избегания дисбактериоза.
Профилактика респираторного хламидиоза
Провести предупреждающие меры проще, чем лечить активную стадию респираторного хламидиоза. Его можно предупредить, если:
- соблюдать правила гигиены;
- регулярно обследоваться беременным и при необходимости лечиться во избежание заражения новорожденного;
- проходить весь курс тем, кто заражен, чтобы снизить риск инфицирования близких и родных;
- ограничить контакт с больными;
- укреплять иммунитет.
Отзывы
Ольга, 32 года Выходит, что банальное легкомысленное немытье рук может привести к заболеванию? Спасибо вам, что предостерегли. К сожалению, люди часто занимаются самолечением, приходят в аптеку, просят «что-то от кашля». Это огромная ошибка, ведь, как видим из этой статьи, кашель не только простудный и аллергический бывает.
Вооружение знаниями – это уже путь к здоровью!
Диана, 25 лет Эреспал – хороший, проверенный препарат против хламидий. Его назначают и детям. Моему ребенку он хорошо помог, когда у него был долгий кашель. Он помогает при аллергическом кашле – расслабляет, снимает спазм, защищает от ночных приступов. То есть при всех респираторных заболеваниях.
Но каждый организм индивидуален, в любом случае, нужно советоваться с доктором!
Павел, 43 года Общую слабость ощущают многие, считая это усталостью или простудой. Я тоже так думал, начал лечить ОРВИ. А сильный сухой кашель и температура не проходили. Оказалось, что у меня хламидии в легких и верхних дыхательных путях, в лёгкой форме.
После анализов назначили полный «букет» лекарств. Прошло все за неделю где-то. Отделался легким испугом!
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению.
Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Источник: https://sovets.net/10697-respiratornyj-hlamidioz.html
Хламидиоз и его возбудитель
29.06.2017
Chlamydia trachomatis — микроорганизм, который обитает внутри клеток тканей мочеполовой системы. Живет и размножается за счет энергии этих тканей. Этот паразит, возбудитель хламидиоза.
Данная болезнь, самая опасная из болезней, которые передаются при помощи полового контакта. Распространение данного венерического заболевания очень широкое. Хламидиозом болеют в два раза чаще, чем другими венерическими болезнями.
Хламидия трахоматис находится только в человеческом организме. Хламидии содержат клеточную стенку и рибосому, размножаются методом деления. Бактерии хламидии чувствительны к некоторым антибиотикам. Способность размножаться в цитоплазме, объединяет их с вирусными инфекциями.
Хламидиоз — бактериальная инфекция, которая сложно поддается медикаментозному лечению.
Хламидии существуют двух форм:
- элементарные — инфекция, которая не чувствительна к антибиотикам и с момента заражения элементарными тельцами, до превращения его в ретикулярные тельца проходит не более 8 часов;
- ретикулярные — внутриклеточная форма хламидий, которая способна активно размножаться, питаясь энергией клетки и уничтожать ее. Эта форма хламидий реагирует на лечение антибиотиками.
Хламидии имеют ферменты и факторы патогенности:
- адгезины;
- эндотоксин;
- экзотоксин;
- фактор антифагоцитарный.
А также имеют ряд антиген:
- родоспецифический;
- термолабильный видоспецифический;
- типоспецифический белковый.
Виды хламидиоза или хламидийной инфекции
Заболевание хламидиоз возбудитель болезни делится на виды, в зависимости от поражения конкретного органа:
- Chlamydia psittaci — эта хламидия вызывает заболевание конъюнктивит;
- Chlamydia trachomatis — эта инфекция у только, что рожденных детей вызывает заболевание глаз конъюнктивит, отит и назофарингит, Chlamydia trachomatis у взрослых вызывает венерический лимфогранулматоз и генитальный хламидиоз;
- Chlamydia pneumoniae- это хламидия заражает инфекцией сердечную систему, сосуды, дыхательную систему с переходом в пневмонию, острый и хронический бронхит, астму сердечную и бронхиальную;
Хламидийная инфекция или хламидиоз может быть в острой форме, протекать в хронической форме и без симптомов развития заболевания.
Возбудитель болезни хламидиоз
Хламидии — это микроорганизмы, которые имеют в своем ядре молекулу ДНК и РНК. Эти микроорганизмы сочетают в себе одновременно свойства вирусов и бактерий.
Полный цикл развития хламидии происходит от 48 часов до 92 часов. За этот промежуток времени одна бактерия хламидии, может образовать тысячу активных телец возбудителей инфекции.
В здоровой клетке — хозяине, хламидии могут находиться долгое время, а в момент снижения иммунитета в организме, возбудитель хламидиоза активизируется и начинает захватывать новые клетки и разрушать органы и системы заражённого организма.
Любимое место хламидий — это мочеполовые органы.
Причины заболевания хламидиозом
Хламидийная инфекция или хламидиоз вызывают наличие хламидий в организме. Заболевание хламидиоз причины попадание этой инфекции в организм предшествуют такие факторы:
- половые связи с частой сменой партнеров;
- пользование внутриматочной спиралью;
- не соблюдение гигиены;
- близкий контакт с животными;
- ослабленная иммунная система.
Также хламидийная инфекция передается такими способами:
- половой способ передачи;
- бытовой способ;
- внутриутробное инфицирование;
- инфицирование ребенка в момент родов.
При половом способе заражения, попадание бактерий в организм происходит в момент незащищенного презервативом полового акта.
При бытовом способе, заражение этой инфекцией происходит от не соблюдения интимной гигиены и совместного пользованиями предметами гигиены.
При внутриутробном заражении, ребенок инфицируется от зараженной матери. Хламидии попадают в организм ребенка уже на первом месяце зачатия, а также ребенок может заразиться во время родов, в момент прохождения по родовым путям.
Симптомы развития в организме возбудителя хламидиоза
Хламидии очень устойчивы к внешнему воздействию среды. Гибнут при температуре не менее 100 градусов в течение одной минуты, также погибают при обработке их антисептиком.
Симптомы хламидиоза появляются только спустя три недели с момента заражения. В это время идет инкубационный период болезни. Более 90 процентов диагностированных заболеваний имеют хроническую форму.
Хламидии попадая в организм человека, особенно в тот, у кого ослаблен иммунитет, оказываются в благоприятных для себя условиях обитания и, размножаясь в таких условиях, провоцирует ряд заболеваний. В основном эти заболевания связаны с мочевой системой человека и с половой сферой организма.
В 90% случаев признаки заражения появляются в скрытой форме или в тихой форме, что инфицированный человек не всегда заметит эти признаки.
Симптомы выражаются в:
- выделения прозрачного цвета, тягучей консистенции, иногда бывают желтого оттенка;
- зуд в промежности, уретре, возле анального отверстия и влагалища;
- боль и жжение в момент мочеиспускания, рези при закачивании мочеиспускания.
После того, как инфекция попала в организм, и прошло от 7 до 10 календарных дней, у человека появляется повышение температуры, общее недомогание, слабость в мышцах. После этих признаков, человек не обратился к врачу, хламидии приспосабливаются находиться в организме и симптомы снижаются, что очень сложно их выявить.
В момент простудных заболеваний, снижения иммунитета, развития сахарного диабета, хламидиоз начинает обостряться.
Диагностика возбудителя хламидиоза
- Заболевание хламидиоз в организме человека в основном проходит в скрытой форме, и проявление этой инфекции происходит спустя некоторое время после попадания в организм.
- Наличие хламидий в женском организме может диагностировать врач гинеколог.
- Диагностику хламидии в крови и в половой сфере у мужчин проводит врач уролог.
- Внешнее обследование больного не может быть гарантией поставленного диагноза. Для того, чтобы установить правильный диагноз, необходимо провести ряд исследований:
- серологические исследования;
- микробиологические анализы;
- пройти метод генетического зонда;
- анализ на содержание иммуноферментов;
- ПЦР — диагностическая проверка.
Диагностику начинают с соскоба с уретры или влагалища, а также берется мазок выделения с уретры, влагалища и маточных выделений. По результатам данного анализа видна полная картина инфицированности хламидиозом. После того, как появился метод полимеразной цепной реакции, появилась возможность более точно определять наличие хламидий в организме.
- Имунноферментатный анализ выявляет наличие бактерий точностью от 60 до 70 процентов.
- Также для диагностики хламидиоза проводят бакпосев, который определяет наличие хламидий в организме, а также выявляет чувствительность инфекции к антибиотикам.
- Для установки диагноза используют мазок, соскоб, сперму, мочу и кровь.
- Распознать наличие в организме Chlamydia Trachomatis бывает довольно не просто.
При бессимптомном прохождении хламидиоза выявить его по случайности невозможно. Для постановки правильного диагноза требуется целенаправленное обследование именно на наличие данной инфекции.
Диагностика хламидиоза с помощью иммуноферментного анализа
Иммуноферментный анализ или ИФА – это метод, который сменил серологический метод диагностики венерических инфекций.
По этому методу также определяются в крови антитела, специфичные для хламидиоза, но только по этому методу, можно получить более точный результат.
Иммуноферментный анализ диагностирует как острую форму, так и хроническую форму хламидиоза. Широко применяется для диагностирования инфекционных микроорганизмов.
Положительные качества метода иммуноферментного анализа — это его точность, которая варьируется в диапазоне 80 — 90 процентов.
Отрицательная сторона иммуноферментного анализа в том, что возможно искажение результатов по причине испорченных реактивов или наличие в организме пациента иммунных заболеваний.
Иммуноферментный анализ выполняется от 24 часов до 130 часов. Время выполнения анализа зависит от реактивов, которые используются при выполнении анализа.
Возбудитель хламидиоза у беременных
При обследовании во время беременности, возбудитель урогенитального хламидиоза диагностируется довольно часто.
Причина этому, бессимптомное развитие болезни, когда женщина до того момента, как зачать ребенка не догадывалась о существовании хламидий в организме.
Развитие данного заболевания у женщин в период вынашивания ребенка, грозит внематочной беременностью или преждевременными родами.
На начальной стадии беременности заражение хламидией провоцирует выкидыш.
Осложнениями хламидиоза может быть многоводие, патология плаценты, внутриутробная гипоксия плода. В большинстве случаев хламидиоз при беременности передается ребенку.
Такой ребенок уже с рождения болеет данной болезнью. Чаще всего у новорожденных детей болезнь проявляется в виде конъюнктивита. Врач гинеколог составит безопасную схему лечения для беременной женщины.
Курс лечения антибиотиками для беременных рассчитан на прием данных препаратов в течение 7 дней:
- Эритромицин 500 мг 4 раза в сутки;
- Джозамицин 750 мг 3 раза в сутки;
- Спирамицин 3 мг 3 раза в сутки.
Заболевания, которые вызывают хламидии
При несвоевременном лечении хламидиоза или самолечении данного заболевания, бактерии хламидии могут провоцировать целый ряд заболеваний мочевой системы и половой сферы:
- цистит;
- уретрит;
- парауретрит;
- цистоуретрит;
- орхит;
- вульвит;
- фуникулит;
- простатит хронический;
- везикулит;
- орхоэпидимитит;
- куперит;
- кольпит;
- эндоцервицит;
- эрозии.
Лечение заболевания хламидиоз
- Хламидийная инфекция — лечение требует длительного времени, процесс этот довольно сложный.
- Урогенитальный хламидиоз лечат совместно врач иммунолог и гинеколог женский организм, и врач иммунолог и уролог для лечения мужского организма.
- Основные препараты, которые используются в лечение — это антибиотики разных групп и направлений:
- макролиты;
- тетрациклины;
- фторхинолоны.
Вместе с антибиотиками в процессе лечения участвуют:
- поливитамины;
- иммуномодуляторы;
- препараты карсил, фестал;
- противогрибковые препараты;
- пробиотики.
Женщины, у которых хламидии находятся в половой сфере, вместе с лечебными препаратами назначают спринцевание и вагинальные антисептические тампоны.
У мужчин применяют местное лечение болезни при помощи ионофореза, клизм, свечей и массажа простаты.
Для лечения хламидии трахоматис в организме, назначаются следующие лекарственные средства:
- Азитромицин 500 мг 1 раз в день;
- Доксициклин 0,1 мг 2 раза в день;
- Левофлоксацин 500 мг 1 раз в день;
- Эритромицин 500 мг 4 раза в сутки;
- Офлоксацин 300 мг 2 раза в сутки;
- Рокситромицин 150 мг 2 раза в сутки;
- Спирамицин 3 мг 3 раза в сутки.
- По необходимости больному предписывают экстракты лекарственных трав, которые укрепляют иммунитет: эхинацеи, элеутерококка, аралии.
- Для нормализации микрофлоры в организме, назначают поливитамины и обязательно пробиотики.
- Схему лечения составляет специалист и в этом случае самолечение противопоказано.
Профилактика заболевания хламидийной инфекции
Хламидия трахоматис, которая вызывает хламидиоз — это такая бактерия, которую лучше предупредить и избежать заражения, чем вылечить болезнь хламидиоз.
Профилактическими методами хламидиоза, являются:
- постоянный и надежный сексуальный партнер;
- пользование презервативом при случайных контактах;
- своевременное обследование после незащищенного презервативом полового акта;
- при планировании беременности, обязательное обследование обоих партнеров;
- воздержаться от секса в момент медикаментозного лечения хламидиоза.
Также в профилактику входит своевременное лечение болезней мочевой системы и половой сферы. Постоянно укреплять иммунитет и избегать нестандартных и стрессовых ситуаций.
Источник: https://wmedik.ru/zabolevaniya/infektsionnyie-zabolevaniya/xlamidioz-i-ego-vozbuditel.html
Хламидийные инфекции — Определение, актуальность, характеристика возбудителя, эпидемиология, клиника, осложнения, диагностика, лечение, профилактика
Хламидиозы — группа инфекционных заболеваний у человека и животных, вызываемых хламидиями — облигатными паразитами, обладающими способностью внутриклеточного развития.
К заболеваниям хламидийной этиологии относятся: орнитоз, трахома, доброкачественный лимфоретикулез, паховый лимфагранулематоз, уретриты, цервициты, многочисленные гастроэнтериты и конъюнктивиты у животных, способные передаваться человеку и др.
Актуальность хламидийных инфекций
Быстрый рост патологии, связанной с хламидиозами среди людей молодого возраста, включая распространение негонорейных уретритов, расшифровка причины синдрома Рейтера, множественные пути инфицирования, развитие хронизации и осложнений подчеркивают актуальноть.
ОРНИТОЗ (ПСИТТАКОЗ) — инфекционное заболевание, передаваемое от птиц, характеризующееся симптомами интоксикации и поражением легких.
Характеристика возбудителя хламидийных инфекций
Возбудитель болезни выделен в 1930 г. S.P.Bedson, G.T.Westem, S.Sympos. По своим биологическим свойствам он относится к хламидиям, занимающим промежуточное положение между вирусами и бактериями.
Элементарные частицы имеют округлую форму, диаметром 250- 350 нм, хорошо размножаются внутриклеточно, содержат РНК и ДНК, культивируются в куриных эмбрионах, в организме белых мышей, перевиваемых клеточных культурах (клетки HeLa, Детройт-6 и др.).
Возбудитель обладает высокой токсигенностью и резистентностью: при комнатной температуре сохраняется несколько суток, обычные дезинфицирующие растворы убивают его в течение 3 ч, чувствителен к антибиотикам тетрациклинового ряда, а также левомицетину, гентамицину, полусинтетическим пенициллинам, эритромицину.
Основные проявления эпидемического процесса хламидийных инфекций
Естественным источником инфекции являются дикие и домашние птицы, преимущественно утки, голуби, чайки, воробьи, попугаи и др., у которых инфекция протекает в скрытой латентной форме. Возможно возникновение эпизоотии. Не исключается трансовариальная передача возбудителя потомству зараженных птиц.
Возбудитель выделяется птицами с фекалиями и секретом дыхательных путей. Основной путь передачи — воздушно-капельный и воздушно-пылевой. Заражение детей про- исходит при контакте с попугаями, канарейками, снегирями и другими комнатными птицами, а также с домашними птицами: утками, курами, индейками и др.
В крупных городах особенно опасны голуби, которые своими фекалиями загрязняют балконы, карнизы, подоконники. Среди детей регистрируется обычно спорадическая заболеваемость, однако возможны и эпидемические вспышки в организованных детских коллективах при наличии в помещении больных декоративных птиц.
Восприимчивость к орнитозу высокая, однако точная заболеваемость не установлена вследствие трудности диагностики.
Патоморфогенез. Входными воротами инфекции являются дыхательные пути. Размножение возбудителя происходит в клетках альвеолярного эпителия, эпителиальных клетках бронхиол, бронхов и трахеи.
Следствием этого может явиться разрушение пораженных клеток, высвобождение возбудителя, его токсинов и продуктов клеточного распада, которые, поступая в кровь, вызывают состояние токсемии, вирусемии и генерализации.
В патогенезе орнитоза важное значение имеет вторичная бактериальная флора, поэтому процесс нередко протекает как смешанная вирусно-бактериальная инфекция. Наибольшие морфологические изменения обнаруживаются в легких: это мелкие, плотные, хорошо очерченные красновато-фиолетовые или серые очажки, которые иногда сливаются, поражая всю долю.
В очагах содержатся значительное количество геморрагического экссудата, скопления лимфоцитов, макрофагов, слущенных клеток альвеолярного эпителия, нейтрофилов. На плевре могут быть фибринозные наложения, мелкоочаговые кровоизлияния под плевру и ткань легких. Аналогичные изменения возможны в печени, селезенке, головном мозге, миокарде, надпочечниках и других органах.
Лимфатические узлы бифуркации трахеи увеличены, полнокровны.
Специфические антитела появляются в крови больных начиная с 5-7-го дня от начала болезни. Максимальный титр антител обнаруживается на 4—6-й неделе болезни, затем напряженность гуморального иммунитета снижается. Продолжительность иммунитета около 2-3 лет, после чего возможны повторные случаи орнитоза.
Клиника хламидийных инфекций
Инкубационный период длится от 5 до 30 дней, в среднем около 7-14 дней. Заболевание начинается остро с повышения температуры тела до 38- 39°С, реже 40°С, головных и мышечных болей, нередко озноба.
Характерны сухой кашель, боли в горле, гиперемия слизистых оболочек зева, инъекция сосудов склер и конъюнктив, гиперемия лица, общая слабость, бессоница, тошнота, иногда рвота. Лихорадка ремиттирующего или постоянного характера.
На коже иногда появляется пятнисто-папулезная или розеолезная аллергическая сыпь. Изменения в легких прогрессивно нарастают. Первоначально обнаруживаются явления трахеобронхита, а начиная с 3-5-го, реже 7-го дня болезни в легких, преимущественно в нижних их отделах, формируется мелкоочаговая.
сегментарная или сливная пневмония. При отсутствии бактериальных осложнении изменения в легких часто протекают атипично, без отчетливых физикальных данных и не сопровождаются одышкой.
Однако у большинства больных начиная | 7-10-го дня болезни процесс в легких продолжает прогрессировать, появляется одышка, усиливается кашель с мокротой, возможно вовлечение в процесс плевры. Эти клинические симптомы указывают на присоединение вторичной бактериальной инфекции — стафилококка или грамотрицательной флоры.
Из других клинических симптомов для орнитоза характерны глухость сердечных тонов, брадикардия, снижение артериального давления.
В тяжелых случаях возможна тахикардия с явлениями диффузного токсического миокардита. Язык утолщен, обложен густым серым налетом, у большинства детей увеличены размеры печени, реже — селезенки, возможен жидкий стул.
В тяжелых случаях встречаются явления менингизма, вегетативные расстройства, серозный менингит.
В крови при не осложненном орнитозе отмечается лейкопения, анэозинофилия с лимфоцитозом, СОЭ умеренно увеличена.
При рентгенологическом исследовании выявляются воспалительные очаги в прикорневой зоне или центральной части легких с одной или двух сторон. Для неосложненного орнитоза особенно характерно несоответствие между выраженными рентгенологическими находками и неопределенными физикальными данными.
Общепринятой классификации орнитоза нет. Как и при других инфекционных заболеваниях у детей, различают типичные и атипичные формы болезни.
К типичным формам следует отнести случаи, протекающие с поражением легких, к атипичным — стертую (по типу ОРВИ), субклиническую (без клинических проявлений) формы, а также орнитозный менингоэнцефалит.
Типичный орнитоз может быть легким, среднетяжелым и тяжелым. Течение орнитоза острое (до 1—1,5 мес), затяжное (до 3 мес), хроническое (более 3 мес).
При остром течении лихорадочный период заканчивается через 1-2 нед. Изменения в легких определяются около 3-4 нед. В период выздоровления возможны обострения и рецидивы.
Хроническое течение характеризуется частыми рецидивами, длительно сохраняющимися астеновегетативными нарушениями, хроническими изменениями в дыхательных путях и легких с возможным формированием пневмосклероза.
Описаны хронические орнитозные гепатиты и артриты.
Диагностика хламидийных инфекций.
Орнитоз диагностируют на основании клинико-эпидемиологических и лабораторных данных. Заподозрить орнитоз у ребенка можно в том случае, если заболевание у него развилось после тесного контакта с павшими или больными птицами, а в клинической картине выявляется атипичная пневмония с тенденцией к длительному торпидному течению.
Решающее значение имеет лабораторная диагностика. Для выявления возбудителя исследуемый материал (кровь, мокрота, плевральная жидкость и др.
) вводят белым мышам через нос, внутримышечно и в мозг или в желточный мешок куриных эмбрионов с последующей идентификацией возбудителя в пораженных клетках, прямой или непрямой РИФ с использованием орнитозной иммунной сыворотки, а также с помощью специальной окраски для обнаружения скоплении элементарных телец в мазках-отпечатках пораженных органов.
В качестве серологической диагностики используют РСК. Диагностическое значение имеет нарастание титра антител в динамике заболевания. Для ранней и ретроспективной диагностики можно использовать внутрикожную пробу с растворимым антигеном.
Антиген вводят внутрикожно в объеме 0,1 мл в область внутренней поверхности предплечья. При наличии заболевания орнитозом на месте введения аллергена возникают покраснение и инфильтрация.
Орнитоз дифференцируют от гриппа, ОРВИ, микоплазменной инфекции лептоспироза, брюшного тифа, туберкулеза легких, Ку-лихорадки.
Лечение хламидийных инфекций.
Для лечения орнитоза используют антибиотики. Эффективным этиотропным средством являются антибиотики макролидного ряда (азитромицин внутрь, в/венно), по 500 мг 1 раз в сутки.
Возможно назначение доксициклина по 0,1 г внутрь каждые 12 ч в течение 7 дней, эритромицина по 0,5 г внутрь каждые 6 часов течение 7 дней, офлоксацина по 0,3 г внутрь каждые 12 ч в течение 7 дней рокситромицин по 0,15 г внутрь каждые 12 ч в течение 7 дней, спирамицин по 3 млн ЕД каждые 8 ч в течение 7 дней.
При наличии бактериальных осложнений рекомендуются пенициллин, цефалоспорины, аминогликозиды. В тяжелых случаях орнитоза назначают кортикостероиды коротким курсом (до 5-7 дней). Широко используют симптоматическое и стимулирующее лечение. При хроническом рецидивирующем течении рекомендуется вакцинотерапия. Прогноз благоприятный. Летальные случаи встречаются как исключение.
Профилактические мероприятия направлены на выявление орнитоза у птиц, особенно у тех, с которыми человек находится в постоянном контакте (хозяйственные и декоративные).
Имеют значение карантинные мероприятия в птицеводческих хозяйствах, пораженных орнитозом, а также ветеринарный надзор за птицей, импортируемой в страну.
В системе профилактических мер решающее значение имеет воспитание у детей санитарно-гигиенических навыков при уходе за декоративными птицами, соблюдение строгих мер предосторожности при контакте с декоративными и другими птицами (голуби, попугаи, канарейки и др.
), особенно при наличии у них признаков заболевания. Больной орнитозом подлежит обязательной изоляции до полного выздоровления. Мокроту и выделения от больного дезинфицируют раствором хлорамина в течение 3 ч или кипятят в 2% растворе натрия гидрокарбоната в течение 30 мин. Специфическая профилактика не разработана.
Структура ответа. Определение, актуальность, характеристика возбудителя, эпидемиология, клиника, осложнения, диагностика, лечение, профилактика.
Источник: http://bolezni.by/212-khlamidijnye-infektsii



 Chlamydia trachomatis — микроорганизм, который обитает внутри клеток тканей мочеполовой системы. Живет и размножается за счет энергии этих тканей. Этот паразит, возбудитель хламидиоза.
Chlamydia trachomatis — микроорганизм, который обитает внутри клеток тканей мочеполовой системы. Живет и размножается за счет энергии этих тканей. Этот паразит, возбудитель хламидиоза.