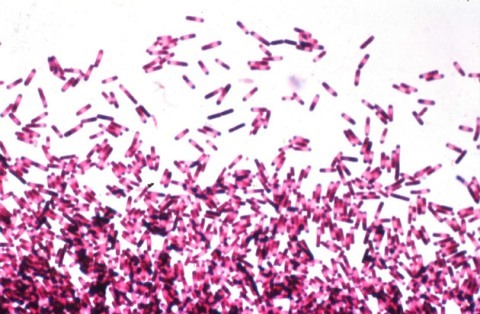
Симптом Краузе
Столбняк • Острая специфическая анаэробная инфекция, вызываемая внедрением в организм вирулентной столбнячной палочки (Cl.
tetani) • Столбнячная палочка широко распространена во внешней среде (в почве, пыли, на одежде, в кишечнике человека и животных) • Инкапсулированное инородное тело в организме человека также может нести палочки столбняка, которые попадают в организм при разрушение капсулы.
• Столбнячная палочка выделяет токсины, поражающие преимущественно нервную систему (тетаноспазмин) и разрушающие эритроциты (тетаногемолизин) • Тетаноспазмин вызывает нарушение функции двигательных нейронов, что приводит к развитию характерных судорог
Классификация • По виду повреждения: – Посттравматический (раневой, ожоговый, послеродовый, постинъекционный, после отморожений и электротравмы – Вследствие деструкции тканей (язвы, пролежни, распадающиеся опухоли) – Криптогенный (источник неизвестен)
Классификация • По локализации – Гнерализованный (общий) – Местный (головной столбняк Розе) • По степени тяжести – Лёгкая форма (у ранее привитых) – Средне-тяжелая – Тяжелая – Крайне тяжелая (головной столбняк Брунера, при поражении ствола мозга)
Клиническая картина • Инкубационный период от 4 до 14 дней, иногда – несколько месяцев. • Начальный период – Головные боли, раздражительность, озноб, бессонница, боли в горле при глотании, боли в спине, потливость – В области входных ворот (где уже может наступить заживление дефекта) появляются боли, напряжение и подёргивания мышц, появляется тризм жевательных мышц
Клиническая картина • Период разгара – Нарастает тризм, появляются судороги мимической мускулатуры ( risus sardonicus ), Развиваются судороги мышц крупных сегментов тела, появляется опистотонус. Затрудняется глотание. Судороги болезненны, могут приводить к вывихам, переломам костей, разрывам мышц. – Повышается температура тела до 40 -41 ° С – Судороги дыхательных мышц приводят к асфиксии
Клиническая картина • Период выздоровления – Судороги постепенно ослабевают, снижается их частота и продолжительность. – В течение приблизительно 2 месяцев наступает постепенное выздоровление.
«Сардоническая улыбка» при столбняке
Картина, изображающая больного столбняком в опистотонусе (Чарльз Белл, 1809 г. )
Опистотонус
Спасибо за внимание!
Источник: https://present5.com/ostraya-anaerobnaya-klostridialnaya-infekciya-diagnostika-gazovaya-gangrena/
Клостридии и клостридиозы
Клостридии – это достаточно обширная группа микроорганизмов, представители которой являются не только причиной незначительного нарушения здоровья, но и серьезных инфекций, одно только упоминание о которых вызывает тревогу – это столбняк, ботулизм, газовая гангрена. Причем специфическая профилактика, а именно вакцинация, разработана только при столбняке, тогда как остальные болезни, вызванные клостридиями, могут поражать различные слои населения, встречаясь преимущественно в виде спорадических случаев.
Клостридии
Описание клостридий
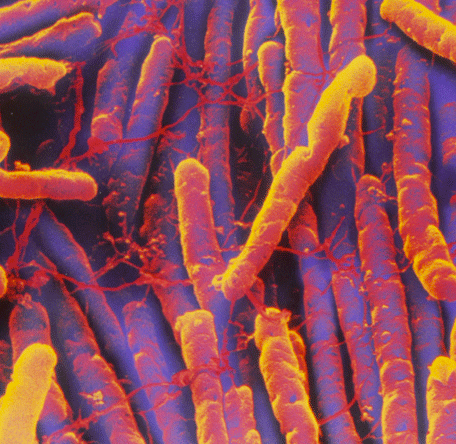
Клостридии (Clostridium) – это грамположительные микроорганизмы (при окраске по Грамму приобретают сине-фиолетовый цвет), относящиеся к семейству Clostridiacae, роду Clostridium. Первое описание клостридий датировано 1880 годом польским ученым микробиологом А. Пражмовским.
Представляют собой палочки размером от 0,5 до 20 мкм, подвижные, обладают различной протеолитической активностью (способностью вырабатывать ферменты) в зависимости от вида.
Способны образовывать споры, в результате которых приобретают форму «веретена» в связи с тем, что раздуваются в центре за счет образования эндоспоры (именно от греческого слова «веретено» и произошло их название).
Особенность образовывать эндоспоры позволяет клостридиям выдерживать кипячение и быть малодоступными для антибиотиков. Иногда эндоспоры располагаются терминально, что придает клостридиям форму «теннисных ракеток». Клостридии являются анаэробами (размножаются при отсутствие кислорода).
К роду Clostridium относятся 100 и более видов бактерий. Наиболее известные из них C. botulinum (возбудитель ботулизма), C. tetani (возбудитель столбняка), C. septicum, C. perfringens, C. oedematiens, C.
novyi (возбудители газовой гангрены), C. difficile, C. hystoliticum, C. sporogenes, C. clostridioforme, C. acetobutylicum, C. colicanis, C. aerotolerans, C. bifermentans, C. tertium, C. piliforme, C. laramie, C. ramosum, C. fallax, C.
formicaceticum и другие.
Клостридии широко распространены в природе, могут обнаруживаться в почве, в водоемах. Некоторые клостридии (например, C. difficile) являются представителями нормальной микрофлоры некоторых систем организма человека, то есть являются сапрофитами.
Чаще всего они обнаруживаются в кишечнике, на коже, слизистой оболочке ротовой полости, женской половой системы, респираторного тракта. Но все же основное место обитания – кишечник.
В норме у совершенно здоровых людей количество клостридий зависит от возраста и составляет: у детей до 1 года – до 103 КОЕ/г (колониеобразующих единиц в грамме фекалий), у детей с 1 года и взрослых до 60 лет – до 105 КОЕ/г, старше 60 лет – до 106 КОЕ/г. C.
difficile нередко высевают из почвы и воды, в которых, благодаря образованию эндоспор, она может сохраняться до 2х и более месяцев.
Факторы патогенности клостридий
Особенность клостридий и заболеваний, вызванных ими, это выработка токсинов и симптомы, связанные с ними, то есть клостридиозы — токсикоинфекции.
1) Токсинообразование – это фактор патогенности клостридий. Некоторые виды клостридий (C. botulinum, C. tetani, C. perfringens) продуцируют одни из самых сильных бактериальных экзотоксинов (ботулотоксин, столбнячный токсин – тетаноспазмин, ε-токсин, разрушающий эритроциты).
Экзотоксины обладают нейротоксичностью (действие на нервную систему), гемотоксичностью (на эритроциты и лейкоциты), некротоксичностью (вызывает некроз тканей).
2) Другим фактором патогенности является инвазивность – способность локального повреждения тканей за счет выработки ряда протеолитических ферментов. В частности, C. perfringens способна вырабатывать протеиназу (расщепляющую белки), коллагеназу, гиалуронидазу.
Такие факторы агрессии, как протеиназа, лецитиназа, гиалуронидаза, коллагеназа, являются результатом жизнедеятельности многих видов клостридий.
Главной особенностью патогенного действия клостридий является преобладание некротических процессов в тканях над воспалительными, выраженность которых минимальна.
Итак, жизнедеятельность клостридий осуществляется в анаэробных (без кислорода) условиях и сопровождается выработкой токсинов, ферментов и белков, который определяют газообразование и некроз в тканях, а также общее токсическое влияние на организм больного (чаще это нейротоксическое влияние).
Общие причины заражения инфекциями, вызванными клостридиями
Источником инфекции может быть больной и носитель как человек, так и животное, с испражнениями которого клостридии попадают в почву, на дно водоемов, где могут сохраняться несколько месяцев. Механизмы заражения – алиментарный (пищевой), контактно-бытовой.
В зависимости от вида клостридий и симптомов болезни заражение здорового человека происходит через определенные факторы передачи.
Факторами передачи пищевого пути служат пищевые продукты (мясные продукты, фрукты и овощи, молоко и молочные продукты), для ряда болезней, как ботулизм например, это продукты с созданием анаэробных условий без предварительной термической обработки (консервы, соления, копчености, вяленые продукты, колбасы домашнего приготовления).
Контактно-бытовой механизм реализуется через раневой путь инфицирования, когда споры клостридий определенных видов попадают на поврежденные кожные покровы. Также описаны случаи болезней новорожденных (в условиях нарушения правил стерильности), что бывает при столбняке, ботулизме и других клостридиозах.
Заболевания, вызванные клостридиями
Ботулизм (С. botulinum)Столбняк (С. tetani)Газовая гангрена (С.perfringens тип А, С.septicum, C.oedematiens, C.novyi)Псевдомембранозный колит (C.difficile, С.perfringens тип А)Антибиотикоассоциированные диареи (C.difficile)
Некротический энтерит, пищевая токсикоинфекция (С.perfringens тип А)
Ботулизм (возбудитель С. botulinum) – острое инфекционное заболевание, характеризующееся поражением нервной системы с развитием парезов и параличей гладкой и поперечнополосатой мускулатуры.
Главная особенность возбудителя – способность вырабатывать один из сильнейших микробиологических ядов – ботулотоксин, который и запускает развитие всех симптомов болезни.
Более подробно по поводу данного заболевания в статье «Ботулизм».
Столбняк (возбудитель С. tetani) – также острая инфекционная болезнь с поражением нервной системы и тоническим сокращением мышц поперечнополосатой группы. Данный возбудитель также имеет отличительную особенность – выработку сильного токсина – столбнячного экзотоксина, обуславливающего тяжелую клинику заболевания. Подробнее о столбняке в статье «Столбняк».
Газовая гангрена (возбудители С.perfringens тип А, С.septicum, C.oedematiens, C.novyi) – инфекция, которая развивается в анаэробных условиях при активном участии некоторых видов клостридий, которая развивается на обширных участках поврежденных тканей.
Развивается после обширных ранений, травм, травматических ампутаций, огнестрельных ранений. Сроки появления газовой гангрены – первые 2-3 дня с момента ранения или другой тяжелой травмы.
В очаге инфекции клостридии находят благоприятные условия для размножения (отсутствие кислорода, омертвевшие клетки и ткани), выделяют токсины, вызывая интоксикацию всего организма и возможное поражение токсинами других органов и систем.
У пациента в местном очаге наблюдается отек тканей, газообразование, омертвление тканей, распространение процесса на здоровые участки. Выделяют несколько форм – классическая, отечно-токсическая, гнилостная и флегмонозная. Помощь пациенту нужно оказывать как можно скорее, иначе распространение процесса может стоить больному жизни.
Газовая гангрена
Псевдомембранозный колит или ПМК (вызывается чаще C.difficile, но может играть роль и С.perfringens тип А). ПМК также развивается вследствие антибиотикотерапии, частыми виновниками которой являются линкомицин, ампициллин, тетрациклин, левомицетин, клиндамицин, реже цефалоспорины.
Следствием такого лечения является грубый дисбактериоз кишечника с выраженной активностью одного из рассматриваемых нами микробов — C.difficile.
Жизнедеятельность клостридии вызывает воспаление слизистой оболочки кишечника, в основном дистального его отдела, образованием так называемых «псевдомембран» — фибринозных налетов на слизистой оболочке. Такие нарушения грозят развитием осложнения – прободения стенки кишечника, что может привести к летальному исходу.
Группы риска по развитию ПМК: лица преклонного возраста (старше 65 лет), а также лица с сопутствующими заболеваниями (онкология, пациенты после оперативных вмешательств и другие). У пациента развивается температура и интоксикация (слабость, головная боль), однако эти симптомы необязательны.
Также характерно расстройство стула, который становится частым, водянистым. У ослабленных пациентов могут возникнуть симптомы обезвоживания. Стул может напоминать изменения при холере (водянистый беловатого цвета, частый и обильный), однако в тяжелых случаях при сильном болевом синдроме может появиться стул с примесью крови.
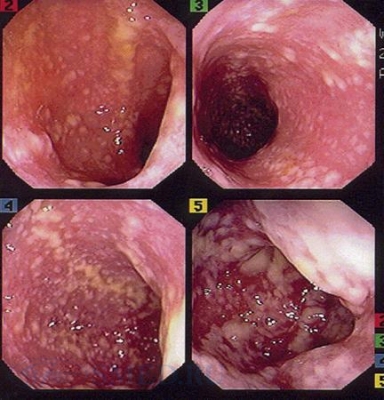
Эндоскопическая картина ПМК
Антибиотикоассоциированные диареи или ААД (вызываются C.difficile, С.perfringens), однако может быть микробная ассоциация с грибами рода Candida, клебсиеллой, стафилококком и другими. Чаще регистрируются в условиях лечебных учреждений среди пациентов, требующих антибиотикотерапии в силу того или иного заболевания.
Именно в этих условиях и формируются устойчивые к лекарственным препаратам виды клостридий. Наблюдаются чаще при назначении препаратов широкого спектра (цефалоспорины, ампициллин и других).
Возникают антибиотикоассоциированные диареи за счет сочетанного подавления роста как патогенной, так и сапрофитной (вполне нормальной) микрофлоры пищеварительной системы человека. Риск возникновения такой диареи не связан напрямую с количеством антибиотика в организме (она может возникнуть и при первом приеме, и при повторных введениях лекарства).
Группы риска по развитию ААД – пациенты, принимающие цитостатики и имеющие иммунодефицит.Симптомами ААД являются высокая температура и интоксикация (слабость, недомогание), появление водянистого стула с патологическими примесями (слизь, иногда кровь), боли в околопупочной области, а затем по всему животу. При заражении C.
difficile нередки случаи повторной клиники (рецидива) через 4-6 дней в силу устойчивости спор клостридий к лечению. У детишек первых 3х месяцев, учитывая малую обсемененность кишечника и находящихся на грудном вскармливании ААД возникает редко.
Некротический энтерит (причиной является С.perfringens типа F). Некротоксин клостридии вызывает некроз стенки кишечника и образованием эррозированных поверхностей и язв (то есть разрушение стенки кишечника).
В месте поражения наблюдаются воспалительные изменения с отеком слизистой. Есть опасность кровотечения и прободения язвы, а также развития тромбоза мелких сосудов.
Пациенты жалуются на температуру, рвоту и жидкий стул с кровью и обилием пены.
Пищевая токсикоинфекция, вызванная С.perfringens длится несколько дней. Клинически мало отличий от токсикоинфекции другой этиологии.
Симптомы болезни обусловлены токсином клостридии и появляются через несколько часов (чаще это 6-12 часов) с момента употребления в пищу недоброкачественных продуктов питания ( чаще мясные продукты).
Пациенты предъявляют жалобы на жидкий стул, тошноту, редко рвоту, болезненность в животе.
Поражение мочеполовой системы. В некоторых случаях клостридии могут явиться первопричиной развития острого простатита.
Клостридиальный сепсис может развиться при распространении большого количества токсинов по организму и токсического поражения различных органов и систем, в том числе и жизненноважных (почки, головной мозг, печень).
Диагностика клостридиозов
Предварительный диагноз ставится на основании симптомов конкретной клинической картины, связи заболевания с какой-либо обширной травмой, назначением антибиотиков, употреблением в пищу характерных продуктов питания и тому подобное. Диагноз подтверждается после лабораторной и инструментальной диагностики.
Лабораторная диагностика включает в себя:
1) Бактериоскопия первичная материалов для исследования.2) Бактериологический метод, при котором происходит идентификация возбудителя.
Материалом для исследования служит отделяемое из ран, испражнения и другие в зависимости от клинической формы. При сепсисе это может быть кровь, моча.
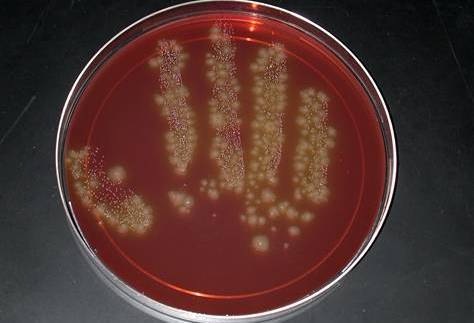
Материал засевают на селективные питательные среды (например, среда Кита-Тароцци) и выращивают в анаэробных условиях.
Клостридии при бакпосеве
3) Биологическая проба для выявления токсинов клостридий, с целью которой применяется реакция нейтрализации специфическими антитоксическими сыворотками.4) Параклинические методы исследования (общий анализ крови, мочи, копрограмма, биохимические исследования крови).
5) Инструментальная диагностика.
При рентгенологическом исследовании можно обнаружить скопление газа в подкожном пространстве и мышечной ткани, что наведен на предварительные выводы о клостридиях (газ можно обнаружить и при других анаэробных инфекциях). При ПМК проводят эндоскопическое исследование, при котором видна картина очагового или диффузного (распространенного) колита с образованием псевдомембран.
clostridium difficile под микроскопом
Лечение клостридиозов
Пациенты с клостридиозными инфекциями подлежат госпитализации по показаниям и тяжести.Такие заболевания, как ботулизм, столбняк, газовая гангрена лечатся только в стационаре и требуют немедленной помощи с целью спасения жизни пациента. Некоторые виды диарей являются госпитальными, поэтому также лечатся в стационаре.
Медикаментозная помощь включает в себя:
1) Введение специфических препаратов с целью нейтрализации токсинов при ботулизме (противоботулиническая сыворотка, иммуноглобулин) и столбняке (противостолбнячная сыворотка, иммуноглобулин).
Эти препараты подлежат тщательному расчету и постановке строго под наблюдением врача в больнице. Сыворотки чужеродные, поэтому должна быть готовность к возможному проведению противошоковых мероприятий.
2) Антибактериальная терапия, с целью которой назначаются антибиотики, к которым клостридии имеют чувствительность. К ним относятся: нифуроксазид, метронидазол, рифаксимин, тинидазол, доксициклин, тетрациклин, клиндамицин, кларитромицин, пенициллин, левофлоксацин.
Выбор препарата остается только за лечащим доктором, который заподозрил и подтвердил диагноз определенной клинической формы клостридиозной инфекции. Для лечения антибиотикассоциированных поражений кишечника лекарственный препарат, вызвавший данное состояние, отменяют.
Для этиотропной терапии может быть рекомендован ванкомицин для приема внутрь, метронидазол.
3) Хирургический метод лечения (актуален при газовой гангрене) и сводится к иссечению поврежденных участков раны с последующей антибактериальной санацией.
4) Симптоматическое лечение в зависимости от клинического синдрома (это могут быть пробиотики, уросептики, гепатопротекторы, жаропонижающие, противовоспалительные и другие группы препаратов).
Профилактика клостридиозов
Одно из важных правил – тщательное соблюдение правил личной гигиены в домашних условиях и в социальной среде: обработка рук после туалета, тщательная обработка продуктов питания, в том числе и термическая.
Профилактические меры относятся и к медицинским работникам: контроль и динамическое наблюдение за назначением антибактериальных препаратов, особенно ослабленным пациентам отделений реанимации, онкогематологических стационаров, реципиентам органов и тканей.
Врач инфекционист Быкова Н.И.
Источник: https://medicalj.ru/diseases/infectious/1049-klostridii
Клостридиальная и неклостридиальная анаэробная инфекция
Опубликовано 10 сентября 2014 года
Определение «клостридиальная анаэробная инфекция» и «неклостридиальная анаэробная инфекция» проводится по виду возбудителя.
Анаэробная инфекция – это инфекционный процесс ( как правило осложнение после травмы или оперативного вмешательства), который вызывается анаэробными микроорганизмами (см. статью «Анаэробы и аэробы»).
Микроорганизмы-возбудители анаэробной инфекции подразделяют на две группы:
спорообразующие анаэробы или клостридии неспорообразующие (неклостридиальные) анаэробы
Представителей этих двух групп относят к условно-патогенным микроорганизмам , то есть они в норме есть у человека ( в кишечнике, мочеполовой системе, на коже и слизистых оболочках) и не проявляют себя, пока для этого не создаются благоприятные условия, в частности ослабление иммунной системы, к которому приводят обширные травмы. В рану могут также попасть анаэробы из внешней среды (из почвы, из разлагающихся органических соединений).
Кроме того важно количество анаэробов, находящихся в ране, их вид и вирулентность (степень болезнетворности). Свойства анаэробов вызывать инфекционный процесс проявляются (кроме уже названного снижения защитных функций организма) при наличии сдавленных, деформированных и почти лишённых кровоснабжения тканей.
Клостридиальную раневую инфекцию представляют следующие формы:
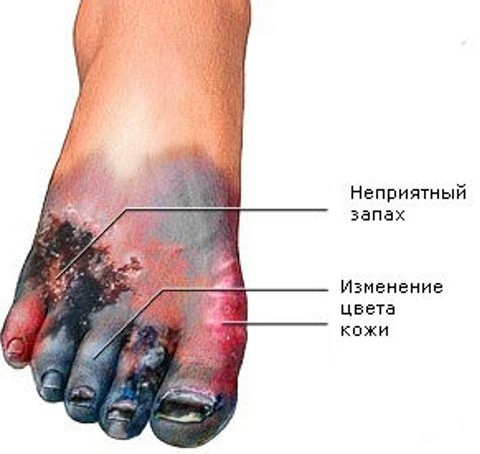
Целлюлит. Для него характерно поражение кожи и подкожной клетчатки. Самый яркий признак целлюлита — отёк кожи и подкожной клетчатки; цвет кожи над инфекционным очагом может быть от бледного до насыщенно-бурого.
Возможна также отслойка эпидермиса (верхнего слоя кожи) с образованием пузырей со светло-жёлтой или коричневой жидкостью без запаха Миозит – местное воспаление мышц.
Отёк кожи и подкожной клетчатки не характерен Мионекроз – также местное поражение мышц (омертвение), без отёка кожи и подкожной клетчатки
Смешанная форма.
При этой форме клостридиальной раневой инфекции поражаются и кожа,и подкожная клетчатка, и более всего мышцы, то есть проявляется клиническая картина выраженного целлюлита в сочетании с распространённым мионекрозом.
Особенно это характерно для инфекционных анаэробных процессов в больших мышцах тазового пояса и нижних конечностей. Это классическая газовая гангрена, которая встречается в 50-60% случаев клостридиальных раневых инфекций.
Столбняк и ботулизм – также клостридиальные инфекции. Их особенность раскрыта в другой статье.
И клостридиальная и неклостридиальная анаэробная инфекция может развиваться или молниеносно (в течение суток с момента травмы или оперативного вмешательства), или остро (иначе это развитие называют прогрессирующим — в пределах 3-4 суток с момента травмы или операции) или течение может быть подострым (более 4 суток). Термин «подострый» применяется для описания заболевания, которое прогрессирует быстрее, чем хроническое, но не переходит в острую форму
Клиническая картина протекания анаэробных инфекций разнообразна, но можно выделить несколько признаков, встречающихся при любой форме анаэробной инфекции.
В очаге поражения пациент испытывает постепенно усиливающиеся боли, быстро появляется лихорадка с высокой температурой тела, нарушаются функции центральной нервной системы – от эйфории (состояние повышенного настроения, не соответствующее реальным обстоятельствам) и до глубокой комы (потеря сознания).
Артериальное давление становится неустойчивым, понижается венозное давление, во внутренних органах образуется застой крови. Развивается дыхательная недостаточность, одышка, печёночная и почечная недостаточность, сопровождающиеся желтухой и остановкой образования мочи (олигурия, анурия).
Снижается уровень гемоглобина, гематокрит, развивается анемия, повышается уровень лейкоцитов, увеличивается СОЭ. Важный признак анаэробной инфекции — скопление газа в очаге инфекционного поражения и пограничных зонах. По расположению газа, которое выявляется рентгенограмме, можно судить о характере анаэробной микрофлоры.
Диагноз анаэробной инфекции выставляется после оценки клинической картины заболевания, то есть по характеру болей в очаге инфекционного поражения, по скорости появления отёка и некроза (омертвения) тканей, по окраске кожи.
Температура тела снижена при клостридиальной инфекции и повышена при неклостридиальной. Оценивают результаты бактериоскопии отделяемого из ран. Грубые, неравномерно утолщённые палочки в препарате подтверждает диагноз клостридиальной инфекции.
Обильная кокковая микрофлоры свойственна анаэробной неклостридиальной или аэробной инфекции.
Также приходится дифференцировать диагноз анаэробной инфекции с некоторыми формами гнилостной инфекции, мочевыми инфильтратами ( затекание мочи в повреждённые ткани), прогрессирующей гангреной кожи, гангреной при диабетической ангиопатии (патологии кровеносных сосудов.).
Неклостридиальная анаэробная инфекция мягких тканей может проявляться целлюлитом (поражение кожи и подкожной клетчатки с отёком), фасциитом (воспаление фасций, то есть связок) и миозитом ( воспаление мышц), в том числе участками выраженного омертвения ), а также обильным гнойным отделяемым бурого цвета со зловонным запахом, с наличием пузырьков газа и капель жира, и кроме того обширным некрозом мягких тканей. Возможны неклостридиальные анаэробные инфекции — гнойный плеврит (воспаление плевры – оболочки, выстилающей лёгкие), абсцессы внутренних органов (лёгких, печени, селезёнки) и головного мозга, перитонит (воспаление брюшины), послеродовый или послеабортный метроэндометрит (воспаление слизистой оболочки и мышечного слоя матки), сепсис (общее заражение организма), септический тромбофлебит..
Лечение и клостридиальной и неклостридиальной анаэробной раны оперативное — широкое рассечение очага поражения и иссечение тканей, подвергшихся некрозу.
Специфическое лечение при клостридиальной инфекции начинают сразу же. Одним из важнейших компонентов терапии анаэробной инфекции являются антибиотики.
До определения чувствительности возбудителей к антибиотикам применяют препараты широкого спектра действия.
Профилактика анаэробной инфекции эффективна при условии своевременной хирургической обработки ран, тщательном соблюдении асептики и антисептики при оперативных вмешательствах, превентивном использовании антибиотиков, особенно при тяжёлых травмах и огнестрельных ранениях.
Санитарно-эпидемиологический режим в палате, где пребывает больной с клостридиальной раневой инфекцией требует исключение контактного распространения возбудителей инфекции.
Напртив, анаэробная неклостридиальная инфекция не имеет тенденции к внутрибольничному распространению, поэтому санитарно-эпидемиологический режим для больных с этой инфекцией соответствует общим требованиям, принятым в отделении гнойной инфекции.
Источник: http://www.vancomycin.ru/klostridialnaya-i-neklostridialnaya-anaerobnaya-infekciya/
Анаэробная инфекция
8632
Анаэробная инфекция с самого начала должна считаться генерализованной, поскольку токсины анаэробных микробов обладают чрезвычайной способностью проникать через защитные барьеры и агрессивностью по отношению к живым тканям.
Клинические формы анаэробной инфекции. Практически, только клостридии и анаэробные грамположительные кокки могут вызывать моноинфекцию.
Гораздо чаще анаэробный процесс протекает при участии нескольких видов и родов бактерий, как анаэробных (бактероиды, фузобактерии и др.), так и аэробных и обозначается термином «синергический».
Выделяются следующие формы анаэробной раневой инфекции:
- 1) Анаэробные моноинфекции:
- — клостридиальный целлюлит, клостридиальный мионекроз;
- — анаэробный стрептококковый миозит, анаэробный стрептококковый целлюлит.
- 2) Полимикробные синергические (аэробно-анаэробные) инфекции:
- — синергический некротический фасциит;
- — синергический некротический целлюлит;
- — прогрессирующая синергическая бактериальная гангрена;
- — хроническая пробуравливающая язва.
- Независимо от формы анаэробной инфекции в ране образуются зона гнилостного расплавления, зона некроза и флегмоны, и обширная зона серозного отека, представленная живыми тканями, обильно пропитанными токсинами и ферментами анаэробов, не имеющая четких границ.
- Диагностика анаэробной инфекции. Анаэробный характер раневой инфекции выявляется при наличии хотя бы одного из патогномоничных местных признаков:
- 1) зловонный гнилостный запах экссудата;
- 2) гнилостный характер некроза — бесструктурный детрит серого, серо-зеленого или коричневого цвета;
- 3) газообразование, выявляемое при пальпации, аускультации (крепитация) и рентгенографии (ячеистый рисунок при целлюлите, перистый — при миозите);
- 4) отделяемое раны в виде жидкого экссудата серо-зеленого или коричневого цвета с капельками жира;
- 5) при микроскопии мазков раневого отделяемого, окрашенных по Граму, выявляется большое количество микроорганизмов и отсутствие лейкоцитов:
- наличие крупных грамположительных палочек с четко выраженной капсулой говорит о клостридиальной инфекции;
- грамположительные кокки в виде цепочек или гроздей вызывают анаэробную кокковую моноинфекцию;
- мелкие грамотрицательные палочки в том числе веретенообразной формы, являются бактероидами и фузобактериями.
- Симптомы, свойственные любой форме раневой инфекции при развитии анаэробной инфекции имеют следующие особенности:
- — характер боли: быстро нарастает, перестает купироваться анальгетиками;
- — отсутствие, особенно в начальном периоде развития, выраженных внешних признаков воспаления на фоне тяжелого токсикоза: легкая гиперемия кожи, пастозность, отсутствие гноеобразования, серозный характер воспаления тканей, окружающих зону некроза, тусклый и бледный вид тканей в ране;
- — признаки токсикоза: бледность кожных покровов, иктеричность склер, выраженная тахикардия (120 ударов в минуту и более) всегда «обгоняющая» температуру, эйфория сменяется заторможенностью, быстро нарастают анемия и гипотензия;
— динамика признаков: появившись, симптомы быстро нарастают в течение одного дня или ночи (анемия, симптом «лигатуры», тахикардия и т. д.).
Хирургическое лечение анаэробной инфекции. Методом выбора при хирургическом лечении анаэробной инфекции является вторичная хирургическая обработка раны. Она имеет следующие особенности:
- — радикальная некрэктомия в пределах пораженной области (сегмента конечности) с обязательным выполнением широкой Z-образной фасциотомии на протяжении всей пораженной области (футляра, сегмента конечности);
- — дополнительное дренирование не ушитой раны через контрапертуры в наиболее низкорасположенных отделах области 2-3-мя толстыми (более 10 мм в диаметре) трубками;
- — заполнение раны салфетками, постоянно смачиваемыми 3% раствором перекиси водорода, угольными сорбентами;
- — на конечностях дополнительно выполняется фасциотомия всех мышечных футляров вне зоны поражения закрытым способом для декомпрессии мышц, улучшения кровообращения в тканях; «лампасные разрезы» не выполняются, поскольку не решают проблемы детоксикации, являются дополнительными входными воротами инфекции и наносят тяжелую травму;
- — выполнение на границе зоны серозного отека разрезов, обеспечивающих отток тканевой жидкости с высокой концентрацией экзотоксинов и препятствующих их распространению.
- При установленной нежизнеспособности сегмента (ов) конечности, пораженного анаэробным процессом, показана его ампутация, которая может выполняться в двух вариантах:
- — ампутация по типу хирургической обработки раны при компенсированном и субкомпенсированном (по шкале «ВПХ-СП или СГ») состоянии раненого и возможности сохранения вышележащего сустава;
- — ампутация или экзартикуляция в пределах здоровых тканей минимально травматичным способом выполняется при крайне тяжелом (декомпенсированном по шкале «ВПХ-СП или СГ») состоянии раненого, неспособного перенести более длительную и тщательную хирургическую обработку.
- Особенности ампутации при анаэробной инфекции:
- — при нежизнеспособной конечности уровень ампутации определяется уровнем погибших мышц, операция производится с элементами хирургической обработки с целью сохранения жизнеспособных тканей, необходимых для последующего закрытия раны;
- — обязательно выполняется широкое раскрытие всех фасциальных футляров пораженных групп мышц на культе;
- — целесообразно предварительно перевязывать магистральные сосуды на уровне, сохраняющем кровообращение культи, а жгут по возможности не применять;
- — операция проводятся только под общим обезболиванием;
- — независимо от типа операции недопустимо наложение швов на рану;
- — необходимы повторные плановые ежедневные оперативные ревизии (под наркозом) раны с некрэктомией вплоть до полного очищения раны.
- Интенсивная консервативная терапия анаэробной инфекции.
1. Предоперационная подготовка. Стабилизация гемодинамики и устранение гиповолемии достигается введением в течение 0,5–1,5 часов кристалловидных растворов с 10–15 млн ЕД пенициллина, полиглюкина в сочетании с сердечно-сосудистыми аналептиками в общем объеме 1,0–1,5 л.
Нейтрализация токсинов: ингибиторы ферментов (гордокс 200–300 тыс. ЕД, контрикал 50–60 тыс.
АТрЕ); стабилизация и защита биологических мембран: кортикостероиды (преднизолон 90–120 мг), пиридоксин 3–5 мл 5% раствора; введение в окружность очага большого количества раствора (250–500 мл и более), содержащего новокаин, антибиотики (пенициллин, клиндамицин), нитроимидазолы (метропидазол 100,0 5% раствора), ингибиторы ферментов (гордокс 200–300 тыс. ЕД), кортикостероиды (гидрокортизон 250–375 мг, преднизолон 60–90 мг) с целью замедления распространения воспалительно-экссудативного процесса.
2. Интраоперационная терапия. Продолжается инфузионная и трансфузионная терапия, обеспечивающая антитоксический эффект (белковые препараты, альбумин, плазма) и устраняющая анемию. Операция заканчивается повторным введением раствора в зону воспалительного отека тканей.
Большое количество жидкости, инъецируемой для промывания пораженных экзотоксинами тканей, выполняет существенную антитоксическую функцию. Полость раны рыхло дренируется полосами марли, пропитанными раствором перекиси водорода, детергентов или антисептиков с двух-трехкратной сменой препарата в течение суток.
Высокоэффективным средством консервативного лечения является применение угольных сорбентов аналогичным способом.
Указания по военно-полевой хирургии
Источник: https://medbe.ru/materials/boevye-travmy/anaerobnaya-infektsiya/?PAGEN_2=9