Рассказать ВКонтакте Поделиться в Одноклассниках Поделиться в Facebook
Типичный признак мононуклеоза – появление в крови атипичных клеток, называемых мононуклеарами. Заболевание представляет собой острую вирусную инфекцию, при котором наблюдаются воспаление селезенки, печени, лимфоузлов и ротоглотки. Другие названия патологии: болезнь Филатова, доброкачественный лимфобластоз.
Причины
Возбудитель мононуклеоза инфекционной формы – вирус Эпштейна-Барра, который относится к семейству герпесвирусов. Он не вызывает гибель клеток хозяина, а стимулирует их рост. Инфицированию подвергаются В-лимфоциты. Кроме мононуклеоза, этот вирус является причиной карциномы носоглотки и лимфомы Беркитта. Основные факторы риска развития болезни Филатова:
- тесный контакт с вирусоносителем;
- пользование с больным общей посудой;
- переливание крови;
- инфицирование беременной женщины (заражению подвержен ребенок в утробе);
- иммунодефицит.
Пути передачи
Вспышки мононуклеоза инфекционной формы чаще отмечаются в осенне-весенний период. Источником заболевания являются как вирусоносители, так и уже заболевшие люди. Основные пути передачи инфекции:
- Контактный. Мононуклез еще называют «болезнью поцелуев», поскольку через них она передается чаще, особенно в подростковом возрасте.
- Воздушно-капельный. Инфицирование возможно при чихании и кашле больного.
- Бытовой. В детском коллективе болезнь часто передается через игрушки. Заразиться можно и через полотенце, постельное белье и другие личные вещи или предметы больного.
- Вертикальный. Это путь передачи инфекции от матери ребенку еще на этапе внутриутробного развития или при родах.
Классификация
Разделение мононуклеоза на виды необходимо для назначения более точной и эффективной схемы лечения. Существует несколько основных классификаций этого заболевания:
| Критерий классификации | Формы мононуклеоза |
| Клиническая картина | Типичная форма. Имеет явно выраженные симптомы, включая ангину, увеличение селезенки и печени. |
| Атипичная форма. Один из характерных симптомов инфекции отсутствует, признаки стертые, неявные. | |
| Характер течения |
|
| Степень тяжести |
|
| Длительность течения |
|
Симптомы
Инкубационный период заболевания составляет 5-50 дней. В это время могут появляться первые незначительные признаки инфекции.
Если у человека был контакт с заразившимся, то за его состоянием нужно следить в течение 2-3 месяцев. Спустя такое время возникают основные симптомы мононуклеоза. Признаки нарастают постепенно.
Спустя неделю болезнь переходит в фазу разгара. Симптом зависят от характера течения инфекции:
| Форма заболевания | Основные симптомы |
| Острая |
|
| Хроническая |
|
Симптомы у детей
Клиническая картина болезни Филатова у детей практически та же, что и у взрослых. У некоторых маленьких пациентов симптомы проявляются слабо, из-за чего инфекцию сложно отличить от ОРВИ. На первом году жизни у детей при мононуклеозе возникают кашель, насморк, хрипы при дыхании. Сыпь в таком возрасте появляется чаще, чем в более старшем.
Диагностика
Основную роль в диагностике инфекции играют анализы крови, поскольку в ней обнаруживаются атипичные мононуклеары. В зависимости от тяжести воспалительного процесса их количество колеблется в пределах 5-50%. Основные методы диагностики:
- полимеразная цепная реакция (ПЦР);
- анализ на наличие антител к вирусу Эпштейна-Барра;
- общий анализ крови;
- УЗИ печени и селезенки.
Не менее важна и дифференциальная диагностика заболевания. Мононуклеоз инфекционной формы необходимо отличать от следующих патологий:
- стрептококкового фарингита;
- лимфомы;
- лейкоза;
- листериоза;
- аденовирусной инфекции;
- краснухи;
- вирусного гепатита;
- дифтерии ротоглотки;
- цитомегаловирусной инфекции;
- вирусного тонзиллита;
- токсоплазмоза.
Лечение инфекционного мононуклеоза
Большинство пациентов находятся на амбулаторном лечении. В течение всей острой фазы больной должен соблюдать постельный режим. Пациент получает десенсибилизирующее, дезинтоксикационное и общеукрепляющее лечение. Внутрь чаще назначаются противовирусные средства и антибиотики.
Местно могут использоваться антисептические средства. В случае гипертоксического течения инфекции больному назначают курс глюкокортикоидов. Показания к госпитализации:
- температура 39,5 градусов и выше;
- угроза развития асфиксии;
- яркие симптомы общей интоксикации;
- присоединение осложнений.
Медикаментозное лечение
Этиотропная терапия против инфекционного мононуклеоза не разработана. По этой причине проводится только симптоматическое лечение. Врач назначает следующие группы препаратов:
| Группа препаратов | Названия |
| Противовирусные и иммуномодуляторы |
|
| Жаропонижающие |
|
| Желчегонные |
|
| Десенсибилизирующие |
|
| Антибиотики |
|
| Пробиотики |
|
Диета
Инфекционный мононуклеоз у взрослых и детей обязательно требует соблюдения особой диеты. Оптимальным считается лечебный стол №5. Пища должна быть калорийной, жидкой и не слишком жирной, чтобы облегчить работу печени. С учетом этого был составлен список продуктов:
| Рекомендованные продукты |
|
| Запрещенные продукты |
|
Осложнения
В течение первого месяца после заболевания постепенно возвращаются в нормальное состояние лимфатические узлы. Утомляемость, сонливость и слабость могут сохраняться в течение полугода после мононуклеоза. Развитие осложнений при этом заболевании связано с присоединением вторичной бактериальной инфекции. Возможные последствия:
- менингоэнцефалит;
- тяжелый гепатит;
- тромбоцитопения;
- поперечный миелит;
- миокардит;
- разрыв селезенки из-за перерастяжки лиенальной капсулы;
- обструкция верхних дыхательных путей.
Профилактика
Прогноз заболевания благоприятный, мононуклеарная инфекция у детей и взрослых редко приводит к летальному исходу. Такое грозное осложнение, как разрыв селезенки, встречается всего в 1 случае из 1000. Меры профилактики развития мононуклеоза:
- Дозированные физические нагрузки.
- Активный и здоровый образ жизни.
- Соблюдение правил личной гигиены.
- Сбалансированное питание.
- Исключение контакта с заболевшими.
- Достаточное пребывание на свежем воздухе.
Видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Источник: https://vrachmedik.ru/2862-infekcionnyj-mononukleoz.html
Мононуклеоз у детей – симптомы и лечение до полного восстановления малыша
Вирус Эпштейна-Барра провоцирует несколько инфекционных патологий с острым течением и специфическими признаками. Одной из них является болезнь Филатова или мононуклеоз, который диагностируется преимущественно у детей от 3-х лет. Симптомы и лечение заболевания досконально изучены, поэтому с ним легко справиться без осложнений.
Мононуклеоз у детей – что это за болезнь?
Рассматриваемая патология представляет собой острую вирусную инфекцию, атакующую иммунитет через воспаление лимфоидных тканей. Мононуклеоз у детей поражает сразу несколько групп органов:
- лимфатические узлы (все);
- миндалины;
- селезенку;
- печень.
Как передается мононуклеоз у детей?
Основным путем распространения заболевания считается воздушно-капельный. Тесный контакт с инфицированным человеком – еще один частый вариант, как передается мононуклеоз, поэтому его иногда называют «поцелуйная болезнь». Вирус сохраняет жизнеспособность и во внешней среде, заразиться можно через предметы общего пользования:
- игрушки;
- посуду;
- белье;
- полотенца и другие вещи.
Инкубационный период мононуклеоза у детей
Патология не очень контагиозная, эпидемий практически не случается. После заражения инфекционный мононуклеоз у детей проявляется не сразу. Длительность инкубационного периода зависит от степени активности иммунитета. Если защитная система ослаблена, он составляет около 5 дней.
Крепкий организм незаметно борется с вирусом до 2-х месяцев. Интенсивность работы иммунитета влияет и на то, как протекает мононуклеоз у детей – симптомы и лечение намного легче, когда защитная система сильная.
Средняя продолжительность инкубационного периода находится в пределах 7-20 суток.
Мононуклеоз – сколько заразен ребенок?
Возбудитель болезни Филатова встраивается в некоторые клетки организма навсегда и периодически активизируется. Вирусный мононуклеоз у детей заразен на протяжении 4-5 недель с момента инфицирования, но опасность для окружающих он представляет постоянно.
Под действием любых внешних факторов, ослабляющих иммунитет, патогенные клетки снова начинают размножаться и выделяться со слюной, даже если ребенок внешне здоров. Это не является серьезной проблемой, носители вируса Эпштейна-Барр – около 98% населения планеты.
Чем опасен мононуклеоз у детей?
Негативные последствия возникают в исключительных случаях, только при ослабленном организме или присоединении вторичной инфекции. Преимущественно легко протекает мононуклеоз у детей – симптомы и лечение, обнаруженные и начатые своевременно, помогают предотвратить любые осложнения. Выздоровление сопровождается формированием стойкого иммунитета, благодаря чему повторное инфицирование или не происходит, или переносится незаметно.
Редкие последствия мононуклеоза у детей:
Мононуклеоз у детей – причины возникновения
Возбудителем болезни Филатова является инфекция, принадлежащая к семейству герпесов. Вирус Эпштейна-Барра у детей встречается часто ввиду постоянного пребывания в местах скопления людей (школах, детских садах и на игровых площадках). Единственная причина заболевания заключается в заражении мононуклеозом. Источник инфекции – любой носитель вируса, с которым тесно контактирует малыш.
Мононуклеоз у детей – симптомы и признаки
Клиническая картина патологии может меняться в разные периоды течения болезни. Инфекционный мононуклеоз у детей – симптомы:
- слабость;
- припухлость и болезненность лимфатических узлов;
- катаральный бронхит или трахеит;
- повышенная температура тела;
- боли в суставах и мышцах на фоне лимфостаза;
- увеличение размеров селезенки и печени;
- головокружения;
- мигрени;
- боли в горле при глотании;
- герпетические высыпания в области рта;
- восприимчивость к ОРВИ и ОРЗ.
Важно дифференцировать похожие заболевания и мононуклеоз у детей – симптомы и лечение вируса Эпштейна-Барр подтверждаются только после тщательной диагностики. Единственным достоверным способом выявить рассматриваемую инфекцию считается анализ крови. Даже наличие всех перечисленных симптомов не свидетельствует о прогрессировании болезни Филатова. Аналогичными признаками может сопровождаться:
- краснуха;
- дифтерия;
- ангина;
- листериоз;
- туляремия;
- краснуха;
- гепатит;
- псевдотуберкулез и другие патологии.
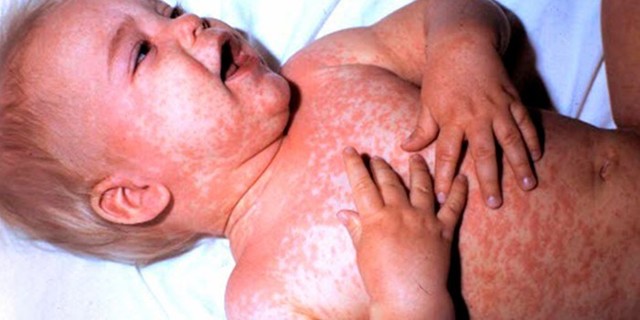
Сыпь при мононуклеозе у детей
Кожные проявления описываемого заболевания возникают в 2-х случаях:
- Активизация вируса герпеса. Признаки мононуклеоза у детей иногда включают образование пузырьков с мутной жидкостью на верхней или нижней губе, особенно это характерно для малышей со слабым иммунитетом.
- Прием антибиотиков. Лечение вторичной инфекции проводится противомикробными средствами, преимущественно Ампициллином и Амоксициллином. У 95% детей такая терапия сопровождается сыпью, природа которой пока не выяснена.
Горло при мононуклеозе
Патологию вызывает вирус Эпштейна-Барра – симптомы его внедрения в организм всегда затрагивают лимфоидные ткани, включая миндалины. На фоне болезни гланды сильно краснеют, отекают и воспаляются. Это провоцирует боли и зуд в горле, особенно при глотании.
Из-за схожести клинической картины важно дифференцировать ангину и мононуклеоз у детей – основные симптомы и лечение этих заболеваний разные.
Тонзиллит является бактериальным поражением и поддается терапии антибиотиками, а болезнь Филатова относится к вирусным инфекциям, от нее противомикробные препараты не помогут.
Гипертермия считается одним из самых первых специфических признаков заболевания. Температура тела повышается до субфебрильных значений (37,5-38,5), но держится долго, около 10 дней или больше. Вследствие продолжительной лихорадки в некоторых случаях тяжело переносится мононуклеоз у детей – симптомы интоксикации на фоне жара ухудшают самочувствие ребенка:
- сонливость;
- головная боль;
- вялость;
- ломота в суставах;
- тянущая боль в мышцах;
- сильный озноб;
- тошнота.
Анализ крови при мононуклеозе у детей
Приведенные симптомы не считаются основанием для постановки диагноза. Для его уточнения выполняется специальный анализ на мононуклеоз у детей. Он заключается в исследовании крови, при болезни Филатова в биологической жидкости обнаруживается:
- наличие атипичных клеток – мононуклеаров;
- понижение количества лейкоцитов;
- повышение концентрации лимфоцитов.
Дополнительно назначается анализ на вирус Эпштейна-Барра. Есть 2 варианта его проведения:
- Иммуноферментное исследование. Осуществляется поиск антител (иммуноглобулинов) IgM и IgGк инфекции в крови.
- Полимеразная цепная реакция. Любой биологический материал (кровь, слюна, мокрота) анализируется на наличие ДНК или РНК вируса.
Как лечить мононуклеоз у детей?
Пока не существует эффективных медикаментов, способных остановить размножение инфекционных клеток. Лечение мононуклеоза у детей ограничивается купированием симптомов патологии, облегчением ее течения и общим укреплением организма:
- Полупостельный режим. Главное – обеспечить ребенку покой, не перегружать физически и эмоционально.
- Обильное теплое питье. Потребление жидкости помогает предупредить обезвоживание на фоне жара, способствует улучшению реологического состава крови, особенно прием витаминизированных напитков.
- Тщательная гигиена ротовой полости. Врачи рекомендуют полоскать горло после каждого приема пищи и чистить зубы 3 раза в день.
Лечение инфекционного мононуклеоза у детей может включать использование фармакологических средств:
- Жаропонижающие – Ацетаминофен, Ибупрофен. Сбивать температуру разрешается, если она поднимается выше 38,5 градусов.
- Антигистаминные – Цетрин, Супрастин. Лекарства против аллергии помогают смягчить симптомы интоксикации.
- Сосудосуживающие (местные, в форме капель) – Галазолин, Эфедрин. Растворы обеспечивают облегчение носового дыхания.
- Противокашлевые – Бронхолитин, Либексин. Препараты эффективны при лечении трахеита или бронхита.
- Антибиотики – Ампициллин, Амоксициллин. Назначаются только в случае присоединения вторичной инфекции бактериального происхождения, например, когда начинается гнойная ангина.
- Кортикостероиды – Преднизолон, Метилпреднизолон. Гормоны подбираются для лечения исключительных ситуаций (гипертоксическое течение патологии, угроза асфиксии из-за выраженной отечности миндалин и другие, угрожающие жизни, состояния).
Диета при инфекционном мононуклеозе у детей
Вирус Эпштейна-Барр повреждает лимфоидные органы, одним из которых является печень. По этой причине рекомендуется специфическая диета при мононуклеозе у детей. Предпочтительно дробное, но частое (4-6 раз в сутки) питание.
Вся еда и напитки должны подаваться в теплом виде, при сильной боли в горле во время глотания лучше перетирать любую раздражающую пищу.
Разрабатывается умеренный рацион, не перегружающий печень, с полноценным содержанием белков, витаминов, растительных и животных жиров, углеводов.
Ограничиваются или исключаются следующие продукты:
- жирное мясо и рыба;
- свежая горячая выпечка;
- жареные и запеченные с корочкой блюда;
- крепкие бульоны и наваристые супы;
- маринады;
- копчености;
- острые специи;
- консервация;
- любые кислые продукты;
- помидоры;
- соусы;
- грибы;
- орехи;
- клубника;
- чеснок;
- мясные субпродукты;
- лук;
- капуста;
- редька;
- шпинат;
- редис;
- жирные сыры;
- цитрусы;
- малина;
- дыни;
- черный хлеб;
- груши;
- сладости с масляным и жирным сливочным кремом;
- шоколад;
- сдобные изделия;
- какао;
- цельное молоко;
- газированные напитки, особенно сладкие.
Рекомендуемые блюда во время лечения:
- овощные бульоны и супы;
- диетическое мясо, рыба (отварные, на пару, запеченные куском, в виде фрикаделей, котлет, мусса и других изделий из фарша);
- вчерашний белый хлеб, сухари;
- огурцы;
- разваренные и слизистые каши на воде;
- запеканки;
- кисломолочные продукты низкой жирности;
- овощные салаты, соте;
- сладкие фрукты;
- запеченные яблоки;
- сухое печенье, бисквиты;
- кисели;
- пропаренная курага, чернослив;
- слабый чай с сахаром;
- варенье;
- мед;
- пастила;
- мармелад;
- компот из сухофруктов;
- отвар из плодов шиповника;
- черешня;
- абрикосы;
- персики (без кожицы), нектарины;
- арбузы;
- негазированная минеральная вода;
- травяной чай (желательно подсластить).
Восстановление после мононуклеоза у детей
Следующие 6 месяцев с момента выздоровления ребенка необходимо периодически показывать врачу. Это помогает установить, вызвал ли какие-либо негативные побочные эффекты мононуклеоз у детей – симптомы и лечение, определенные правильно, не гарантируют защиту от повреждения тканей печени и селезенки. Плановые осмотры проводятся трижды – через 1, 3 и 6 месяцев со дня выздоровления.
Восстановление после мононуклеоза предполагает соблюдение ряда общих мероприятий:
- Ограничение нагрузок. К детям, переболевшим рассмотренной патологией, должно предъявляться меньше требований в школе. Рекомендованы щадящие занятия физической культурой, ребенок после патологии еще ослаблен и быстро устает.
- Увеличение времени отдыха. Доктора советуют позволять малышу спать около 10-11 часов ночью и 2-3 часа днем, если ему это необходимо.
- Соблюдение сбалансированного рациона. Дети должны питаться максимально полноценно, получать важные витамины, аминокислоты и минералы. Желательно продолжать кормить ребенка здоровыми блюдами, чтобы ускорить лечение и восстановление поврежденных клеток печени.
- Посещение курортов. Современные исследования показали, что отдых у моря не вреден для детей, переболевших мононуклеозом. Нужно просто ограничивать время пребывания ребенка под солнечными лучами.
Источник: https://womanadvice.ru/mononukleoz-u-detey-simptomy-i-lechenie-do-polnogo-vosstanovleniya-malysha
Инфекционный мононуклеоз у детей: пути заражения, признаки, лечение, профилактика
Инфекционный мононуклеоз у детей – это распространенное вирусное заболевание, возбудителем которой является вирус Эпштейна-Барра. Данный вирус поражает клетки лимфоидной ткани и паренхиматозных органов. Очень часто инфекционный процесс локализуется в лимфоидном кольце глотки, селезенки и печени. Острый период данного заболевания составляет 14-21 день.
Медицинская консультация
Гарантированный ответ в течение часа
Пути заражения ребенка инфекционным мононуклеозом Вирус Эпштейна-Баррапередается воздушно-капельным путем (кашель, чихание, поцелуи, слюна).
Вирус сохраняется в слюне инфицированного ребенка до 18 месяцев после выздоровления. Следует учесть, что не все дети, имеющие контакт с больным, заболевают.
Для того, чтобы произошла передача и заражение вирусом, необходим тесный контакт с инфецированной слюной.
Симптомы мононуклеоза у ребенка:
- Снижение аппетита, боль в голе, затруднение глотания;
- слабость;
- высокая утомляемость;
- ломота в теле и суставах;
- обильные выделения из носа;
- развитие аденоидита;
- увеличение и болезненность лимфоузлов в области подмышек, шеи, паха;
- повышение температуры тела;
- головная боль;
- появление ангины (серый налет на гландах и небе, неприятный запах);
- боли в животе;
- появление желтухи;
- кожные высыпания;
- опухоль в районе переносицы или надбровных дуг.
Диагностика инфекционного мононуклеоза у детей
При подозрении на инфекционный мононуклеоз нужно обязательно как можно скорее сдать анализ крови на мононуклеары из пальчика.
При инфекционном мононуклеозе у детей выявляется поражение лимфоидной ткани носовой части глотки и миндалин. Позднее отчетливо наблюдается увеличение подчелюстных, подмышечных, локтевых, паховых, задне – шейных, трахео-бронхиальных групп лимфоузлов. При инфекционном мононуклеозе у ребенка в анализе крови отмечается огромное количество широкоплазменных мононуклеаров.
Существует триада симптомов, которые с большой вероятностью указывают на возникновение данной болезни:
- лихорадка – у ребенка поднимается высокая температура;
- лимфоаденопатия – увеличение лимфоузлов;
- тонзиллит — воспаление одной или нескольких миндалин.
Больные малыши жалуются на сильную боль в горле, болезненное глотание. Дыхание детей через нос не затруднено, но речь с назальным оттенком (появляется гнусавость). Миндалины увеличены, воспалены, их легко можно прощупать. Определяется катарральная либо фолликулярная лакунарная ангина, которая через несколько дней переходит в пленчатую и язвенно-некротическую, иногда с перетозиллитом. У детей изо рта появляется неприятный сладковато-приторный запах.
Формы мононуклеоза у детей
Мононуклеоз у детей может развиваться в трех формах:
- Легкая форма мононуклеоза — характеризуется тем, что нарушение общего состояния у детей умеренное, температура тела не превышает 37 С. Воспалены слизистые оболочки носо- и ротоглотки. Наблюдается незначительное увеличение лимфатических узлов. Одновременное увеличение в размерах селезенки и печени слабо или совсем невыражено. Обратное развитие симптомов происходит примерно через 14 дней.
- При среднетяжелой форме инфекционного мононуклеоза наблюдается высокая температура тела, она может подниматься выше 38,5° С, имеет затяжной характер — 2 и более недели. У детей отмечается головная боль, стойкое нарушение аппетита, общая утомляемость и недомогание. Носовое дыхание малышей становится значительно затрудненным. Возникает отечность лица. Лимфатические узлы шеи, печени и селезенки значительно увеличиваются. Боль в горле при глотании не дает малышам полноценно пить и есть. При осмотре врач выявляет лакунарный тонзиллит – увеличение миндалин. Все проявления инфекционного мононуклеоза у детей сохраняются в течение 4 недель и более.
- Тяжелая форма мононуклеоза характеризуется следующими признаками: температура тела поднимается до 39,6° С и более. В течение 3 недель и даже более держится интоксикация организма, она проявляется в вялости, малой подвижности, рвоты, головной боли, анорексия. Лицо ребенка становится одутловатым, тестообразным, носовое дыхание полностью отсутствует, ребенок дышит ртом. При осмотре отмечается увеличение лимфатических узлов шеи. Выявляется лакунарный тонзиллит. Наблюдается выраженное увеличение печени и селезенки. Обратное развитие симптомов начинает происходить только через 5 недель.
Лечение инфекционного мононуклеоза у детей
В настоящее время специфического лечения инфекционного мононуклеоза у детей не существует. Проводится симптоматическое, гипосенсибилизирующее, общеукрепляющее лечение. Оно включает в себя введение витаминов Р, С и группы В, обычно, назначают детский мультивитаминный комплекс.
Назначение антибиотиков показано при присоединении вторичной микрофлоры. В тяжелых случаях течения инфекционного мононуклеоза у ребенка, врачи используют короткие курсы лечения глюкокортикостероидами (около 8 дней), проводят интенсивную дезинтоксикационную терапию.
Успешно применяется полоскание зева растворами йодинола, фурацилина и других антисептиков, возможно использование народной медицины (полоскания ромашковым отваром и др.). По мере улучшения самочувствия больной ребенок должен постепенно возвращаться к обычному образу жизни.
- Прогноз
- Профилактика инфекционного мононуклеоза у детей
- Восстановление организма ребенка после перенесенного инфекционного мононуклеоза
Остаточные явления инфекционного мононуклеоза у детей регистрируются в течение года. Ослабление иммунитета и выраженная слабость сохраняется еще несколько месяцев после выздоровления. Выносить заключение о полном выздоровлении можно только после тщательного обследования ребенка. Иногда у инфекционного мононуклеоза может возникнуть хроническое течение. К сожалению, профилактика инфекционного мононуклеоза у детей не разработана. Официально разработанных инструкций по изоляции больных и контактных нет. Но следует соблюдать общие санитарно-гигиенические требования, проветривать помещения, выделять отдельную посуду. Дети очень тяжело переносят инфекционный мононуклеоз, так как повышение температуры тела, увеличение и болезненность лимфатических узлов, присутствие вируса в крови малыша отнимает много сил. В связи с этим детскому организму требуется чрезвычайно длительное время на восстановление (около года, а иногда и двух лет).
- В период восстановления ребенку нужно обеспечить полноценный отдых. Старайтесь соблюдать режим и предоставлять возможность сна, когда малышу это потребуется.
- После выздоровления, в течение года или даже полутора лет, ребенок является носителем вируса мононуклеоза, если заболевание перешло в хроническую стадию, то и пожизненно. Следите, чтобы у малыша была отдельная посуда, игрушки и предметы личной гигиены.
- Обязательно проведите контрольные анализы крови, мочи, кала которые вполне объективно покажут состояние организма ребенка.
- Попросите врача назначить комплекс витаминотерапии. Обычно этот курс длится 1 месяц. Мультивитаминные комплексы рекомендованные для детей: Витрум, Мульти-табс, Биовиталь.
- Для укрепления иммунитета назначают иммуномодулирующие средства, такие как: свечи Виферон — противовирусный препарат, который относится к группе интерферонов — белков, вырабатываемых организмом и обладающих противовирусными, иммуномодулирующими (восстанавливающими иммунитет) свойствами; Имудон — иммуномодулятор местного действия для лечения и профилактики заболеваний ротоглотки; капли Деринат, они восстанавливают и укрепляют защитные функции слизистой оболочки носа.
С момента выздоровления малышей на 1 год полностью освобождают от профилактических прививок (делают медицинский отвод на год), ограничивают любые физические нагрузки. Пребывание на солнце очень плохо переносится малышами, перенесших инфекционный мононуклез,– лучше вообще не загорать в ближайшее лето или делать это очень осторожно, под рассеянными солнечными лучами. Прямые солнечные лучи противопоказаны.
Диета при инфекционном мононуклеозе и в период восстановления у детей
Врачи рекомендуют диетический стол №5. Все блюда блюда следует подавать в отварном виде, как можно реже – в запеченном. Питаться нужно около 6 раз в сутки, маленькими порциями.
Что можно кушать при инфекционном мононуклеозе:
- Соки фруктовые и ягодные некислые, компот, томатный сок, кисель, отвар шиповника, некрепкий чай и кофе с молоком.
- Хлеб пшеничный, ржаной, «докторский» и других сортов обязательно вчерашней выпечки или подсушенный.
- Печенье из несдобного теста.
- Супы на овощном отваре с добавлением овощей, круп, макаронных изделий.
- Молочные, фруктовые супы.
- Молоко с чаем цельное, сухое, сгущенное, обезжиренный творог, сметана в небольшом количестве, сыры неострые (российский, голландский и др.). Особенно рекомендуются нежирный творог и изделия из него.
- Сливочное, растительное масло 25 г в день и не более.
- Мясные изделия из нежирной курятины, индейки, говядины и других постных сортов мяса приготовленные куском или рубленые, отварные или запеченные после отваривания
- Сосиски молочные.
- Различные нежирные сорта рыбы (треска, щука, судак, сазан, серебристый хек, навага) в отварном или паровом виде.
- Различные каши, в особенности, овсяные и гречневые. Всевозможные блюда из крупы, бобовых и макаронных изделий – запеканки, пудинги, гарниры, супы.
- Различные виды овощей, зелени, томаты;
- Консервированный домашний или из детского питания зеленый горошек.
- Некислая квашеная капуста.
- Яйца куриные (не более одного в день) или перепелиные (не более 3-х в один день) в виде белкового омлета и добавляемые в блюда.
- Различные фрукты и ягоды, кроме очень кислых, кисели, компоты, лимон в чай, фруктовые консервы.
- Сахар, варенье, мед.
- Салаты из овощей и фруктов, винегреты.
Что категорически нельзя употреблять в пищу ребенку во время и после инфекционного мононуклеоза:
- свежие хлебобулочные изделия и изделия из сдобного теста (блины, оладьи, торты, жареные пирожки и т.д.);
- супы на крепких рыбных, мясных, грибных бульонах;
- кулинарные жиры (маргарин), сало;
- бобовые, грибы, щавель, шпинат, редис, лук зеленый, редька;
- жирные сорта рыбы (осетрина, севрюга, белуга, сом);
- жирное мясо (говядина, баранина, свинина, гусятина, утятина, курятина);
- горчица, перец, хрен;
- мороженое, изделия с кремом, шоколад;
- черный кофе, какао, холодные напитки;
- клюква, кислые фрукты и ягоды;
- яйца жареные и сваренные вкрутую;
- маринованные овощи, консервы, копчености, икра;
В заключение, хочется поддержать мам тем, что тяжело перенесенное заболевание мононуклеозом оставляет у детей стойкий иммунитет, навсегда сохраняясь в организме, а его рецидивов практически не бывает.
Наталья Сергеевна
03.05.2014 10:57
Источник: https://puzkarapuz.ru/content/1871
Мононуклеоз — лечение, диагностика, симптомы, причины
Мононуклеоз – это вирусное инфекционное заболевание человека, которое передается в основном воздушно-капельным путем и характеризуется лихорадкой, множественным поражением лимфоузлов, специфическими изменениями в крови (появление атипичных клеток крови – мононуклеаров).
Возбудитель мононуклеоза и пути передачи
Заболевание вызывается вирусом Эпштейна-Барра (ВЭБ), который относится к группе герпесвируса. ВЭБ относится к ДНК-вирусам. В организме человека он размножается в основном в иммунных клетках крови – В-лимфоцитах.
Важной особенностью является тот факт, что инфицированная вирусом клетка не погибает, а только несколько изменяет свою структуру.
Вирус циркулирует только среди людей. Единственным источником инфекции может быть носитель вируса или больной мононуклеозом человек.
Выделение вируса в окружающую среду происходит практически исключительно со слюной, что и определяет возможные пути заражения мононуклеозом: воздушно-капельный (при чихании, кашле), контактный (при поцелуях), контактно-бытовой (общая посуда, детские игрушки).
Важно, что заражение мононуклеозом возможно только при достаточно тесном и длительном контакте с носителем вируса, поскольку заболевание является малозаразным.
Основные симптомы мононуклеоза
Заболевание может протекать в различных формах – от практически бессимптомного до развития тяжелого состояния.
В большинстве случаев развитию симптомов мононуклеоза предшествует период общего недомогания, когда могут отмечаться зябкость, боли в мышцах, тошнота, понижение аппетита.
Этот период может длиться до двух недель.
Постепенно проявляются классические признаки мононуклеоза – триада симптомов, присутствующих практически у всех больных: повышение температуры тела, увеличение лимфоузлов, боль в горле.
Для лихорадки при инфекционном мононуклеозе характерно отсутствие ознобов и потливости. Температура может колебаться в широком диапазоне – от нормальных цифр до 38-39 градусов. Обычно не отмечается четкой зависимости общего состояния от температуры тела.
Лимфоузлы реагируют на внедрение вируса довольно рано. Чаще всего (и раньше всего) наблюдается увеличение шейных лимфоузлов (по боковым поверхностям шеи), позже увеличиваются и другие.
Боль в горле может возникать только при глотании или присутствовать постоянно. При мононуклеозе у детей можно заметить, что ребенок отказывается от еды или питья. Может появляться гнусавость голоса, часто – увеличение миндалин.
- У большинства больных инфекционным мононуклеозом наблюдается увеличение размеров печени и селезенки (в 30-40% случаев это можно определить только с помощью УЗИ).
- Важно, что инфекционный мононуклеоз у детей младше 2 лет в большинстве случаев не имеет каких-либо симптомов.
- При тяжелом течении в инфекционный процесс могут вовлекаться структуры ЦНС, другие органы.
Методы диагностики инфекционного мононуклеоза
В большинстве случаев для подтверждения диагноза инфекционного мононуклеоза достаточно обычного подсчета лейкоцитарной формулы крови.
При этом в пользу мононуклеоза говорят одновременное повышение содержания лимфоцитов, моноцитов, палочкоядерных нейтрофилов и появление атипичных мононуклеаров (больше 10%).
Изменения в крови могут появиться только к концу первой недели болезни, что следует учитывать при отрицательном результате. В пожилом возрасте изменения могут появиться еще позже.
В ряде случаев применяют также серологические методы подтверждения диагноза – определение уровня антител к вирусу или ДНК самого вируса.
Лечение инфекционного мононуклеоза
При легком течении заболевания лечение ограничивается щадящей печень диетой (стол №5), симптоматическим лечением тонзиллита и фарингита (воспаление миндалин и глотки), применением так называемых десенсибилизирующих средств (противоаллергических), которые влияют на основные механизмы поражения внутренних органов. При бактериальных осложнениях или угрозе их развития (например, назначение глюкокортикоидов) назначают антибиотики.
Приведенная информация не является рекомендацией к лечению мононуклеоза, а является кратким описанием заболевания с целью ознакомления. Не забывайте, что самолечением можно навредить своему здоровью. При появлении признаков болезни или подозрении на нее необходимо незамедлительно обратиться к врачу. Будьте здоровы.
Источник: https://101god.ru/zabolevaniya-i-bolezni/infekcii-bakterii-virusy/1493-mononukleoz.html
Инфекционный мононуклеоз у детей
Инфекционный мононуклеоз (болезнь Филатова) — острое инфекционное заболевание вирусной природы, характеризующееся поражением ретикулоэндотелиальной системы с лимфаденопатией, увеличением размеров печени, селезенки и своеобразными изменениями белой крови.Инфекционный мононуклеоз выделил впервые Н. Ф.
Филатов из острых аденитов в 1885 г. под названием идиопатического лимфаденита. Pfeiffer в 1889 г. описал его как железистую лихорадку. Впоследствии были обнаружены характерные изменения крови (Turk, 1907; Bums, 1909). В дальнейшем были разработаны лабораторные методы диагностики, которые способствовали углубленным разносторонним исследованиям.
В нашей стране такие исследования проводят многие ученые: И. А. Кассирский, Н. М. Чирешкина, Н. И. Нисевич, В. С. Казарин, М. О. Гаспарян и др.Возбудителем, по мнению большинства исследователей, является вирус, однако пока он не выделен, свойства его неизвестны.
В качестве возбудителя описывались дифтерийные бактерии, кокковая флора, спирохеты, листереллы, риккетсии. Гипотеза о вирусной природе болезни возникла в 1939 г. (Wising) и в дальнейшем заняла господствующее положение.
Имеются сообщения об иммунологических ответах у больных инфекционным мононуклеозом к различным вирусам или о выделении у них различных вирусов, особенно из группы миксовирусов, вируса цитомегалии. В последние годы большое внимание привлечено к вирусу Эпштейна — Барра (EBV). Он был обнаружен в 1964-1965 гг. в клетках лимфомы Беркитта.
Позже появились сообщения о том, что у больных инфекционным мононуклеозом вырабатываются EBV-антитела. Это дает основание ряду авторов высказывать предположение об этиологической роли этого вируса. Вопрос о специфичности EBV при инфекционном мононуклеозе интенсивно разрабатывается.
Эпидемиология изучена крайне недостаточно. Источником инфекции является больной, в том числе стертыми формами, и, возможно, вирусоноситель. Передача в основном воздушно-капельная, но может происходить и контактным путем. Предполагается также возможность заражения пищевым путем. Заболевания возникают преимущественно в виде спорадических случаев, но описываются и небольшие эпидемические вспышки. Болеют чаще дети дошкольного и школьного возраста, лица молодого возраста. Контагиозность невелика.Вирус, по мнению большинства исследователей, обладает тропизмом к лимфоидно-ретикулярной ткани. Он проникает в организм через слизистую оболочку ротоглотки и верхних дыхательных путей.Место размножения вируса и изменения в, периоде инкубации неясны. Вероятно, в конце инкубации возникает вирусемия. Вследствие вирусемии, а также лимфогенного распространения вирус проникает в лимфатические узлы, печень, селезенку, а также в другие органы, где вызывает пролиферацию лимфоидных и ретикулогистиоцитарных элементов. Тканевые моноцитарные клетки наводняют кровь, что и определяет своеобразные гематологические изменения.
Патоморфологические изменения известны на основе прижизненных исследований материала, полученного при биопсии, а также при редких летальных исходах (Е. Н. Тер-Григорова).
При микроскопии пролиферация мононуклеарных клеток особенно резко выражена в лимфатических узлах, миндалинах, селезенке. В лимфатических узлах в ряде случаев наблюдаются некрозы. В печени, помймо пролиферации, могут возникать умеренно выраженные дистрофические изменения.
Преобладает мезенхимальный процесс, но нарушения могут быть и в паренхиме; впоследствии они исчезают, не нарушая структуры органа.
Описываются изменения и в других органах (легкие, сердце, почки, центральная нервная система), где наблюдаются преимущественно очаговые, главным образом периваскулярные, инфильтраты — скопления мононуклеарных клеток. Таким образом, в патологический процесс вовлекаются все органы и системы.
Помимо вирусного воздействия, часто возникает микробная инфекция и процесс протекает в виде вирусно-микробной ассоциации (Н. И. Нисевич, В. С. Казарин, М. О. Гаспарян).
Это способствует формированию более тяжелых форм ангин с выпотом, с более выраженными явлениями интоксикации, может оказывать влияние на кровь, способствуя появлению нейтрофилеза, увеличениюсоэ.
Инфекционный мононуклеоз обычно считают доброкачественным ретикулезом.
Однако описаны тяжелые поражения центральной нервной системы (менингит, менингоэнцефалиг, энцефаломиелит), возникающие в результате регикулогистиоцитарной и лимфоидной инфильтрации в разных отделах нервной системы.
Имеются сообщения о тяжелых поражениях печени вплоть до некротических и со смертельным исходом вследствие гепатодистрофйи. Возможно развитие гемолитического синдрома, гемолитической анемии, тромбоцитопенической пурпуры. Патогенез и патологическая анатомия инфекционного мононуклеоза нуждаются в дальнейшем изучении.
Инкубационный период колеблется от нескольких дней до 30 и более. Болезнь начинается остро, с повышения температуры обычно до высоких цифр (38-39° С), нарушается самочувствие, часто появляются боль при глотании, затем затрудненное носовое дыхание вследствие набухания лимфоидной ткани носоглотки и увеличения лимфатических узлов. Полного развития болезнь достигает обычно через 2-3 дня. На фоне сохраняющейся температуры непрерывного или ремиттирующего типа развивается полиаденит: увеличение подмышечных, паховых, локтевых, медиастинальных, мезентериальных лимфатических узлов, но наиболее выражено множественное увеличение шейных, заднешейных узлов. Они достигают размеров боба, грецкого ореха и даже больших, нерезко контурируются, плотноваты, эластичны, не спаяны между собой, почти безболезненны. Может появиться небольшой отек окружающей клетчатки.К этому времени у многих больных развивается катаральный тонзиллит или с выпотом в лакунах. В этиологии обычно играет роль микробная флора, преимущественно гемолитический стрептококк й стафилококк. В зеве определяется довольно яркая гиперемия, набухлость, разрыхленность слизистых оболочек, налеты обычно рыхлые, но иногда они пленчатые, как при дифтерии. Порой появляется сыпь без определенной локализации и морфологии.К этому времени увеличиваются размеры печени и селезенки. Печень может выступать на 3-4 см и более из-под края реберной дуги. В отдельных случаях наблюдаются функциональные нарушения печени вследствие развития так называемого мононуклеозного гепатита, характеризующегося преобладанием мезенхимальной реакции и небольшим поражением паренхимы; течение его доброкачественное. Появляется легкая иктеричность кожи и склер, несколько повышается уровень билирубина в сыво-. ротке крови и активность ферментов; изменения кратковременны.Основными проявлениями мононуклеоза, определяющими его сущность и название, служат изменения в периферической крови, которые возникают в первые дни болезни и достигают максимума в разгар ее, но нередко несколько запаздывают. Характерны появление лейкоцитоза, чаще значительного (до 15-Ю3-20-Ю3 в 1 мкл и более), увеличение количества лимфоцитов и моноцитов. Кроме того, обнаруживаются атипичные одноядерные клетки с широкой базофильной протоплазмой, получившие название широкоплазменных лимфоцитов, лимфомоноцитов, мононуклеаров, СОЭ умеренно повышена.Различают легкие, средней тяжести и тяжелые формы мононуклеоза. Наблюдаются также атипичные формы, протекающие без клинических проявлений, только с характерной гематологической картиной.Течение болезни довольно длительное (до 1-2 нед и более). Высокая температура держится несколько дней (часто 7-8 дней и более); сохраняются и другие изменения с очень малой динамикой. Затем температура постепенно снижается без каких-либо определенных закономерностей; иногда возникает вторая температурная волна. Одновременно со снижением температуры исчезают налеты в зеве. Медленнее уменьшаются лимфатические узлы. При вполне удовлетворительном состоянии больных крайне медленно, нередко в течение недель и даже месяцев, нормализуются размеры селезенки и особенно печени. Нормализация крови тоже нередко происходит несколько недель и даже месяцев.
Осложнения редки (пневмония, отит, стоматит и др.).
Диагностика мононуклеоза в большинстве случаев не представляет трудностей. Лихорадка, поражение носоглотки, тонзиллит, преимущественно с выпотом на небной и носоглоточной миндалинах и отечностью, увеличение лимфатических у-злов, печени, селезенки достаточны для установления клинического диагноза. Подтверждением служат характерные гематологические изменения. Дифференцировать иногда приходится от дифтерии зева, болезни Боткина, острого лейкоза, лимфогранулематоза. Отличительные признаки дифтерии и болезни Боткина приведены в соответствующих главах. Диагноз лейкоза и лимфогранулематоза уточняют на основе динамики изменений. Иногда приходится производить стернальную пункцию, пункцию лимфатического узла.Диагностическую помощь оказывают серологические методы обследования, основанные на том, что сыворотка крови больных приобретает способность гетероагглютинации. Для использования в практике предложена реакция агглютинации с бараньими эритроцитами Пауля-Буннеля, однако она недостаточно специфична, поэтому ее заменила отличающаяся большой точностью модифицированная реакция Пауля — Буннеля — Давидсона. В настоящее время используют обычно реакцию агглютинации Гоффа и Бауера с лошадиными эритроцитами, которая отличается быстротой, простотой выполнения и большой точностью; она становится положительной в конце 1-й — начале 2-й недели.Прогноз, как правило, благоприятный. Однако, учитывая важность своевременной диагностики лейкозов, надо внимательно следить за изменениями крови и не выпускать детей из-под наблюдения до окончательного выздоровления.Лечение симптоматическое. При тяжелых формах проводят короткий курс лечения глюкокортикоидами. Ввиду частого присоединения вторичной микробной флоры применяют антибиотики.Профилактика. Больных госпитализируют в боксированные отделения. Специальных мероприятий в очаге не проводят.
Источник: https://vse-zabolevaniya.ru/bolezni-infekcionnie-detskie/infekcionnyj-mononukleoz.html