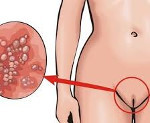
Кондиломы или остроконечные бородавки вызываются одним из вирусов папилломы человека, содержащим ДНК. Папиллома вирус является достаточно распространенной патологией среди женщин и характеризуется скрытым течением заболевания, без выраженных клинически проявлений. Остроконечные кондиломы, вызванные папиллома вирусом, относятся к числу заболеваний, передающихся во время незащищенных сексуальных контактов.
Передача половым путем является не единственным способом заражения вирусом, очень часто происходит инфицирование во время использования предметов обихода больного человека или носителя вируса, а также во время прохождения младенца по родовым путям больной матери. Остроконечные кондиломы у женщин являются состоянием, требующим незамедлительного лечения, так как возникновение данных новообразований в области шейки матки создает предпосылки для развития рака органов репродуктивной системы женщины.
Что представляют собой кондиломы?
Кондиломы – это патологические разрастания слизистых оболочек половых органов или кожных покровов, характеризующиеся появлением наростов телесного цвета. По своей форме разрастания похожи на гребешки, бывают широкими или плоскими.
Кондиломы вызывает вирус папилломы человека, который встречается у 70% населения страны.
Вирус длительное время может находиться в организме, никак не проявляя себя клинически, и только в результате воздействия предрасполагающих факторов — активизируется.
Люди с сильным иммунитетом могут всю жизнь быть носителями данного вируса, но так ни разу и не заболеть.
Однако, если наросты на коже и слизистых оболочках все же появились, женщина должна понимать, что сами по себе они никуда не исчезнут, а значит, нужно скорее обратиться за медицинской помощью.
Любые кондиломы у женщин подвергаются лечению, а благодаря современным методам и профессионализму медиков, терапия проходит безболезненно для пациентки.
Важно понимать, что лечение остроконечных кондилом должно в первую очередь быть направлено не на удаление самих наростов, а на причину их появления, то есть на вирус папилломы человека. Как правило, в большинстве случаев после хирургического удаления наростов у женщин наблюдаются постоянные рецидивы заболевания.
При воздействии на организм предрасполагающих факторов к активизации папилломы вируса наблюдается быстрое образование кондилом, буквально за несколько часов нарост достигает своего максимального размера – от 2 до 6 мм.
При чрезмерных наростах часто возникает недостаточное питание новообразований, и кондилома может отпасть сама по себе.
Часто у женщины появляется несколько кондилом одновременно, в редких случаях их количество достигает нескольких десятков.
Излюбленными местами локализации остроконечных кондилом у женщин являются область половых губ, мочеиспускательный канал, слизистая оболочка влагалища и его преддверие, шейка матки, промежность и область ануса. В редких случаях возможно образование наростов на слизистой оболочке полости рта и внутри уретры.
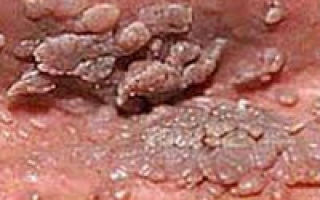
Кондиломы могут быть различной формы, цвета и размеров. Например, остроконечные кондиломы своим внешним видом напоминают сосочки на тонкой ножке. При слиянии между собой такие сосочки напоминают соцветие цветной капусты или гребешок петуха.
Плоские кондиломы напоминают грядку, их практически невозможно обнаружить без специальных методов диагностики, особенно если эти наросты располагаются на слизистой оболочке шейки матки. Цвет кондилом может колебаться от бледно-розового, до сероватого или красного.
Причины появления кондилом или предрасполагающие факторы активизации папиллома вируса
Предрасполагающими факторами к образованию наростов на коже и слизистых оболочках являются такие состояния:
- Снижение защитных сил организма;
- Наличие очагов хронической инфекции в организме;
- Заболевания половых путей венерического характера (гонорея, трихомониаз, хламидиоз, кандидоз);
- Постоянная смена половых партнеров;
- Бесконтрольный и длительный прием некоторых лекарственных препаратов, особенно антибиотиков;
- Постоянные переживания и стрессы;
- Вредные привычки, злоупотребление алкогольными напитками;
- Неправильное питание, авитаминоз;
- Беременность;
- Аборты на ранних сроках.
Симптомы кондилом у женщин
Симптоматика заболевания напрямую зависит от места локализации кондилом. Разрастания эпителия в области заднего прохода вызывают у женщины ощущение инородного тела в прямой кишке, жжение и постоянный зуд ануса.
Кондиломы, расположенные на слизистой оболочке шейки матки вызывают ощущение дискомфорта внизу живота, контактные кровотечения после секса. При расчесах наростов они могут воспаляться, а это приводит к увеличению их в размерах и риску инфицирования.
Методы диагностики кондилом у женщин
При выявлении у себя кондилом в области заднего прохода, промежности или преддверия влагалища, женщина должна срочно обратиться к гинекологу.
Диагноз ставится на основании визуального осмотра преддверия влагалища, слизистой оболочки вагины и шейки матки в зеркалах на гинекологическом кресле. Параллельно врач обязательно исследует мочеиспускательный канал пациентки, проводит забор мазков.
Материал для исследования отправляется на микроскопическое изучение. Лаборант определяет тип вируса папилломы человека, проводит ПЦР диагностику и титр антител в организме женщины.
Дополнительно обязательно проводят исследование на наличие скрытых половых инфекций и ВИЧ.
При подозрении на рак у женщины проводят биопсию кондиломы для последующего гистологического исследования на наличие атипичных клеток.
Методы лечения кондилом у женщин
При обнаружении кондилом женщина должна обязательно лечиться, так как пускать на самотек данное заболевание нельзя. Лечение в данной ситуации имеет два направления:
Во-первых, необходимо подавить активность вируса папилломы человека в организме. Важно понимать, что избавиться от вируса невозможно, так как если он уже поселился в организме, то будет там до конца жизни.
Уменьшение активности папиллома вируса зависит от состояния иммунной системы женщины, поэтому главным методом лечения является назначение иммуномодуляторов – препаратов, направленных на укрепление защитных сил организма.
Кроме перорального приема препаратов данной группы, для местного поднятия иммунитета назначают иммуностимуляторы в виде спреев, мазей, гелей и кремов. Данными препаратами обрабатывают места скопления наростов эпителиальной ткани.
- Химическая коагуляция;
- Диатермокоагуляция;
- Криодеструкция;
- Радиохирургия;
- Разрушение кондилом лучом лазера.
Конечно, каждый из перечисленных методов имеет как плюсы, так и определенные недостатки. Очень важно, что каждый из этих способов дает возможность не только удалить кондиломы с поверхности кожи и слизистых оболочек, но и избежать глубоких рубцов после процедуры, оставляя ровную и здоровую поверхность.
Удаление кондилом лазерным лучом
Данный метод удаления кондилом является высокоэффективным и безопасным. Луч лазера разрушает наросты, оставляя после процедуры только подсушенную корочку, которая самостоятельно отпадает через несколько дней.
Под корочкой остается ровная и здоровая поверхность кожи. К сожалению, оборудование, которое необходимо для выполнения лазерной деструкции весьма дорогостоящее, поэтому не каждая клиника может себе это позволить.
Именно по этой причине данный метод лечения кондилом у женщин стоит не дешево.
Радиохирургическое удаление кондилом
Данный метод лечения кондилом также как и предыдущий является весьма дорогостоящей процедурой. Метод радиоволной хирургии характеризуется направлением на пораженный участок пучка волн высокой частоты, при помощи которого проводится разрез тканей и удаление кондиломы вместе с ее ножкой. Операция очень щадящая и не оставляет следов на коже после проведения.
Термокоагуляция кондилом
Данный метод лечения эпителиальных бородавок и наростов у женщин заключается в сжигании новообразований при помощи специального прибора.
Во время проведения данной процедуры женщине делают местную анестезию, так как метод является достаточно болезненным.
Важно, что термокоагуляцию проводил только высококвалифицированный гинеколог, так как малейшее задевание прибором участков здоровой ткани приводит к образованию глубоких рубцов.
Метод химиодеструкции
Данный метод лечения кондилом заключается в применении во время процедуры препаратов на основе азотной кислоты. Причем существуют препараты, которые можно использовать для устранения кондилом в домашних условиях.
Криодеструкция при лечении кондилом у женщин
Распространенным и высокоэффективным методом лечения кондилом у женщин является криодеструкция. Данный способ лечения основан на разрушении наростов под воздействием на пораженные участки жидкого азота.
Процедура должна проводиться только опытным специалистом, чтобы допустить попадания жидкого азота на участки здоровой ткани.
Данный метод лечения является широкодоступным и относительно не дорогим способом избавления от остроконечных кондилом.
Разрушение кондиломы в уретре
Иногда кондиломы локализуются на слизистой оболочке мочеиспускательного канала. Для разрушения наростов внутри уретры используют уретроскоп. Прибор вводят в мочеиспускательный канал и специальным препаратом обрабатывают кондиломы. Немного реже с целью разрушения кондилом в уретре используют диатермокоагуляцию и лазерную терапию.
Остроконечные кондиломы при беременности
Беременность – это одно из состояний в организме женщины, которое активизирует все хронические заболевания и вирусную природу. Женщины, которые являются носителями вируса папилломы человека, отмечают возникновение кондилом на коже и слизистых оболочках половых органов.
Те будущие мамы, которые уже имеют наросты, отмечают значительное увеличение их в размерах и появление новых кондилом. Эти изменения связаны с перестройкой гормонального фона, который возникает у каждой будущей мамы.
Кроме этого, активизация вируса папилломы возникает на фоне снижения защитных сил организма, ведь иммунитет женщины теперь должен трудиться в двойном объеме.
Опасны ли кондиломы во время беременности? Могут ли они как-то навредить малышу? Эти вопросы гинекологи наиболее часто слышат от будущих мам, у которых выявили наросты эпителиальных клеток. На вынашивание плода наличие кондилом никак не влияет, а вот метод родоразрешения во многом зависит от степени поражения кожи и слизистых оболочек гениталий.
Если кондиломы локализуются в области ануса и слизистой оболочки прямой кишки, а область влагалища и преддверия вагины не поражена, то потенциальной опасности для ребенка нет, и женщина может рожать физиологическим путем.
Если кондиломы локализуются у преддверия влагалища или на его слизистых оболочках и достигают огромных размеров, то родоразрешение возможно только путем кесарева сечения.
В случае разрастания остроконечных кондилом внутри влагалища возможно инфицирование ребенка вирусом папилломы человека при прохождении его по родовым путям.
Заражение чревато серьезными осложнениями, в частности образования наростов гортани у новорожденного. Именно по этой причине наличие кондилом половых органов и естественные роды – это несовместимые понятия.
Нет необходимости подвергать ребенка неоправданному риску, настаивая на естественных родах.
Особенности лечения кондилом у беременных женщин
Важно понимать, что любые врачебные манипуляции, направленные на удаление наростов эпителиальных клеток у женщин во время беременности, должны проводиться только по серьезным показаниям, когда польза для матери превышает вероятность риска для плода. Это необходимо учитывать, ведь в первую очередь нужно думать о том, чтобы не навредить малышу. Способ избавления от остроконечных кондилом во время беременности подбирается строго индивидуально в каждом отдельном случае.
При появлении разрастаний кондилом в области заднего прохода женщине не назначают никакого лечения до тех пор, пока не пройдут роды. Такой же подход наблюдается в случае выявления кондилом маленького размера на слизистой оболочке влагалища. Важно понимать, что любые вмешательства в организм будущей мамы способны вызвать преждевременные роды или самопроизвольный аборт.
Вопрос об удалении кондилом во время беременности возникает только в том случае. Если местом локализации наростов является шейка матки. Удаляют только кондиломы больших размеров электропетлей, однако это можно сделать не раньше начала второго триместра, примерно после 14 недели беременности.
Многие будущие мамы интересуются народными способами лечения кондилом.
Такое лечение противопоказано, так как устранить наросты можно только путем прижигания, замораживания или лазеротерапии, а применение лекарственных растений не только не поможет избавиться от кондилом, но может привести к осложнениям и аллергическим реакциям. Будущая мама должна знать, что наросты эпителия небольшого размера ни каким образом не влияют на течение беременности, развитие плода и процесс родоразрешения.
Для лечения патологической активности вируса папилломы, будущим мама показана местная противовирусная терапия. Для этих целей используют вагинальные и ректальные (при локализации кондилом в области ануса) суппозитории типа виферона, интерферона, генферона и подобных препаратов. Это лечение не дает 100% гарантии того, что кондиломы больше не возникнут.
Очень часто остроконечные бородавки половых органов исчезают самостоятельно, без каких-либо врачебных вмешательств. Однако если наросты продолжают разрастаться и увеличиваться в размерах, их удаляют одним из вышеперечисленных методов, а женщине назначают курс иммуностимуляторов и противовирусное лечение.
Когда нужно обратиться к врачу?
Проникновение вируса папилломы в организм человека может длительно время никак не проявляться клинически, однако его активизация и образование кондилом в запущенных случаях может привести к раковым новообразованиям.
Очень важно при обнаружении у себя симптомов данного заболевания сразу обращаться к врачу.
Кроме этого, к гинекологу нужно обратиться в том случае, если у женщины был незащищенный половой контакт с инфицированным партнером, у которого имеются кондиломы полового члена.
Современное обращение к специалисту поможет предотвратить развитие осложнений и образование кондилом на коже и слизистых оболочках половых органов.
Методы профилактики образования кондилом у женщин
Кондиломы у женщин нужно лечить в любом случае, даже если наросты маленьких размеров и никак не проявляются клинически. Таким образом, вы предотвратите развитие осложнений и дальнейшее разрастание эпителиальной ткани.
Конечно, любую инфекцию, в том числе вирусную лучше всего предупредить, чем лечить.
Вирус папилломы проникает в организм человека с ослабленным иммунитетом, поэтому главным способом профилактики является укрепление защитных сил организма.
Нужно избегать беспорядочных сексуальных контактов, использовать презервативы при сексе с малознакомым партнером и тщательно следить за личной интимной гигиеной.
Эти простые правила помогут не предотвратить на 100% заражение вирусом, но значительно снизят риск инфицирования.
Что касается беременности и кондилом у женщин, то гинекологи утверждают единогласно, что прежде всего. Нужно устранить все наросты, укрепить иммунную систему и только потом планировать зачатие.
Источник: https://bezboleznej.ru/kondilomy-u-zhenshin
Остроконечные кондиломы у женщин: фото, лечение, симптомы
Женщину должно насторожить, если на коже гениталий и промежности образуются небольшие выросты телесного или розового цвета. Остроконечные кондиломы расположены единично либо скоплениями, образуя сплошной участок. Выросты разного размера, мягкие на ощупь, безболезненны при прикосновении (смотрите фото).
Что это такое? Остроконечные кондиломы по внешнему виду напоминают обыкновенную бородавку. Отличается только прикреплением к коже, у кондиломы есть тоненькая ножка, на которой она удерживается.
Появляются бородавки на коже после инфицирования вирусом папилломы человека. Происходит заражение при половом контакте, во время беременности. Не исключают передачу вируса с кровью, молоком матери и предметами быта.
остроконечные кондиломы, фото
Папилломавирусное заражение широко распространено — на практике генетические следы вируса обнаруживают у каждой женщины, за редким исключением. Кондиломы образуются при разрастании сосочкового слоя.
Вирус, преодолев барьеры тканей, попадает в кровоток и распространяется по организму. Размножается в клетках эпителия, встроившись в ее ДНК. Это изменяет функции клеток, приводит к активному делению и разрастанию эпителиальной ткани. Заболеванию одинаково подвержены мужчины и женщины.
Вынашивание ребенка, несоблюдение гигиены половых органов мужчиной и женщиной — благоприятный фактор для образования остроконечных кондилом.
Заражение не всегда требует прямого контакта. При обследовании сексуальных партнеров вирус обнаруживается у обоих.
Папилломавирус носит доброкачественный характер, при благоприятных условиях способен перерождаться в злокачественную опухоль.
Это причина для обязательного удаления выростов на коже, невзирая на их локализацию и размеры. Остроконечные кондиломы у женщин образуются чаще, чем у мужчин.
Причины появления:
- сниженный иммунитет;
- рецидивирующий кандидоз;
- воспаления мочеполовой системы;
- половой контакт без средств защиты.
В группе риска женщины старше 25 лет, без постоянного партнера, ведущие активную половую жизнь. После заражения пройдет минимум 2 месяца, а максимум 9, когда появятся первые симптомы. Иногда латентный период длится годами, вирус никак себя не проявляет.
Признаки и симптомы остроконечной кондиломы у женщин
На коже появляются выросты, похожие на бородавки. При рассмотрении невооруженным глазом видна рыхлая поверхность, напоминающая соцветия цветной капусты. Размер выростов разный, либо совсем крошечные, либо до нескольких миллиметров в диаметре. Количество разное, от одной до нескольких сотен.
Окраска зависит от расположения кондиломы на теле. Цвета варьируются от белого до бордового. Возможно выделение жидкости из кондиломы с неприятным запахом.
Остроконечные кондиломы у женщины локализуются в области анального отверстия, на промежности, половых губах, во рту.
Инструментальное обследование помогает обнаружить остроконечные папилломы внутри уретрального канала, на стенках влагалища и шейке матки.
При пальпации они мягкие, подвижные, неприятных ощущений и боли не возникает. При случайном повреждении воспаляются, кровоточат и плохо заживают.
Пациентки при обращении к гинекологу жалуются на:
- Неприятные ощущения при дефекации и мочеиспускании;
- Болезненность в нижней части живота;
- Наросты на коже, которые мешают гигиене;
- Ухудшение качества сексуального контакта;
- Раздражение, которое возникает при соприкосновении с бельем.
Кондиломы у женщин образуются не сразу — начальная стадия определяется по небольшим пузырькам, бугоркам на коже и слизистых покровах. Кожа имеет заметное покраснение и незначительный зуд. Чуть позже появятся первые остроконечные кондиломы, рядом с ними при возникновении зуда образуются следующие наросты.
Диагностика
Женщина обращается к гинекологу. На приеме врач выясняет у пациентки основные жалобы, которые послужили поводом для визита. Проводят диагностику следующими этапами:
- Время, когда был незащищенный сексуальный контакт.
- Пациентку осматривают на гинекологическом кресле.
- Берут соскоб клеток эпителиального слоя для ПЦР анализа, чтобы выявить тип и количество вируса.
- Осмотр шейки матки и стенок влагалища кольпоскопом.
- Диагностика состояния слизистых с применением раствора Люголя и уксусной кислоты (3%).
- Биопсия (взятие кусочка ткани) остроконечной кондиломы.
- Гистологическое (тканевое) и цитологическое (клеточное) исследование участка кондиломы.
- Анаскопия — врач под микроскопом обследует участок кожи возле ануса.
- Взятие мазка из цервикального канала и с шейки матки на онкоцитологию.
- Анализ крови на половые инфекции.
- Уретроскопия — осмотр уретры на наличие остроконечных кондилом.
- Консультации иммунолога, дерматовенеролога.
Комплексное обследование необходимо для выявления риска развития неблагоприятного прогноза, подбора лекарств и способов лечения.
Лечение остроконечной кондиломы у женщин
Уничтожить вирус лекарственным препаратом невозможно. Пока не найдено средство, которое устранит возбудителя папилломавирусной инфекции из организма, но можно его «придавить» и укрепить иммунитет — существенно усложнив дальнейшее распространение.
Остроконечные кондиломы удаляют на любой стадии развития. Это не лечение, это косметическая процедура. Необходимо пройти обследование для выявления возможных инфекций.
Применяют местное удаление кондилом. Методы лечения:
- Криотерапия. Кондилому замораживают жидким азотом. Низкая температура разрушает белок внутри бородавки, она отмирает и отпадает. На месте ее крепления образуется небольшая ранка, спустя 1-2 недели затягивается. Процедура проводится врачом в условиях стационара. Метод безопасный и безболезненный при достаточном опыте специалиста.
- Электрокоагуляция. На остроконечную кондилому воздействуют высокой температурой. Перед обработкой проводят местную анестезию. После сжигания образуется корочка на кондиломе. Через несколько дней она отпадает. Метод болезненный, относительно недорогой.
- Химическое воздействие. Кондилому обрабатывают препаратом, содержащим концентрированную кислоту или щелочь. Метод требует точности нанесения средства, чтобы не повредить кожу вокруг бородавки. Проводить процедуру должен врач.
- Лазеротерапия. Врач пучком лазера иссушает кондилому, образуется струп, который через несколько дней отваливается. Ранки на коже проходят быстро, следов не остается. Пациент во время проведения процедуры может почувствовать небольшой дискомфорт.
- Метод радиоволнового воздействия на остроконечную кондилому пучком узконаправленных волн высокой частоты похож на работу лазера. Используют дорогостоящее медицинское оборудование Сургитрон, поэтому и цена процедуры высока. Риск осложнений сведен к минимуму.
- Хирургическое удаление скальпелем. Методика устарела, используют редко. Для удаления кондилом применяют местную анестезию или общий наркоз, кожу после иссечения сшивают.
Подходящий метод подбирают с учетом возможностей лечебного учреждения, опыта доктора и финансовых возможностей пациентки.
Обязательно проведение иммунокорректирующей терапии, препараты назначают после анализа крови (на иммунный статус). Врач иммунолог подбирает лекарственные средства и курс лечения.
Противовирусное лечение остроконечных кондилом помогает снизить активность вируса в крови и замедлить активный рост кожных образований. Применяют препараты: Изопринозин, Эпиген, Панавир и пр. Терапия лекарствами дополняет хирургические методы, чтобы уменьшить вероятность рецидива.
Остроконечные кондиломы возможно удалить самостоятельно — лечение в домашних условиях подразумевает использование лекарственных препаратов. Достичь результата получается не всегда, но попытаться можно. Для этого применяют крем Суперчистотел, Солкодерм, Кондилин и пр. (Необходима консультация врача!).
Кондиломатоз во время беременности
При беременности иммунитет снижается и позволяет остроконечным кондиломам рецидивировать. Проводят симптоматическую терапию, чтобы снизить образование бородавок, которые несут угрозу осложнений при родах. Удаление наростов проводят только в третьем триместре при подготовке женщины.
Для будущего ребенка существует опасность заражения при прохождении по родовым путям. Малыш подвергается риску (кондиламотоз гортани), если делает первый вдох, находясь во влагалище с кондиломами. Женщине в этом случае проводят кесарево сечение.
При отсутствии кондилом в родовых путях, риск для малыша отсутствует.
Сразу после удаления кондилом женщине необходимо пройти противовирусную терапию и выдержать срок, прежде чем забеременеть.
Осложнения
При травмировании кондилома воспаляется, возможно нагноение и изъязвление слизистой. Это происходит из-за расположения бородавки или при натирании бельем. Если отрывается одна кондилома, то ранка кровоточит и на ее месте вырастает новая, иногда сразу несколько. Своевременное удаление кондиломы у женщин помогает избежать осложнений.
Необходим регулярный контроль у гинеколога. Папилломавирусная инфекция способна вызвать эрозию или дисплазию шейки матки, возможно перерождение в онкозаболевание.
Снижение иммунитета приводит к частым инфекциям организма и ухудшению самочувствия.
На месте остроконечных кондилом высока вероятность образования рака кожи.
Профилактика образования кондилом
В целях защиты от заражения придерживаются ряда мер:
- соблюдение гигиены сексуальной жизни (один партнер);
- обязательное посещение врача при любых изменениях в здоровье;
- не заниматься самолечением, только после осмотра гинеколога принимают решение о дальнейшем плане мероприятий;
- физиопроцедуры, закаливание, массаж;
- полноценный отдых;
- санаторно-курортное лечение;
- избегать стрессов;
- полноценный рацион;
- витамины и минералы;
- беречься от переохлаждения и перегревания;
- достаточный сон.
При соблюдении мер и лечения пациентки ведут нормальный образ жизни. Это не отменяет соблюдения правил гигиены и предохранения партнера от инфицирования.
Источник: https://medknsltant.com/ostrokonechnye-kondilomy-u-zhenshhin/
Кондиломы у женщин
Кондиломы у женщин – это доброкачественные опухоли женских гениталий, ассоциированные с инфицированием опухолеродным вирусом. Заболевание может протекать бессимптомно или проявляться экзофитными разрастаниями в области вульвы, влагалища, шейки матки. Видимые новообразования обычно сопровождаются кровоточивостью и зудом. Диагноз устанавливается на основании результатов клинического осмотра, данных кольпоскопии, цитологического и ДНК-анализа. Лечение комплексное, включает иммунотерапию, применение цитостатических препаратов, методы деструктивного воздействия.
Кондиломы у женщин (генитальная папилломавирусная инфекция, аногенитальные или венерические бородавки) – эпителиально-фиброзные разрастания, локализованные на поверхности или в толще слизистых половых органов. Болезнь регистрируется в любом возрасте с младенчества до старости.
Пик заболеваемости приходится на период максимальной сексуальной активности (18-30 лет), частота встречаемости кондилом среди пациенток указанного возрастного диапазона составляет 45-81%.
Возбудитель патологии обладает онкогенным потенциалом, чем обусловлена повышенная вероятность возникновения эпителиальных злокачественных опухолей гениталий у больных, страдающих кондиломатозом.
Кондиломы у женщин
Кондиломы у женщин имеют инфекционную этиологию. Возбудителями заболевания являются различные типы папилломавируса человека (HPV).
Кондиломатоз относится к антропонозным инфекциям (распространяется только среди людей), заражение происходит контактным путём.
Папилломавирус высококонтагиозен, у 60% женщин инфекция развивается уже после первого контакта с инфекционным агентом. Существует два способа передачи:
- Половой. Передача вируса при половом контакте является основным путём заражения. Вероятность инфицирования значительно повышают следующие особенности сексуального поведения: раннее (до 17 лет) начало половой жизни, практика незащищённых сексуальных контактов, частая смена половых партнёров.
- Контактно-бытовой. Обусловлен несоблюдением правил личной гигиены (использованием чужих личных вещей). Вирус передаётся через заражённое нижнее бельё, банные принадлежности. При таком способе инфицирования поражается в основном аногенитальная зона. Бытовая инфекция у взрослых регистрируется гораздо реже, чем половая.
После попадания вируса в организм заболевание развивается не всегда. Основным предрасполагающим условием инфицирования является снижение иммунной активности.
Восприимчивость к вирусу повышена у беременных, в детском (до 10-12 лет) и старческом возрасте, у заядлых курильщиц.
Значительно увеличивают риск инфекции локальные (воспалительные гинекологические заболевания, бактериальный вагиноз, дистрофические изменения слизистой оболочки половых органов) и общесоматические (сахарный диабет, ожирение, гиповитаминозы A, C, B9) патологии.
HPV относится к ДНК-содержащим опухолеродным (способным вызывать развитие опухолей) вирусам человека. Папилломавирус заражает базальные клетки эпителия и оказывает на них продуктивное и (или) трансформирующее воздействие.
Если ДНК вируса не интегрировалась в ДНК клетки хозяина, инфекция развивается по продуктивному типу: после заражения клетки начинают интенсивно делиться, результатом чего является рост так называемых продуктивных кондилом – доброкачественных новообразований, видимых невооружённым глазом. Риск их малигнизации достаточно низок.
Для трансформирующей инфекции более характерны качественные изменения поражённых клеток, приводящие к нарушению дифференцировки. Образуются микроскопические непродуктивные кондиломы, несущие повышенную опасность раковой трансформации. Форма инфекции во многом зависит от типа HPV.
К вирусам высокого онкогенного риска, в большинстве случаев приводящим к трансформирующей инфекции, относятся типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68.
HPV низкого онкогенного риска, среди которых наиболее распространены типы 6 и 11, чаще влекут развитие продуктивной формы.
Заболевание может иметь два пути развития, обычно зависящих от иммунного статуса больной. При наличии преходящих иммунных нарушений через 3-9 месяцев происходит элиминация вируса и спонтанное выздоровление.
Отмечается самопроизвольный регресс образований.
Если реакция иммунной системы остаётся слабой, выявляется персистирующая инфекция с вероятным дальнейшим формированием предраковых изменений эпителия, а позднее – карциномы.
Кондиломы классифицируют согласно различным критериям. По клиническому течению выделяют клиническую, субклиническую, латентную формы инфекции.
С учетом локализации патологических изменений существует кондиломатоз шейки матки, вульвы, влагалища (часто отмечается поражение разрастаниями разных областей).
По клиническим признакам и внешнему виду генитальные кондиломы можно условно разделить на два типа:
- Экзофитный. Является превалирующей формой заболевания. Обнаруживаются хорошо визуализируемые, возвышающиеся над слизистой оболочкой разрастания различной формы (остроконечные, папиллярные, папуловидные). Выросты редко малигнизируются (за исключением гигантской кондиломы Бушке-Левенштейна), чаще поражается область наружных гениталий.
- Эндофитный. Образования располагаются в толще эпителия, обычно не возвышаются над поверхностью, невидимы без применения инструментальных методов. Различают плоские и инвертирующие (проникающие глубоко в строму, цервикальные железы), кондиломы. Эндофитные формы чаще сочетаются с дисплазией, раком, наблюдаются большей частью в цервикальной и вагинальной области.
Кроме перечисленных типов некоторые клиницисты выделяют кондиломатозный вагинит и цервицит. Эти формы характеризуются очаговым без чётких границ или диффузным поражением эпителия всей анатомической зоны (вульвы, влагалища или шейки матки). Иногда могут определяться без специальных средств визуализации как мелкие шиповатые выросты на фоне отёчной слизистой оболочки по всей её поверхности.
Кондиломатоз манифестирует через 3 недели-полгода (в среднем спустя 3 месяца) после контакта с вирусом. Субъективные проявления отмечаются только при экзофитных формах, эндофитные образования характеризуются субклиническим течением (без видимых проявлений).
Единичные папилломы (кондиломы) шейки матки, вагины протекают практически бессимптомно, единственным признаком могут быть кровянистые выделения при половом акте, обусловленные повреждением новообразований.
При множественных разрастаниях могут наблюдаться серозно-слизистые или гнойные бели, диспареуния.
Экзофитный кондиломатоз вульвы сопровождается ростом специфических образований, которые женщина может обнаружить самостоятельно. Излюбленными участками поражения являются области малых половых губ и их уздечки, устья уретры, преддверия влагалища.
Часто патологические изменения локализуются в перианальной зоне, промежности. Сначала появляются отдельные небольшие образования в форме сосочков, не отличающиеся по цвету от нормальной слизистой оболочки.
Со временем разрастания увеличиваются, приобретают разнообразный внешний вид.
Остроконечные кондиломы выглядят как сосочковидные выросты с тонкой ножкой или широким основанием, представленные одиночными узлами или колониями наподобие цветной капусты. Папиллярные кондиломы похожи на кожные вульгарные бородавки.
При малейших травмах образования начинают кровоточить. В дальнейшем их поверхность становится ярко-красной, присоединяется зуд, болевые ощущения, неприятно пахнущие вестибулярные бели.
При поражении устья мочеиспускательного канала отмечаются признаки уретрита – рези при выделении мочи, частые позывы.
Регрессирующие кондиломы постепенно бледнеют, их размеры уменьшаются вплоть до полного исчезновения, исчезает сопутствующий дискомфорт. Наступает выздоровление или временная ремиссия.
Персистирующая папилломавирусная инфекция, которая может длиться годами, характеризуется чередованием периодов ремиссии и обострения (часто процесс запускает переохлаждение, сопутствующая инфекция, психоэмоциональный стресс).
Латентная форма заболевания не сопровождается ни субъективными проявлениями, ни гисто- и цитоморфологическими изменениями.
Наиболее грозным осложнением кондиломатоза является гинекологический рак, развивающийся у 10% больных на фоне эндофитных кондилом по истечении двух лет с момента установления диагноза и у 5% на фоне экзофитных образований, существующих не менее пяти лет.
Чаще всего это цервикальная карцинома, реже – плоскоклеточный рак вульвы, влагалища. Вследствие травмирования экзофитных разрастаний, присоединения бактериальной инфекции у больных нередко возникает воспалительный процесс (вульвит, кольпит, цервицит).
Гигантская кондилома может провоцировать разрушение окружающих тканей.
Опасным последствием нелеченой папилломавирусной инфекции у беременных женщин является заражение плода при родах через естественные половые пути с последующим развитием у ребёнка папилломатоза гортани.
Это заболевание несёт угрозу жизни, влечёт нарушения развития младенца, поскольку ввиду возрастной узости дыхательных путей патологические разрастания могут перекрывать значительную часть просвета трахеи и, как следствие, приводить к дыхательной недостаточности, асфиксии.
Диагностика крупных экзофитных кондилом аногенитальной области обычно не представляет затруднений, поскольку патологические изменения легко визуализируются во время гинекологического осмотра.
Возможное наличие плоских цервикальных или вагинальных кондилом можно заподозрить на основании анамнестических данных, по имеющимся кондиломам вульвы.
Для уточнения диагноза необходимо провести следующие исследования:
- Эндоскопия. Кольпоскопия с окрашиванием позволяет обнаружить эндофитные и отдельные экзофитные кондиломы мелкого размера, предположить дисплазию эпителия. К признакам плоских кондилом относятся рисунок в виде «мозаики и пунктуации», шиповидные эпителиальные выросты, атипические сосуды, об остроконечных кондиломах свидетельствуют пальцевидные выросты с расширенной сосудистой петлёй.
- ДНК-анализ. Положительный результат ПЦР-исследования подтверждает, что поражение вызвано папилломавирусом. С помощью РТ-ПЦР определяют тип HPV. Это дает возможность выбрать адекватное лечение, составить прогноз. Молекулярный анализ является единственным методом диагностики латентной инфекции.
- Микроскопический анализ. Цитологическое исследование мазка позволяет диагностировать клиническую и субклиническую формы генитальных кондилом, выявить предраковые изменения. Основанием для постановки диагноза папилломавирусной инфекции является обнаружение койлоцитоза и дискератоза в мазке, взятом с поражённого участка.
Кондиломы следует дифференцировать с предраком (дисплазией), интраэпителиальным и инвазивным раком половых органов (в том числе невирусной этиологии). С этой целью в сомнительных случаях дополнительно назначается прицельная биопсия поражённого участка с последующим гистологическим исследованием материала, консультирование онкогинеколога.
В настоящее время эффективного специфического лечения кондилом не существует. При эндофитных папилломах, не осложнённых тяжёлой дисплазией, применяется выжидательная тактика с регулярным гинекологическим наблюдением.
Экзофитные образования обычно удаляют, поскольку они легко травмируются, причиняют физический и психологический дискомфорт. Иммунологическая терапия используется совместно с различными деструктивными методами для снижения вероятности рецидива.
Медикаментозное лечение кондилом включает следующие методики:
- Нехирургическая деструкция. Для разрушения патологических образований нефизическими методами на область кондиломы накладывают аппликации цитотоксических средств (подофиллина, колхамина, 5-фторурацила), медикаменты на основе растворов кислот (трихлоруксусной, ацетилсалициловой, молочной, щавелевой, азотной). Терапия противоопухолевыми препаратами иногда проводится для повышения лечебного эффекта после хирургической абляции.
- Неспецифическая противовирусная терапия. Противовирусные препараты ингибируют репликацию вируса, замедляют пролиферацию клеток, могут использоваться в качестве монотерапии или дополнения к аблативным методам. Для лечения кондилом применяют альфа- и бета-интерфероны в форме аппликаций, местных и внутриочаговых инъекций, а также системно.
- Иммуномодулирующая терапия. Иммуномодуляторы корригируют деятельность собственной иммунной системы человека – стимулируют синтез интерферонов и иммунных клеток, повышают их активность. В терапии кондиломатоза используется инозинплекс и др. Лекарственные препараты назначают для адъювантной и неоадъювантной терапии до или после хирургического лечения. Существуют пероральные и ректальные инъекционные формы выпуска этих средств.
Хирургическое лечение
Оперативное лечение осложнённых форм кондиломатоза (с признаками тяжёлой дисплазии, интраэпителиального рака) должно осуществляться онкогинекологом. Неосложнённые кондиломы лечит оперирующий гинеколог. Перед применением методов абляции необходимо исключить злокачественный характер новообразования. В лечении кондиломатоза используют следующие хирургические методы:
- Аблативные. Деструкция папилломатозных разрастаний проводится в случае неосложнённых кондилом, при наличии лёгкой или средней дисплазии. Для удаления патологических разрастаний производится лазерная вапоризация, криодеструкция, радиочастотная абляция. Радиочастотный и лазерный методы являются наиболее щадящими, но наименее доступными.
- Эксцизионные. При цервикальной кондиломе, сочетающейся со средней или тяжёлой дисплазией, неинвазивным раком чаще всего выполняется органосохраняющее оперативное вмешательство – конусовидная эксцизия. Резекция может проводиться при инвертирующих и гигантских кондиломах вульвы. Объём операции варьируется от широкого иссечения поражённого участка до простой вульвэктомии.
Прогноз зависит от иммунного статуса пациентки. У 80% наступает спонтанное выздоровление в течение 1-2 лет, иногда болезнь с трудом поддаётся лечению, рецидивирует.
Наиболее эффективным методом первичной профилактики кондилом у женщин в современной гинекологии является активная иммунизация вакцинами Гардасил или Церварикс девочек и молодых женщин в возрасте 9-26 лет.
К прочим мероприятиям можно отнести исключение беспорядочных незащищённых половых контактов и использование чужих предметов интимной гигиены, лечение патологий, ослабляющих иммунную систему.
Для своевременного выявления заболевания и его осложнений (предрака, рака) пациентки группы высокого риска и с персистирующим течением инфекции нуждаются в регулярном (не реже 1 раза в один-три года) гинекологическом исследовании с обязательным проведением кольпоскопии и цитологического анализа мазка. Родоразрешение беременных с HPV-инфекций осуществляется посредством операции кесарева сечения с целью предупреждения заражения ребёнка.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gynaecology/condyloma
Остроконечные кондиломы у женщин: лечение, причины, фото
Остроконечные кондиломы у женщин называют специфические образования, которые появляются в аногенитальной области после инфицирования вирусом папилломы человека (ВПЧ).
Заболеваемость составляет 20 человек на 100 000 населения на территории России и постоянно растет, бородавки этого типа одинаково часто встречаются среди мужчин и женщин.
Подвержены болезни лица репродуктивного возраста (20-40 лет), меняющие половых партнеров и предпочитающие незащищенный половой акт. Появление остроконечных кондилом у женщин на шейке матки опасно перерождением выростов в злокачественное образование.
Причины
Этиологическим фактором появления остроконечных кондилом является внедрение в слизистую оболочку и кожу половых органов вируса папилломы человека. В половине случаев заражение происходит при половом акте, возможна передача вируса через предметы личной гигиены. Выделено несколько типов ВПЧ, вызывающих бородавки в аногенитальной области.
Они разделены на три подтипа: ВПЧ низкого (6, 11, 42, 43, 44 типы), среднего (31, 33, 35, 51, 52, 58 типы) и высокого (16, 18, 36, 45 типы) риска перерождения в онкологическое заболевание. В 90% случаев кондиломатоз вызывают 6 и 11 типы вируса, инициирующие рост доброкачественных бородавок.
При обнаружении нескольких типов вирусов высокого риска вероятность перерождения в рак возрастает в сотни раз.
Как выглядят остроконечные кондиломы у женщин?
Средняя продолжительность инкубационного периода составляет 3 месяца.
Кондиломы у женщин локализуются в области промежности, в межъягодичных складках, в ротовой полости, на половых губах, в области вульвы и во влагалище, на наружной части шейки матки.
Бородавки имеют вид узелка цвета нормальной кожи или ее оттенков, прикрепляются к эпидермису с помощью ножки или лежат на широком основании. Кондиломы могут образовывать большие скопления в виде цветной капусты или располагаться отдельно друг от друга.
Заболевание у девушек начинается с появления покраснения или зуда, затем возникают небольшие выросты, постепенно увеличивающиеся в размерах. При локализации в области шейки матки бородавки не дают клинических проявлений.
Редко кондиломы имеют вид бляшек или пятен. Эти клинические виды встречаются на коже вокруг половых органов и отличаются медленным ростом.
Признаки рака шейки матки
При наличии остроконечных кондилом на коже половых органов нужно провести обязательное гинекологическое исследование для обнаружения бородавок на шейке матки. Это связано с опасностью малигнизации (перерождения) кондилом в рак шейки матки.
Злокачественное перерождение бородавок в области шейки может протекать с неяркой симптоматикой или бессимптомно. При наличии одного или нескольких следующих клинических признаков необходимо срочно обратиться к врачу:
- кровотечение из влагалища во время или после полового акта, при спринцевании или гинекологическом обследовании;
- длительные менструации и изменение характера выделяемого во время месячных;
- боли во время полового акта;
- периодические боли внизу живота;
- резкая потеря веса без видимых причин;
- постоянная субфебрильная (37-37,5˚С) температура тела;
- нарастающая общая слабость.
Регулярные гинекологические осмотры способствуют ранней диагностике и лечению рака шейки матки.
Диагностика остроконечных кондилом
Диагностировать остроконечные кондиломы наружных половых органов не представляет труда. Врач ориентируется на типичную клиническую симптоматику. При обнаружении кондилом на коже проводят обязательный гинекологический осмотр с полным обследованием шейки матки и стенок влагалища. Проводится исследование на сопутствующую инфекцию в половых путях.
Для определения типа вируса используют ПЦР-диагностику, методы ДНК-гибридизации. После удаления остроконечных кондилом проводится обязательное гистологическое исследование для исключения опухолевого процесса.
Как лечить остроконечные кондиломы у женщин?
Удалить бородавки в аногенитальной области можно несколькими способами:
- криодеструкция – обработка выростов жидким азотом;
- удаление с помощью лазера или электроскальпелем;
- иссечение тканей классическим скальпелем;
- прижигание бородавок химическими препаратами (подофиллином, солкодермом, ферезолом и другими).
Каждый из вышеперечисленных методов имеет свои преимущества и недостатки. Выбор способа удаления зависит от решения врача, которое основывается на его опыте и особенностях патологического процесса.
Медикаментозное лечение проводят в сочетании с хирургическим удалением. Применяют иммуномодулирующие средства (метилурацил, пентоксил), адаптогены (элеутерококк, настойка китайского лимонника), витамины.
Эти средства носят вспомогательный характер и не лечат заболевание самостоятельно.
При беременности проводят удаление кондилом хирургическими методами только с наружных половых органов. Шейку матки в этом случае не травмируют во избежание проблем во время родов.
Лечение народными методами
Вылечить остроконечные кондиломы у женщин в домашних условиях можно лишь при локализации бородавок на коже промежности. Удалять остроконечные кондиломы с шейки матки народными методами опасно многочисленными осложнениями.
Перечислим эффективные народные методы избавления от кондилом:
- Кусочки чеснока накладывают на кондилому на ночь под повязку. Процедуру повторяют до исчезновения выроста.
- Сок чистотела можно купить в аптеке или использовать свежие стебли растения. Нужно смазывать узелки несколько раз в день до излечения.
- Соки кислых яблок, алоэ, ананаса, виноградной лозы также применяются при удалении бородавок. Натирать кондиломы соками этих растений нужно на протяжении 10 суток.
- Уксус смешивают с пшеничной мукой, полученное тесто аккуратно накладывают на кондилому. Нужно стараться не обжечь во время процедуры здоровую кожу. Тесто оставляют до полного высыхания. Процедуру повторяют до исчезновения узелка.
- Прополис размачивают в слюне и накладывают на выросты под повязку на несколько суток (до 3 дней).
Прогноз и последствия
Даже после удаления выростов на половых органов сложно добиться полного очищения организма от вируса. Поэтому после лечения нужно регулярно посещать врача для полного осмотра.
Для предотвращения заражения ВПЧ сегодня проводят вакцинацию. Вакцины бывают двух видов: против двух и против трех типов вирусов с высоким онкогенным риском. Эффективность вакцинации до конца не изучена, но уже есть данные, указывающие на снижение риска заболеть опасным типом вируса. Вакцинироваться девушкам можно до начала половой жизни в любом дерматовенерологическом кабинете.
Фото
Остроконечные кондиломы шейки матки фото
Остроконечные кондиломы вульвы фото
Источник: https://medictime.ru/ostrokonechnye-kondilomy-u-zhenshhin-lechenie-prichiny-foto/