Бактериальный кандидоз – общее название комплекса симптомов двух заболеваний: бактериального вагиноза (гарднереллёза) и молочницы (кандидоза). Нередко из-за сходства симптомов бактериальную и неосложнённую нарушением микрофлоры вагинальную молочницу считают тождественными понятиями, однако это некорректно.
Причины развития бактериальной молочницы
Считается, что бактериальный кандидоз является комплексом сразу двух поражений слизистой: микробной и грибковой природы. Однако возникновение этих заболеваний происходит не одновременно. Бактериальный вагиноз, кандидоз выступают как стадии развития комплексного заболевания.
При снижении иммунитета и нарушении баланса микрофлоры происходит активное размножение патогенной микрофлоры, поражающее слизистую и провоцирующее рост популяции грибка Candida. Таким образом, молочница может развиться не как самостоятельное заболевание, а на фоне ослабления защитных сил организма и бактериального вагиноза.
Причинами бактериального вагиноза являются:
- длительная антибактериальная терапия без приёма пробиотиков;
- нарушения гормонального фона, связанные с хроническими заболеваниями эндокринной системы, приёмом ОК, беременностью или климаксом;
- болезни мочеполовой системы;
- нарушения пищеварения и метаболизма;
- системные заболевания организма;
- частое спринцевание.
В норме микрофлору влагалища на 95% составляют лактобактерии, которые вырабатывают молочную кислоту и эндобиотики (веществ с антибактериальными свойствами), а также стимулируют синтез иммуноглобулинов.
Если в результате действия одного или нескольких факторов, перечисленных выше, развивается дисбактериоз влагалища, то на фоне низкого количества или отсутствия лактобактерий начинается активное размножение условно-патогенной микрофлоры: грамотрицательных анаэробов и гарднереллы.
Их жизнедеятельность вызывает ощелачивание влагалища (в норме за счёт выработки лактобактериями молочной кислоты его pH составляет от 3,8 до 4,5), а щелочная среда является оптимальной для быстрого роста популяции грибка Candida.
Помимо нарушения микрофлоры, факторами, стимулирующими развитие кандидоза, являются:
- Сахарный диабет (сладкая среда благоприятна для размножения грибка).
- Иммунодефицитные состояния.
- Ношение синтетического тесного белья и несвоевременная смена гигиенических прокладок.
Так как причиной нарушения микрофлоры влагалища может стать даже гормональный дисбаланс на фоне неправильного питания и стрессов, бактериальный вагиноз и кандидоз становятся всё более распространёнными заболеваниями. Их комплексное лечение требует применения ряда сильнодействующих средств.
Симптомы бактериального кандидоза
Бактериальный кандидоз и вагиноз значительно различаются по симптоматике. Молочница, развивающаяся на фоне гарднереллёза, имеет более явные и болезненные проявления, характерные именно для грибкового поражения слизистой. Лечение необходимо начинать на стадии бактериального вагиноза, чтобы не дать развиться комплексному заболеванию.
Симптомы вагиноза:
- прозрачные или белёсые пенистые выделения;
- несильное жжение;
- зуд;
- неприятный «рыбный» запах.
Вагиноз относится к заболеваниям, которые носят индивидуальный характер и не передаются при половом контакте. Из-за невыраженности симптомов, отсутствия болезненности и отёка заболевание может протекать практически незаметно, создавая благоприятную среду для грибка. При обнаружении хотя бы двух симптомов следует обратиться к врачу, чтобы не допустить развития бактериального кандидоза.
Симптомы бактериального кандидоза:
- ярко выраженный зуд, жжение;
- слабый кислый запах, схожий с кефирным;
- белые творожистые и сливочные выделения;
- боли внизу живота;
- отёк и покраснение половых губ и влагалища;
- боль при мочеиспускании и половом контакте.
Отёчность влагалища, зуд и жжение при кандидозе усиливаются ночью. Из-за сильного воспаления, вызванного жизнедеятельностью грибков и патогенных бактерий, слизистая становится рыхлой, истончается, что и является причиной болей при интимной близости и мочеиспускании.
Методы лечения
Лечение молочницы, которая развилась на фоне бактериального поражения, требует применения не только антимикотических препаратов, но и антибиотиков. В первую очередь, специалист проводит первичный осмотр и берёт на анализ мазок, чтобы определить состояние микрофлоры влагалища.
Пациентке назначаются местные или системные антимикотические средства, которые снимают симптомы молочницы. Наиболее эффективными и безопасными считаются:
Вагинальные свечи действуют на очаг болезни, снимая воспаление, убирая неприятный запах и выделения благодаря резкому уменьшению популяции грибков Candida.
При лечении заболевания очень важно следовать инструкции и указаниям врача: избежать рецидива можно только при условии прохождения полного курса. Чтобы облегчить симптомы в начале лечения и сделать терапию более интенсивной, можно использовать антигрибковые кремы.
Они снимают отёчность и воспаление внешних половых органов. Наиболее эффективными считаются такие средства:
При хронической молочнице и грибковом поражении на фоне заболеваний, связанных с иммунодефицитом, специалист может назначить оральные препараты. Это поможет подавить рост грибков Candida и предотвратить обострения заболевания в дальнейшем.
Лечение вагиноза необходимо проводить параллельно с антимикотической терапией. Для уничтожения условно-патогенной микрофлоры используются антибактериальные препараты в форме таблеток, свечей, гелей, кремов и растворов для спринцеваний. Хорошо зарекомендовали себя такие средства:
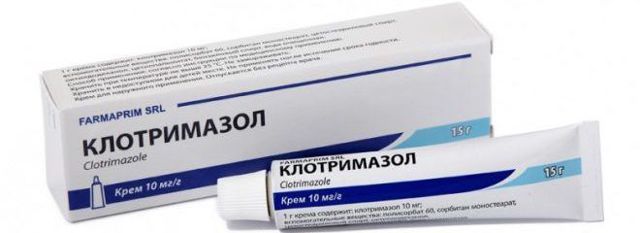
Высокой эффективностью обладают средства, которые содержат и антибактериальные, и противогрибковые компоненты: например, Метрогил Плюс. Эта мазь содержит метронидазол, который устраняет патогенные бактерии, и клотримазол, уничтожающий колонию грибков Candida.
После прохождения курса лечения от бактериального кандидоза, необходимо восстановление полезной микрофлоры влагалища. Бифидо- и лактобактерии принимаются системно (орально) и местно (на тампонах).
Лечение препаратами местного действия при беременности не противопоказано.
Профилактика и народные рецепты для лечения бактериального кандидоза
Риски возникновения молочницы на фоне вагиноза очень высок, поэтому очень важно соблюдать правила гигиены и стараться поддерживать иммунитет. Профилактика бактериального кандидоза особенно важна при беременности, когда гормональный дисбаланс создаёт физиологически благоприятные условия для размножения патогенной микрофлоры и грибков.
Чтобы снизить риски развития заболевания, необходимо:
- придерживаться правильного питания, принимать витаминно-минеральные комплексы;
- использовать барьерную контрацепцию при случайных половых контактах и не пользоваться чужими гигиеническими принадлежностями;
- проводить профилактику ОРВИ и своевременно лечить системные заболевания;
- принимать лакто- и бифидобактерии при терапии антибиотиками;
- нормализовать режим дня, исключить недосыпания и стрессы;
- соблюдать нормы гигиены (ежедневно мыть половые органы и менять бельё);
- не использовать спринцевания как метод контрацепции или очищения влагалища.
Среди народных средств для профилактики и лечения бактериального кандидоза эффективны травяные ванночки из отваров шалфея, коры дуба, календулы, тысячелистника, душицы и крапивы. Настой ромашки уменьшает воспаление и отёк половых органов.
Внутрь принимаются настои из ягод, богатые витамином С, который стимулирует иммунитет, а также морковные соки и пюре с луком и чесноком.
Источник: http://www.omolochnice.ru/zabolevaniya/bakterialnyiy-kandidoz.html
Бактериальный кандидоз симптомы лечение
Кандидоз или молочница – одно из наиболее часто встречающихся заболеваний женской половой системы. Патология возникает обычно на фоне ослабленного иммунитета, например, во время беременности или на фоне сильного стресса. Зачастую к кандидозу присоединяются другие инфекции. Одновременное развитие в организме женщины бактериального вагиноза и кандидоза называется бактериальный кандидоз.
Причины
Многие женщины задаются вопросом: что за бактерия вызывает кандидоз, и чем она опасна? Заболевание развивается в результате бесконтрольного размножения микроорганизма Candida. Это грибок, который в норме содержится в микрофлоре влагалища. Если иммунная система женщины угнетена, то возбудитель кандидоза активизируется. Из-за этого нарушается нормальное состояние микрофлоры, слизистые оболочки влагалища воспаляются, что создает благоприятные условия для присоединения вторичных инфекций.
Патология может развиться на фоне следующих факторов:
- аутоимунные заболевания: тромбоцитопении и анемии, ревматоидный артрит, тяжелые аллергические реакции, вирус иммунодефицита человека и т.д.;
- перенесенная трансплантация тканей или органов, прием угнетающей иммунитет терапии;
- наличие злокачественных опухолей;
- патологии мочеполовой системы или желудочно-кишечного тракта;
- смена полового партнера, незащищенный половой акт или начало половой жизни;
- беременность и роды, гормональный дисбаланс, менопауза;
- нарушение правил личной гигиены;
- вирусные или бактериальные заболевания;
- переохлаждение;
- злоупотребление горячительными напитками, наркомания.
Те же причины приводят и к появлению гарднереллеза, то есть бактериального вагиноза. Вагиноз и кандидоз могут протекать одновременно. В таком случае общее развившееся заболевание называется бактериальный кандидоз. Эта патология вызывает изменения эпителия влагалища и способствует развитию различных инфекций половой системы.
Симптоматика заболевания
В большинстве случаев при данной разновидности молочницы женщины жалуются на изменение отделяемого из влагалища. У пациенток возникают обильные выделения с характерным резким неприятным запахом, который иногда описывается как «рыбный». Цвет отделяемого варьируется от насыщенного белого до желтоватого или серого, консистенция пенистая. При осмотре специалист отмечает характерные колонии Candida в виде крупинок на слизистой оболочке половых путей. Сам эпителий отекший, гиперемированный, может быть болезненным при осмотре.
Женщины при этом заболевании чувствуют дискомфорт в области наружных половых органов, который усиливается во время полового акта или мочеиспускания. Может появиться чувство жжения и зуд. Если на фоне молочницы развиваются и другие инфекции, выделения из влагалища становятся зеленоватого цвета с интенсивным гнилостным запахом.
У небольшого процента пациенток заболевание протекает бессимптомно, что значительно осложняет процесс диагностики. Если же болезнь своевременно не выявить и не начать лечение, то она может привести к развитию более тяжелых патологий и различных инфекционных болезней.
У многих женщин этот вид кандидоза возникает на фоне коитуса с новым половым партнером без использования барьерной контрацепции. В таком случае заболевание развивается примерно через 24-36 часов после полового акта и свидетельствует об ослабленной иммунной системе пациентки.
Различают также хроническую разновидность патологии – это нарушение, возникающее в результате непрерывного течения болезни 2 и более месяца. В таком случае заболевание крайне тяжело поддается лечению и приводит к дисбалансу гормонального баланса и формированию атрофических изменений в эпителии влагалища.
Бактериальный кандидоз у беременных
При планировании беременности или на ранних ее сроках женщина должна в обязательном порядке пройти профилактический прием у гинеколога и сдать ряд анализов, которые позволят определить состояние ее здоровья. В перечень процедур входят анализы на наличие половых инфекций и воспалительных процессов мочеполовой системы, в том числе различных грибков.
При выявлении бактериального кандидоза женщине назначается курс лечения. Он более щадящий и предполагает использование препаратов местного воздействия, которые оказывают минимальное воздействие на плод. Если же заболевание выявлено незадолго до предполагаемой даты родов и не поддается терапии, то беременной показано проведение планового кесарева сечения.
Диагностика
Выявление данной патологии начинается с опроса пациентки. Врач учитывает возраст, перечисленные жалобы, факторы риска, способствующие развитию заболевания. Затем проводится клинический осмотр на кресле с помощью зеркал. Гинеколог изучает состояние эпителия наружных половых органов и шейки матки. В норме слизистые бледно-розовые, влажные, однородного цвета. При распространении патогенной микрофлоры они ярко-алого оттенка, могут быть воспаленные участки, отеки, отмечаются колонии грибка на поверхности эпителия.
Во время осмотра специалист обращает внимание на характерные выделения. В начале заболевания они белесые, при хронической форме – желто-серые. Отделяемое легко можно удалить со слизистых ватным тампоном или шпателем.
При осмотре специалист дифференцирует обычный кандидоз от бактериального. У каждой разновидности заболевания есть свои особенности проявления.
| Симптом | Обычная молочница | Бактериальный кандидоз |
| Выделения | Белые, творожистые, густые | Серовато-белые, серые, желтые. Жидкие, обильные, пенистые |
| Запах | Скисшего молока | Резкий, напоминает рыбий запах |
| Боль при коитусе или мочеиспускании | В редких случаях | Почти всегда |
| Отечность | В редких случаях | Отечность и гиперемия слизистых |
| Зуд и жжение | Может отмечаться зуд | Больную беспокоит сильный зуд и жжение в области наружных половых органов и влагалища |
Во время осмотра врач ставит реакцию с 10% раствором гидроксида калия. При смешивании нескольких капель щелочи и влагалищных выделений возникает специфический очень интенсивный неприятный запах гнилой рыбы.
После осмотра гинеколог берет мазок влагалищных выделений пациентки. Во время анализа в лаборатории определяют микрофлору половых органов, наличие патогенной микрофлоры, кокков, палочек, отмечается увеличение числа лейкоцитов.
Если к основному заболеваию присоединяются другие инфекции, то необходим бактериологический посев микрофлоры на питательные среды. Это позволяет точно выявить, какие именно бактерии содержаться в выделениях.
Терапия
При бактериальном кандидозе лечением женщины занимается гинеколог, а при необходимости также эндокринолог и гастроэнетелог. Терапия включает обязательное использование антибактериальных препаратов местного действия:
- метронидазол,
- хлоргексидин,
- клиндамицин.
Дополнительно назначается молочная кислота для снижения рН, препараты для нормализации иммунитета, эстрогены. Для купирования зуда и болевого синдрома используются средства с местным анальгезирующим эффектом.
Примерная схема лечения при этом выглядит следующим образом:
- метронидазол по 500 мг внутрь дважды в день,
- метронидазол-гель внутривлагалищно 1-2 раза в день,
- вагинальный крем клиндамицин 1 раз в сутки на ночь,
- хлоргесидин в свечах 1-2 раза в день.
При лечении беременных и кормящих женщин рекомендуется использовать только интравагинальные способы введения лекарств. Курс терапии антибиотиками при этом не должен превышать семи дней.
Второй этап лечения основывается на применении различных препаратов для восстановления нормальной микрофлоры влагалища. Наиболее широко используются фармакологические средства Гинофлор, Ацилакт, Лактобактерин. Прием этих средств нужно начинать через 2-3 дня после окончания антибактериальной терапии.
Бактериальный кандидоз – это заболевание, которое не представляет опасности для жизни женщины. Оно не требует госпитализации, поэтому лечение проводится амбулаторно. Во время курса терапии рекомендуется воздерживаться от сексуальных контактов и крайне тщательно соблюдать правила личной гигиены.
При подозрении на развитие этой патологии необходимо обратиться к специалисту. Самостоятельное лечение заболевания может привести к выработке резистентности бактерий к антибиотикам.
Уничтожить устойчивые к препаратам микроорганизмы в дальнейшем будет гораздо сложнее. Часто именно на фоне неправильно проведенной терапии развивается хронический бактериальный кандидоз.
Именно поэтому схему лечения заболевания и дозировку медикаментов должен назначать гинеколог.
Профилактика
Профилактика бактериального кандидоза включает соблюдение следующих рекомендаций:
- Иметь постоянного полового партнера или использовать презерватив во время сексуального контакта.
- Своевременно диагностировать и лечить заболевания мочеполовой системы и кишечника.
- Регулярно проходить профилактический осмотр гинеколога.
- Поддерживать нормальную работу иммунной системы: правильно питаться, заниматься спортом, чаще бывать на свежем воздухе.
- После лечения антибактериальными препаратами обязательно принимать средства для нормализации микрофлоры.
Бактериальный кандидоз – это общее название одновременно протекающих в организме женщины заболеваний: кандидоза и гарднереллеза. Они не представляют опасности для жизни пациентки, однако могут значительно снизить качество жизни. Диагностику и терапию этих патологий следует проводить своевременно, чтобы не допустить развития хронического бактериального кандидоза.
Бактериальный кандидоз
Бактериальный кандидоз – это заболевание, которое включает в себя симптомы двух болезней: гарднереллеза и молочницы (кандидоза). Эти два заболевания тесно переплетаются между собой. Учитывая воздействие патогенных дрожжевых грибков рода Candida, страдает микрофлора влагалища женщины.
Источник: https://kcson-sp.ru/bakterial-nyy-kandidoz-simptomy-lechenie.html
Признаки и терапия бактериального кандидоза
Бактериальный кандидоз – понятие, совмещающее в себе признаки молочницы и гарднереллеза. Заболевания схожи друг с другом и развиваются на фоне снижения иммунитета, беременности или в результате частых стрессов.
Они требуют незамедлительного лечения, так как могут становиться причиной серьезных последствий. Состояние, которое наблюдается при одновременном возникновении молочницы и гарднереллеза, называется бактериальный кандидоз.
Что такое бактериальный кандидоз
Кандидоз является самым распространенным заболеванием у женщин. Причиной развития становятся дрожжеподобные грибки кандида.
Они проникают в организм и начинают распространяться на слизистые оболочки, провоцируя возникновение воспалительного процесса. Кандидоз часто сопровождается и другими инфекциями, например гарднереллезом. В этом случае развивается баквагиноз.
Заболеванию подвержены и мужчины, но в результате особенностей строения половых органов, симптомы не столь выражены, как у женщин.
Симптомы заболевания неспецифичны, и его легко спутать с другими инфекционными поражениями половых органов.
Именно поэтому при появлении первых признаков необходимо обратиться к специалисту для прохождения диагностики.
Как передается заболевание
Возбудителем бактериального кандидоза является грибок кандида. Он проникает на слизистые оболочки половых органов и начинает размножаться, вызывая воспаление и появление неприятных симптомов. Развитие заболевания происходит на фоне сниженного иммунитета. В организм бактерии могут проникать различными путями:
- половым;
- бытовым;
- воздушно-капельным.
Кандидоз чаще всего передается при незащищенном сексе, но не является венерическим заболеванием. При использовании барьерных средств контрацепции риск заражения минимален. Но при орально-генительном контакте существует большая вероятность попадания грибка на слизистые. Патология может передаваться и во время страстных поцелуев.
Патогенные микроорганизмы могут длительное время находиться на поверхности предметов быта, продуктах питания. Грибки живут не только на слизистых половых органов, но и полости рта. В воздух они попадают при чихании, кашле и разговоре.
Кандидоз диагностируется и у детей. Заражение происходит при внутриутробном развитии, так как микроорганизмы способны преодолевать плаценту. Но инфицирование чаще всего происходит во время рождения, когда ребенок проходит по родовым путям.
Бактерии попадают на слизистые.
Симптомы и лечение кандидоза у ребенка
Молочница может возникать и после приема антибактериальных средств, которые негативно воздействуют на патогенную и полезную микрофлору. Известны случаи заражения и через постельное белье, а так же медицинские инструменты.
Симптомы и признаки
Бактериальный кандидоз или вагиноз, не отличается специфическими симптомами. Пациенты часто жалуются на следующие проявления:
- Покраснение кожного покрова в области половых органов.
- Зуд в промежности.
- Выделения. Имеют цвет от белого до зеленоватого, как на фото. В некоторых случаях могут быть коричневыми. На начальных этапах не интенсивны, но с течением времени становятся обильными. Отличаются творожистой или белой консистенцией.
- Неприятный запах.
- Слабость. Появляется на фоне деятельности микробной инфекции, которые выделяют различные вещества. Они накапливаются в организме, в результате чего появляются признаки интоксикации. Слабость может сопровождаться потерей аппетита, недомоганием, головными болями и головокружением.
При мочеиспускании и половом акте со временем начинают возникать неприятные ощущения, боль.
Препараты: схема лечения бактериального кандидоза
Лечить бактериальный кандидоз необходимо комплексно. Лечением заболевания у женщин занимается гинеколог. При необходимости может потребоваться консультация гастроэнтеролога. В первую очередь назначаются антибактериальные препараты, такие как:
- метронидазол внутрь по 500 мг два раза в сутки;
- клиндамицин в виде вагинального крема до 2 раз в день;
- свечи хлоргексидин по 1-2 раз в сутки;
- метронидазол крем не более двух раз в день.
В качестве дополнительной терапии назначается молочная кислота. Она способствует снижению кислотности микрофлоры влагалища. С целью снижения болезненных ощущений и облегчения зуда выписывают препараты местного воздействия, обладающие обезболивающим эффектом.
Терапия бактериального кандидоза в период беременности предполагает применение только интравагинальных способов введении лекарственных средств.
Это необходимо для того, чтобы исключить инфицирование плода и развития тяжелых последствий на фоне приема лекарств. Продолжительность антибактериальной терапии не должна превышать 7-10 дней в зависимости от препарата, состояния организма и особенностей течения заболевания.
Признаки и терапия кандидоза кишечника у детей
После курса антибиотиков требуется восстановление микрофлоры кишечника и влагалища. Медикаментозная терапия предусматривает применение таких средств, как ацилакт, гинофлор или лактобактерин.
Бактериальный кандидоз не представляет опасности для жизни пациентов, особенно если лечение начато своевременно. Именно поэтому лечение проводится амбулаторно под контролем специалиста. Женщине, как и мужчине, необходимо воздержаться от половых контактов и соблюдать правила интимной гигиены.
Стоит помнить, что самолечение может привести к серьезным последствиям. Антибактериальное средство подбирается после получения результатов анализов на установление типа бактерий. Дозировку медикаментов также рассчитывается лечащий врач на основе особенностей течения заболевания.
Терапия у ребенка
Бактериальный кандидоз может развиваться и у детей, когда патогенные микроорганизмы попадают на слизистую полости рта при рождении или бытовым путем. В этом случае назначается клотримазол и полоскание рта при помощи специальных препаратов, активным веществом которых является нистатин. Таблетки используются в редких случаях.
Соски – пустышки у маленьких детей при бактериальном кандидозе полости рта должны обрабатываться антисептическими растворами. Если патологический процесс затрагивает кожный покров возле половых органов, назначаются глюкокортикостероидные мази и крема, а также противогрибковые препараты.
Когда лечебные мероприятия были проведены своевременно, прогноз благоприятный. Но в определенных случаях заболевание тяжело поддается терапии, особенно при наличии иммунодефицитных заболеваний. Летальный исход отмечается у недоношенных детей в случае генерализованного кандидоза.
Меры профилактики
Чтобы снизить риск развития бактериального кандидоза, специалисты рекомендуют соблюдать ряд следующих мер профилактики:
- Регулярно посещать врача с целью профилактического осмотра.
- Иметь постоянного полового партнера.
- Использовать барьерные меры контрацепции.
- Своевременно лечить инфекционные заболевания. Лекарство должен подбирать только специалист.
- Правильно питаться.
- Вести активный образ жизни.
После курса антибиотиков необходимо принимать пробиотики и пребиотики.
Они помогут восстановить и поддержать микрофлору кишечника, а также снизить риск развития молочницы.
Признаки и терапия кандидоза пищевода и желудка
Осложнения и последствия
Бактериологический кандидоз при отсутствии терапии может привести к ряду осложнений. Чаще всего наблюдается развитие хронической формы эндорвицита. Патогенные микроорганизмы, распространяясь по слизистой половых органов, приводят к формированию спаек в маточных трубах и воспалению мочевого пузыря. В результате женщине сложно выносить и родить ребенка.
Бактериальный кандидоз по признакам схож с молочницей и проявляется рядом ярко выраженных симптомов. Современная медицина предлагает множество препаратов для лечения заболевания.
Терапия всегда комплексная и вместе с антибиотиками показан прием иммуностимулирующих средств, мазей и кремов с обезболивающим эффектом. Выбор препарата зависит от типа микроорганизмов и осуществляется лечащим врачом.
При своевременном лечении и соблюдении всех рекомендаций врача прогноз благоприятный.
Источник: https://VeneroMed.ru/molochnitsa/bakterialnyj-kandidoz
Бактериальный кандидоз
Такой термин, как бактериальный кандидоз является немного не верным. Ведь известно, что кандидоз вызывается грибками рода Кандиды, а не бактериями. Поэтому бактериальную молочницу часто путают с такой проблемой, как вагиноз.
Данное заболевание провоцируется снижением иммунитета и нарушением микрофлоры влагалища. А уже на фоне вагиноза развивается молочница.
Эти два заболевания очень связаны друг с другом, поэтому и принято данное понятие называть бактериальным кандидозом.
Симптомы бактериального кандидоза
Так как это название носит в себе две болезни, стоит разобрать их отдельно. Если своевременно заметить симптомы такой проблемы, как вагиноз, можно избежать появление кандидоза. Так, бактериальный вагиноз характеризуется следующими симптомами:
- Однородные пенистые выделения белого или прозрачного цвета;
- Иногда возникает жжение или зуд;
- Неприятный запах.
Для кандидоза же характерны совершенно другие проявления, более острые и серьезные:
|
|
|
При молочнице выделения всегда густые, белые, по виду напоминают творожную массу. В отличии от бактериального вагинита, кандидоз всегда сопровождается отечностью внешних половых органов, сильным их зудом и жжением. Эти симптомы усиливаются во время сна.
Из-за сильного воспаления влагалища, слизистая оболочка которого становится рыхлой и тонкой, женщина ощущается сильные боли во время интимной близости. Из-за практически незаметного течения вагиноз протекает незаметно для девушки.
И уже с явными проявлениями молочницы можно говорить о наличии бактериального кандидоза, своевременное лечение которого очень важно.
Чтобы подытожить все проявления вагинального кандидоза стоит отметить следующую закономерность:
| Симптом | Бактериальный вагиноз | Вагинальный кандидоз |
| Выделения | Пенистые, однородные, желтоватого или белого цвета. | Белые, густые, творожные. |
| Запах | Неприятный запах рыбы. | Неприятный запах прокисшего молока. |
| Боли при половом контакте и мочеиспускании | Отсутствуют. | Половые контакты и мочеиспускание всегда сопровождаются неприятными ощущениями в виде боли. |
| Зуд и жжение | Иногда встречаются. | Выражены очень ярко, особенно при остром течении заболевания. |
| Отечность | Отсутствует. | Присутствует всегда. |
Причины развития бактериального кандидоза
Стоит отметить, что вагиноз проявляется лишь при снижении иммунитета. Относится к воспалительным заболеваниям, которые не передаются половым путем, и носят индивидуальный характер. А к воспалительным процессам приводят патогенные бактерии, которые на некоторый период превышают свой уровень. Если своевременно распознать признаки бактериального вагинита, лечение пройдет быстро, без перехода к бактериальному кандидозу. Вызывают вагиноз такие факторы:
- Нарушения работы эндокринной системы;
- Употребление антибиотиков или гормональных препаратов;
- Инфекционные заболевания;
- Частое спринцевание;
- Ослабление иммунной системы;
- Неправильное питание.
Для развития бактериального кандидоза характерно появление самой молочницы. Возникает она практически по тем же причинам, что и вагиноз. Но возбудителями являются не бактерии, а именно грибки Кандида. Молочница всегда передается половым путем, что не характерно для вагинита.
Бактериальный кандидоз и его лечение
Для снятия симптомов молочницы, лечение подразумевает использование вагинальных суппозиторий. Именно эти препараты хорошо себя зарекомендовали при лечении молочницы. Действуют они очень быстро, избавляя девушку от дискомфорта. А все потому, что свечи вводятся в сам очаг заболевания, и воздействуют непосредственно на грибок, убивая его. Очень важно при облегчении состояния не прекращать лечение, а пройти полный курс, который обычно составляет от одной до двух недель.
Среди наиболее действенных, с минимальным количеством побочных реакций являются:
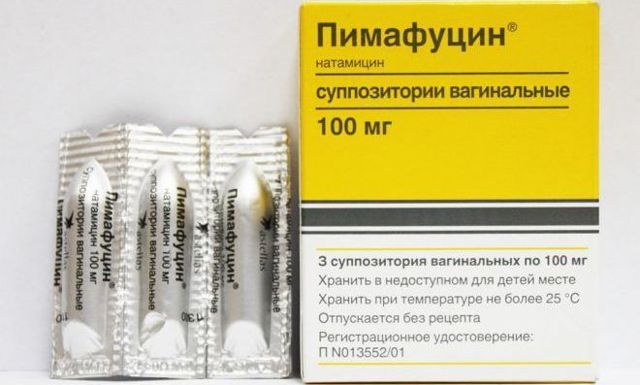
| Пимафуцин | Ливарол | Клотримазол |
| Бетадин | Залаин | Ломексин |
| Полижинакс | Макмирор | Тержинан |
При остром или хроническом течении бактериальной молочницы лечение подразумевает употребление оральных медикаментов. Это помогает побороть недуг изнутри, предотвратить его распространение по всему организму, и возможное повторное появление. После избавления от молочницы, стоит заняться восстановлением микрофлоры влагалища. Только так можно полностью излечиться от бактериального кандидоза.
Лечение вагиноза проводится свечами, гелями, таблетками и растворами. Специалисты рекомендуют использовать такие суппозитории при бактериальном вагините:
- Орнидазол;
- Метронидазол;
- Гексикон;
- Гиналгин.
Некоторые медики советуют вместо свечей использовать растворы для спринцевания. Они часто носят одноименные названия, практически с тем же составом. Иногда для женщин спринцевание намного удобней, а эффект получается тот же.
Так, суппозитории в течение дня вытекают из влагалища, принося дискомфорт и пачкая нижнее белье. При спринцевании никакого дискомфорта не наблюдается.
Все эти препараты помогают благодаря высокому содержанию полезных бактерий, необходимых для микрофлоры влагалища.
Источник: http://molochnicainfo.ru/molochnica/bakterialnyy-kandidoz/
Что такое бактериальный кандидоз?
Содержание
Иногда человеку приходится сталкиваться с пугающим диагнозом — бактериальный кандидоз. Однако по факту такого заболевания не существует. Определяют две отдельных болезни: бактериальный вагиноз и вагинальный кандидоз.
При бактериальном вагинозе, появившемся у человека на фоне снижения защитной функции иммунной системы, в организме создаются условия, способствующие размножению грибка рода Кандида и развитию молочницы. Поэтому две этих патологии принято называть одним термином – бактериальный кандидоз.
Чтобы понять сущность данного диагноза и причины его появления, необходимо в отдельности рассматривать два провоцирующих его заболевания.
Причины
- Длительный прием антибиотиков.
- Частое проведение спринцеваний.
- Снижение защитной функции иммунной системы.
- Гормональная перестройка, проходящая в организме.
- Частое использование ежедневных прокладок, тампонов.
- Носка нижнего белья из ненатуральных тканей и неподходящего по размеру.
- Дисбактериоз кишечника или влагалища.
К дополнительным причинам, способствующим возникновению вагинального кандидоза, можно отнести заражение грибком полового партнера. Если у вас возникнет незащищенная интимная близость, то риск заражения крайне высок.
Бактериальный кандидоз у мужчин также может диагностировать специалист. Зачастую болезнь протекает без характерной симптоматики, поэтому молодые люди даже не подозревают, что являются ее носителями.
Однако в некоторых случаях можно увидеть и симптомы бактериального кандидоза: головка полового органа краснеет, на ней появляется белый налет, во время мочеиспускания и интимной близости может появиться дискомфорт и боль.
Существуют также и отличия в симптоматике, характерной вагинозу и кандидозу:
- У больного молочницей зуд и жжение в интимной области ярко выражены, становятся сильнее после купания и во время ночного сна. При вагинозе такая симптоматика практически не выражена, или же вовсе отсутствует;
- Выделения из половых органов отличаются цветом, консистенцией и продолжительностью. Чаще всего встречаются — творожистые выделения из влагалища. Однако по этому симптому точно поставить диагноз может только лечащий врач по результатам анализов мазка;
- Неприятный запах от выделений. Кандидозу характерен кисловатый аромат, а для вагиноза – резкий и отталкивающий запах, напоминающий рыбу;
- Когда кандидоз протекает в острой стадии, появляются боли при мочеиспускании и половом контакте. У вагиноза эти симптомы отсутствуют;
- Во время молочницы наблюдаются воспалительные процессы в слизистых оболочках, отечность и покраснение интимных органов. В запущенных случаях может проявляться в виде небольших пятен в паху. При вагинозе эта симптоматика практически не выражена;
Именно совокупность симптомов, характерных обоим заболеванием, и дала название бактериальному кандидозу.
Лечение
Лечение бактериального кандидоза должно проводиться комплексно, исходя из того, какие симптомы сопровождают заболевание.
Если присутствует белый налет на слизистых оболочках, который характерен молочнице, то необходимо провести его удаление и устранить проходящие воспалительные процессы.
Для этого используются растворы, способные снять зуд и раздражение, а также противогрибковые средства местного и общего действий.
В связи с тем, что одной из самых популярных причин развития заболевания считается снижение защитных функций иммунной системы, необходимо обеспечить поступление в организм витаминов и минералов, необходимых ему для борьбы с бактериями и грибком.
Бактериальный кандидоз у женщин также может развиться во время беременности или после родов, когда в организме происходит гормональная перестройка, сказывающаяся на иммунной системе. Во время беременности лечение проводят, используя препараты местного воздействия, способствующие устранению грибка и бактерий в одно и то же время. Также восстанавливают нормальную микрофлору во влагалище.
Стоит помнить, что сократить риск появления бактериального кандидоза можно, если проводить профилактические меры:
- Соблюдать регулярную личную гигиену;
- Носить белье из натуральных тканей и регулярно менять его;
- Избегать купания и проведения интимной гигиены средствами, содержащими отдушки и красители;
- Для подмывания использовать травяные отвары, чтобы предотвратить возможное появление воспалительных процессов;
- Скорректировать свой рацион питания, включив в него продукты, содержащие витамины;
- Стараться избегать стрессов и как можно чаще гулять на свежем воздухе;
Также рекомендуется не пренебрегать ежегодным гинекологическим осмотром и самое главное, не вступать в незащищенные половые контакты с непостоянными партнерами, так как эти заболевания нередко передается половым путем.
Источник: https://kandidos.com/bakterialnyiy-kandidoz.html
Бактериальный кандидоз — мнимый диагноз — Территория женской безопасности
Лишь каждая третья женщина в мире может похвастаться нормальной микрофлорой влагалища. Это значит, что у 2/3 женского населения она нарушена. Часто мы слышим такое словосочетание, как бактериальный кандидоз и оно звучит пугающе.
Но, фактически такого диагноза нет, есть два отдельных заболевания – бактериальный вагиноз и вагинальный кандидоз. При заболевании бактериальным вагинозом, на фоне сниженного иммунитета, создаются все условия для поражения влагалища грибками рода Candida и развивается кандидоз.
Именно поэтому, сочетание этих двух патологических состояний мы называем бактериальным кандидозом.
Чтобы понять суть этого диагноза, лучше рассмотреть эти болезни отдельно.
Бактериальный вагиноз (гарднереллез)
Это передающаяся половым путем инфекция, возникающая в результате инфицирования влагалища бактерией Gardnerellavaginalis. Данное заболевание не венерическое и протекает без воспаления слизистых оболочек.
Микрофлора влагалища в норме представлена молочнокислыми бактериями (палочки Додерлейна, лактобациллы), эпителиальными клетками и небольшим количеством лейкоцитов. Не определяются по мазку, но присутствуют в вагинальной флоре грибки и условно-патогенные бактерии (гарднереллы). Однако, гарднерелла не единственная виновница вагиноза.
Основная причина — вагинальный дисбактериоз (или дисбиоз), состояние, при котором количество молочнокислых бактерий резко снижается (даже до полного их исчезновения) и увеличивается содержание условно-патогенных микроорганизмов, которые в таком случае становятся патогенными и вызывают заболевания. Часто, дисбиоз влагалища сопровождает кишечный дисбактериоз.
Причины вагинального дисбактериоза
Их достаточно много:
- длительный прием антибиотиков;
- нарушения гормонального фона;
- воспалительные заболевания мочеполовой системы;
- снижение иммунитета;
- стрессы;
- внутриматочная или оральная контрацепция;
- презервативы, содержащие спермицидную смазку;
- неправильное питание и недостаток кисломолочных продуктов в рационе;
- частые спринцевания;
- длительное ношение синтетического обтягивающего белья;
- частые смены половых партнеров.
Проявления бактериального вагиноза
Начальная стадия болезни практически бессимптомна и единственным признаком является неприятный запах тухлой рыбы. Позже появляются незначительные вагинальные боли и дискомфорт.
С дальнейшим развитием заболевания появляются характерные пенистые, тягучие выделения желтовато-зеленого или серого цвета с резким, неприятным запахом. Иногда могут появляться чувство жжения, дискомфорт и зуд, а также болезненность во время полового акта.
Характерно, что слизистые оболочки влагалища остаются спокойными, без воспалительных признаков.
Чем опасен бактериальный вагиноз
Гарднерелла, став патогенной, может нанести значительный урон здоровью женщины. Примерно 80% женщин в возрасте от 15 до 50 лет страдают этой болезнью. Из них считает себя здоровой каждая четвертая, так как симптомы заболевания отсутствуют.
Бактериальный вагиноз может усложнить протекание беременности, родов, и даже стать причиной бесплодия. На его фоне могут развиться хронические заболевания мочеполовой системы.
Женщины, не занимающиеся лечением вагиноза, относятся к группе риска генитальных заболеваний (уреаплазмоз, хламидиоз, микоплазмоз и др.) и предраковых состояний шейки матки.
Как диагностируют гарднереллез
Кроме выраженных клинических проявлений, диагностировать бактериальный вагиноз помогут следующие лабораторные исследования:
- аминовый тест;
- определение рН вагинальных выделений;
- микроскопия мазка.
При микроскопии также возможно выявление других, передающихся половым путем инфекций, например, гонококка, хламидий, микоплазм, трихомонад, грибков и генитального герпеса.
Принципы лечения вагиноза
Так как медикаменты борются, в основном, с последствиями этой болезни, перед тем, как начинать лечение, собственно бактериального вагиноза, следует устранить его основную причину – вагинальный дисбактериоз. Именно для восстановления вагинальной микрофлоры, рекомендовано использование пробиотиков (живых лактобактерий).
Также, комплексная терапия включает в себя применение антибактериальных препаратов и коррекцию иммунной системы. Немаловажным во время всего периода лечения является использование презервативов.
Вульвовагинальный кандидоз (молочница)
Чаще для описания этого кандидоза половых органов употребляют более простой и привычный термин «молочница».
Это настолько распространённая болезнь, что многие женщины ошибочно убеждены, что лечить ее необязательно.
Однако, на сегодняшний день известно, что нелеченый кандидоз может стать причиной серьезных последствий, передаваться от матерей новорожденным и даже стать причиной их смерти.
Причины возникновения болезни
Чем может быть вызвано появление молочницы:
- дисбактериоз влагалища;
- изменения гормонального фона, обусловленные возрастом и физиологическими состояниями
- женщины (половое созревание, беременность, лактация, климакс);
- нарушения обмена веществ, сахарный диабет, заболевания щитовидной железы и т.д.;
- снижение иммунитета;
- венерические заболевания;
- механические или химические повреждения слизистых оболочек;
- хирургические вмешательства;
- прием антибиотиков;
- прием контрацептивов;
- частая смена партнеров;
- географический фактор (в странах с жарким климатом уровень заболеваемости вульвовагинальным кандидозом значительно выше).
Как распознать молочницу
Так как кандидоз провоцирует изменения во всем организме, и иммунный ответ индивидуален, симптомы могут быть проявиться как по одному, так и все сразу. Обычно появляются перед месячными, усиливаются во время полового акта или мочеиспускания. Симптомы бывают настолько сильны, что могут вызывать нервные расстройства.
Наиболее частые проявления молочницы:
- белые, творожистые выделения со слабым запахом прокисшего молока;
- зуд и жжение в области влагалища, обычно усиливающиеся в вечернее время;
- отек и покраснение слизистых оболочек влагалища.
Диагноз подтверждается только врачебным осмотром с обязательным взятием мазков.
Чем лечить вагинальный кандидоз
Лечение молочницы обязательно комплексное и включает в себя использование противогрибковых суппозиториев, кремов, гелей, а также оральных медикаментов. Рекомендована коррекция работы иммунной системы и устранение провоцирующих факторов.
Чтобы уменьшить зуд и ощущение дискомфорта, не следует использовать мыло при подмывании. Для этого лучше подойдут раствор пищевой соды или фурациллина, а так же отвар цветков ромашки.
Так как вагинальный кандидоз передается половым путем, с момента появления первых симптомов и на время лечения, следует отказаться от половых контактов.
Рекомендуется соблюдать диету с ограничением острого, солёного и хлебобулочных изделий. Увеличить употребление овощей, фруктов кисломолочных продуктов.
Зачастую женщины занимаются самолечением и не осознают риск возникновения осложнений. Не вылеченная молочница может перейти в хроническую форму болезни, что в свою очередь приводит к серьезным воспалительным процессам в малом тазу, спайкам, бесплодию или внутриутробному инфицированию плода.
Как уберечься от бактериального кандидоза
Профилактика бактериального кандидоза основывается на мерах, способных предотвратить развитие дисбактериоза и возникновения инфекций, передающихся половым путем. Она включает в себя рациональное питание, соблюдение правил личной гигиены и использование барьерных контрацептивов.
Источник: https://FemaleSafety.ru/molochnica/bakterialnyj-kandidoz.html
Бактерицидный кандидоз
Многие женщины сталкиваются с аномальными нарушениями микрофлоры влагалища. Одно из них — бактериальный кандидоз. Это не отдельное заболевание, а совокупность двух разных недугов — бактериального вагиноза и вагинального кандидоза.
Их возникновение провоцируют схожие причины, развитие происходит самостоятельно, а симптомы незначительно отличаются. Тем не менее, развиваясь параллельно, обе патологии усугубляют течение друг друга и доставляют массу неприятностей.
Причины патологии
Бактериальный вагиноз (гарднереллез) — инфекционная болезнь, которая возникает изначально, а на ее фоне развивается вагинальный кандидоз (молочница) — заболевание, спровоцированное активным размножением грибков рода Кандида.
Заболевание может протекать в различных формах:
- хронической;
- острой;
- глубокой.
Несмотря на то, что молочница чаще всего развивается на фоне гарднереллеза, изначально возникновение патологий провоцируют одни и те же внутренние и внешние факторы, описанные в таблице:
| Группы риска | Причины |
| Гормональный сбой |
|
| Гигиена |
|
| Лекарственные препараты |
|
| Инфицирование |
|
| Эмоциональное состояние |
|
| Тепловое воздействие |
|
| Очень низкий иммунитет |
|
| Различные заболевания |
|
Источник: http://EtoGribok.ru/molochnica/vidy/bakterialnyj-kandidoz.html